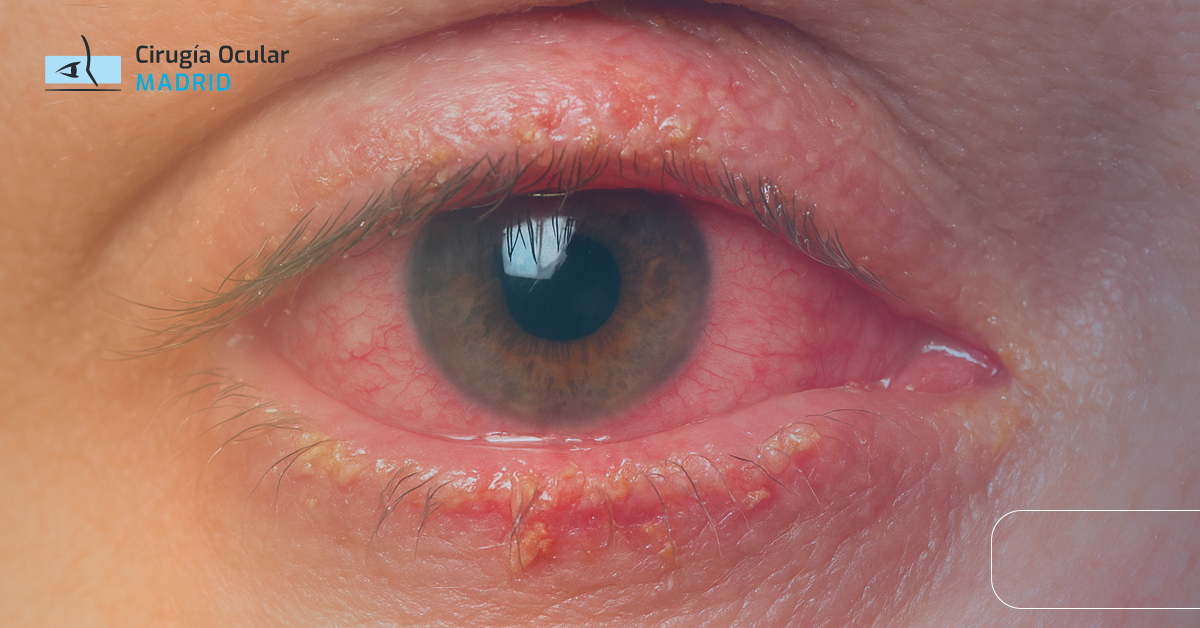
La blefaroconjuntivitis es una condición inflamatoria que afecta simultáneamente los párpados (blefaritis) y la conjuntiva (conjuntivitis), representando el 25% de las consultas por irritación ocular crónica.
Esta patología compleja requiere evaluación oftalmológica especializada para identificar las múltiples causas subyacentes, desde disfunción de glándulas de Meibomio hasta infecciones bacterianas o reacciones alérgicas.
El tratamiento integral combina higiene palpebral especializada, medicación específica y manejo de factores predisponentes como ojo seco o dermatitis seborreica. La cirugía oculoplástica puede ser necesaria en casos refractarios con malposiciones palpebrales asociadas.
Datos críticos sobre blefaroconjuntivitis:
- Afecta al 15-20% de población adulta de forma crónica
- Disfunción de Meibomio presente en 75% de casos
- Respuesta al tratamiento: 80-90% mejora con manejo integral
- Recidivas: 60% sin mantenimiento adecuado
Definición y anatomía de la blefaroconjuntivitis
Estructuras anatómicas involucradas
La blefaroconjuntivitis implica inflamación de múltiples estructuras:
Párpados afectados:
- Borde palpebral: Línea de pestañas con glándulas
- Glándulas de Meibomio: 25-30 por párpado, producen lípidos
- Glándulas de Zeiss: Sebáceas asociadas a folículos
- Glándulas de Moll: Sudoríparas modificadas
- Músculos: Orbicular y elevador párpado superior
Conjuntiva comprometida:
- Conjuntiva palpebral: Recubre interior párpados
- Conjuntiva bulbar: Superficie anterior globo ocular
- Fórnix: Zona transición más afectada
- Carúncula: Estructura en canto interno
Fisiopatología de la inflamación
Mecanismos inflamatorios:
- Disfunción glandular: Alteración secreciones lipídicas
- Inestabilidad lagrimal: Película lagrimal deficiente
- Proliferación bacteriana: Staphylococcus epidermidis, aureus
- Respuesta inmune: Activación cascadas inflamatorias
Círculo vicioso:
- Inflamación inicial: Altera función glandular
- Ojo seco: Por pérdida capa lipídica
- Mayor irritación: Superficie ocular desprotegida
- Perpetuación: Proceso inflamatorio crónico
Diferenciación: blefaroconjuntivitis vs patologías aisladas
Comparación con blefaritis pura
Blefaritis aislada:
- Localización: Solo márgenes palpebrales
- Síntomas: Picazón, ardor en párpados
- Signos: Escamas, eritema palpebral
- Tratamiento: Higiene palpebral principalmente
Blefaroconjuntivitis:
- Localización: Párpados + conjuntiva
- Síntomas: Ojo rojo adicional, lagrimeo
- Signos: Inflamación conjuntival asociada
- Tratamiento: Más complejo, medicación tópica
Diferenciación con conjuntivitis simple
Conjuntivitis aislada:
- Párpados: Generalmente normales
- Duración: Días a semanas
- Evolución: Resolución espontánea frecuente
- Causas: Infecciosas, alérgicas específicas
Blefaroconjuntivitis:
- Párpados: Siempre alterados
- Duración: Meses a años sin tratamiento
- Evolución: Crónica, recidivante
- Causas: Multifactoriales complejas
Etiología multifactorial de la blefaroconjuntivitis
Infecciones bacterianas primarias
Patógenos más frecuentes:
- Staphylococcus aureus: 40% casos agudos
- Staphylococcus epidermidis: Colonización crónica
- Streptococcus: Especialmente en niños
- Moraxella: Casos de blefaritis angular
Mecanismos patogénicos:
- Toxinas bacterianas: Irritación directa tejidos
- Superantígenos: Respuesta inmune exagerada
- Biofilms: Resistencia a tratamiento
- Invasión tisular: En casos severos
Disfunción de glándulas de Meibomio
Alteraciones glandulares:
- Obstrucción: Conductos bloqueados por queratina
- Atrofia: Pérdida progresiva glándulas
- Inspissation: Secreciones espesas, cristalizadas
- Metaplasia: Cambio tipo celular glandular
Factores predisponentes:
- Edad avanzada: Reducción función glandular
- Hormonales: Menopausia, anticonceptivos
- Medicamentos: Isotretinoína, antihistamínicos
- Enfermedades: Rosácea, dermatitis seborreica
Reacciones alérgicas complejas
Alérgenos causales:
- Cosméticos: Maquillaje, desmaquillantes
- Medicamentos: Conservantes en colirios
- Ambientales: Pólenes, ácaros del polvo
- Profesionales: Químicos, vapores irritantes
Tipos de reacción:
- Inmediata: Mediada por IgE, inicio rápido
- Tardía: Hipersensibilidad tipo IV
- Mixta: Componentes inmediatos y tardíos
- Crónica: Sensibilización mantenida
Parasitosis por ácaros palpebrales
Demodex folliculorum:
- Prevalencia: 70% población >70 años
- Localización: Folículos pestañas
- Síntomas: Picazón nocturna característica
- Diagnóstico: Epilación pestañas, examen microscópico
Demodex brevis:
- Localización: Glándulas sebáceas
- Síntomas: Inflamación crónica refractaria
- Asociación: Rosácea ocular frecuente
- Tratamiento: Específico antiparasitario
Alteraciones dermatológicas asociadas
Rosácea ocular:
- Prevalencia: 50% pacientes rosácea facial
- Manifestaciones: Eritema, telangiectasias palpebrales
- Síntomas: Ardor, sensación cuerpo extraño
- Evolución: Crónica con exacerbaciones
Dermatitis seborreica:
- Localización: Cejas, pestañas, pliegues nasogenianos
- Síntomas: Descamación grasa, eritema
- Factor: Malassezia furfur frecuente
- Tratamiento: Antifúngicos tópicos
Manifestaciones clínicas características
Síntomas subjetivos predominantes
Molestias palpebrales:
- Picazón intensa: Especialmente matutina
- Ardor: Sensación quemante constante
- Sensación cuerpo extraño: Como arena en párpados
- Fotofobia: Sensibilidad aumentada luz
- Lagrimeo: Reflejo por irritación
Síntomas visuales:
- Visión borrosa: Fluctuante durante día
- Halos: Alrededor luces por película lagrimal alterada
- Fatiga visual: Esfuerzo compensatorio
- Diplopía: Ocasional por ojo seco severo
Signos objetivos explorables
Alteraciones palpebrales:
- Eritema: Enrojecimiento márgenes palpebrales
- Escamas: Adheridas a base pestañas
- Costras: Formación nocturna
- Telangiectasias: Vasos dilatados visibles
- Engrosamiento: Bordes palpebrales irregulares
Cambios conjuntivales:
- Inyección: Vascular difusa
- Papilas: Elevaciones en conjuntiva tarsal
- Folículos: En casos virales asociados
- Quemosis: Edema conjuntival variable
- Secreción: Mucosa, mucopurulenta
Alteraciones lagrimales:
- Espuma: En canto interno por lípidos alterados
- Detritus: Restos celulares acumulados
- Tiempo ruptura: Reducido <10 segundos
- Osmolaridad: Aumentada >308 mOsm/L
Patrones evolutivos
Forma aguda:
- Inicio: Súbito, síntomas intensos
- Duración: Días a semanas
- Respuesta: Buena a tratamiento
- Pronóstico: Resolución completa posible
Forma crónica:
- Inicio: Insidioso, progresivo
- Duración: Meses a años
- Fluctuaciones: Exacerbaciones y remisiones
- Pronóstico: Control, rara curación
Diagnóstico diferencial especializado
Evaluación clínica sistemática
Historia clínica dirigida:
- Cronología: Inicio, evolución, factores desencadenantes
- Síntomas: Descripción detallada molestias
- Antecedentes: Dermatológicos, alérgicos, medicamentos
- Factores: Ambientales, ocupacionales, estilo vida
Examen oftalmológico completo:
- Biomicroscopía: Evaluación párpados y conjuntiva
- Expresión glandular: Meibomio y otras glándulas
- Tinción vital: Rosa bengala, fluoresceína
- Evaluación lagrimal: Cantidad, calidad, estabilidad
Estudios complementarios específicos
Microbiología:
- Cultivos: Bacterias aerobias y anaerobias
- Antibiogramas: Sensibilidad antimicrobiana
- Búsqueda ácaros: Demodex folliculorum/brevis
- PCR: Virus específicos si indicado
Pruebas alérgicas:
- Test cutáneos: Aeroalérgenos, contactantes
- IgE específica: Determinación sérica
- Patch test: Alérgenos de contacto
- Provocación: Ocular en casos dudosos
Evaluación superficie ocular:
- Osmolaridad lagrimal: Medición objetiva ojo seco
- Interferometría: Análisis capa lipídica
- Meibografía: Morfología glándulas Meibomio
- Citología: Conjuntival en casos seleccionados
Estrategias terapéuticas integrales
Higiene palpebral especializada
Protocolo higiene básico:
- Compresas tibias: 5-10 minutos, 2 veces día
- Masaje palpebral: Presión suave dirigida hacia margen
- Limpieza: Champú infantil diluido o productos específicos
- Enjuague: Abundante con suero fisiológico
Productos especializados:
- Toallitas oftálmicas: Libres alcohol, pH balanceado
- Geles limpiadores: Específicos párpados
- Espumas: Para casos severos
- Dispositivos calor: Máscaras térmicas
Tratamiento farmacológico específico
Antibióticos tópicos:
- Azitromicina: 1 gota cada 12 horas, 3 días
- Tobramicina: 1 gota cada 6 horas, 7-10 días
- Combinaciones: Tobramicina + dexametasona
- Ungüentos: Para aplicación nocturna
Antibióticos sistémicos:
- Doxiciclina: 100 mg/día, 6-12 semanas
- Azitromicina: 500 mg/día, 3 días seguidos
- Minociclina: 100 mg/día alternativa
- Efectos: Antiinflamatorios adicionales
Antiinflamatorios:
- Corticoides tópicos: Fluorometolona, loteprednol
- Duración limitada: 2-4 semanas máximo
- Inhibidores calcineurina: Tacrolimus, pimecrolimus
- Ciclosporina: Para casos refractarios
Tratamiento de condiciones asociadas
Manejo ojo seco:
- Lágrimas artificiales: Sin conservantes, frecuentes
- Geles lubricantes: Para casos severos
- Tapones lagrimales: Conservar lágrimas naturales
- Unidad especializada: Evaluación integral
Tratamiento rosácea:
- Metronidazol tópico: Gel facial 0.75%
- Antibióticos sistémicos: Tetraciclinas
- Cuidados dermatológicos: Protección solar, hidratación
- Coordinación: Dermatología si necesario
Control ácaros Demodex:
- Aceite árbol té: Diluido 50% aplicación párpados
- Ivermectina: Tópica u oral según severidad
- Higiene estricta: Cambio fundas almohada diario
- Tratamiento prolongado: 6-8 semanas mínimo
Blefaritis infantil: consideraciones especiales
Características en población pediátrica
Particularidades niños:
- Prevalencia: 15% población escolar
- Etiología: Staphylococcus más frecuente
- Síntomas: Menos específicos, irritabilidad
- Complicaciones: Mayor riesgo orzuelos
Factores predisponentes:
- Higiene: Deficiente en edad escolar
- Contacto: Mayor exposición bacteriana
- Inmunidad: Sistema inmune inmaduro
- Hábitos: Frotamiento ocular frecuente
Manejo específico en niños
Tratamiento adaptado:
- Compresas: Temperatura moderada, tiempo reducido
- Limpieza: Productos muy suaves, sin irritantes
- Medicación: Dosis pediátricas, formulaciones apropiadas
- Colaboración: Familiar fundamental para éxito
- Examen adaptado: Técnicas apropiadas edad
- Seguimiento: Más frecuente que adultos
- Educación: A padres y cuidadores
- Prevención: Medidas higiénicas escolares
Complicaciones pediátricas
Orzuelos recurrentes:
- Frecuencia: Mayor en blefaritis crónica
- Tratamiento: Antibióticos tópicos
- Prevención: Higiene palpebral estricta
- Cirugía: Drenaje si absceso formado
Chalazión:
- Obstrucción: Glándula Meibomio
- Evolución: Nódulo indoloro
- Tratamiento: Compresas, antibióticos
- Cirugía: Si persiste >6 semanas
Factores de riesgo y poblaciones vulnerables
Factores ambientales
Condiciones climáticas:
- Sequedad ambiental: <40% humedad relativa
- Viento: Aumenta evaporación lagrimal
- Contaminación: Partículas irritantes
- Aire acondicionado: Corrientes secas directas
Factores ocupacionales:
- Pantallas: Uso prolongado reduce parpadeo
- Ambientes polvorientos: Construcción, industria
- Químicos: Vapores, disolventes
- Calor: Hornos, cocinas industriales
Factores sistémicos
Enfermedades asociadas:
- Diabetes: Neuropatía afecta parpadeo
- Tiroides: Hiper/hipotiroidismo
- Artritis: Síndrome Sjögren
- Menopausia: Cambios hormonales
Medicamentos:
- Antihistamínicos: Reducen secreción lagrimal
- Antidepresivos: Efecto anticolinérgico
- Diuréticos: Deshidratación general
- Isotretinoína: Atrofia glándulas sebáceas
Factores genéticos y constitucionales
Predisposición familiar:
- Herencia: Patrón multifactorial
- Atopia: Dermatitis, asma, rinitis
- Rosácea: Componente genético establecido
- Autoinmunes: Mayor susceptibilidad
Características anatómicas:
- Párpados: Malposiciones congénitas
- Pestañas: Dirección anómala
- Glándulas: Número o distribución alterada
- Superficie: Irregularidades corneales
Contagiosidad y transmisión
Mecanismos de contagio
Blefaroconjuntivitis infecciosa:
- Contacto directo: Secreciones contaminadas
- Fómites: Toallas, almohadas, maquillaje
- Manos: Principal vía transmisión
- Gotículas: Si hay componente respiratorio
Factores que aumentan contagio:
- Fase aguda: Mayor carga bacteriana
- Higiene deficiente: Lavado manos insuficiente
- Convivencia estrecha: Familias, colegios
- Objetos compartidos: Especialmente personales
Medidas de prevención
Aislamiento personal:
- Objetos individuales: Toallas, fundas almohada
- Higiene manos: Frecuente y estricta
- Evitar tocar: Ojos con manos contaminadas
- Distancia: En fase sintomática aguda
Desinfección doméstica:
- Superficies: Pomos, interruptores, móviles
- Ropa cama: Lavado agua caliente diario
- Maquillaje: Descartar productos contaminados
- Ventilación: Ambientes bien aireados
Estrategias de prevención primaria
Medidas higiénicas generales
Rutina diaria:
- Lavado párpados: Agua tibia al despertar
- Desmaquillado: Completo antes dormir
- Cambio fundas: Almohada cada 2-3 días
- Evitar frotamiento: Ojos con manos sucias
Cuidados cosméticos:
- Productos hipoalergénicos: Libres fragancias
- Reemplazo regular: Maquillaje cada 6 meses
- Aplicación: Evitar contacto directo párpados
- Desmaquillantes: Específicos zona ocular
Control factores ambientales
Optimización ambiente:
- Humidificación: 40-60% humedad relativa
- Purificadores: Filtros HEPA para alérgenos
- Ventilación: Sin corrientes directas
- Temperatura: Estable 20-24°C
Protección personal:
- Gafas: En ambientes polvorientos
- Pausas visuales: Regla 20-20-20 pantallas
- Hidratación: 2-3 litros agua diaria
- Sueño: 7-8 horas reparador
Controles médicos preventivos
Revisiones regulares:
- Anuales: Población general >40 años
- Cada 6 meses: Antecedentes familiares
- Sintomáticos: Evaluación inmediata
- Seguimiento: Pacientes tratados
Detección precoz:
- Síntomas iniciales: Picazón leve matutina
- Signos tempranos: Eritema marginal mínimo
- Factores riesgo: Rosácea, dermatitis seborreica
- Educación: Reconocimiento síntomas
Tratamiento especializado en Cirugía Ocular Madrid
En Cirugía Ocular Madrid, con más de 30 años de experiencia, ofrecemos manejo integral de blefaroconjuntivitis, desde casos simples hasta formas refractarias que requieren cirugía oculoplástica especializada.
Nuestros especialistas en patología palpebral
Dr. Ángel Arteaga – Cirujano oculoplástico
- Oftalmólogo especialista en oculoplastia
- Experto en blefaritis refractaria y malposiciones palpebrales
- Realiza más de 1000 intervenciones anuales
- Especialista en cirugía de párpados y reconstrucción
Dra. Rosa Martín Carribero – Oftalmología general y pediátrica
- 15+ años experiencia en oftalmología
- Especialista en blefaroconjuntivitis infantil
- Manejo integral de inflamaciones oculares
- Colaboradora docente Universidad Autónoma Madrid
Dr. Hervé Álvarez – Oftalmólogo especialista
- Experiencia en casos especiales y complejos
- Diagnóstico diferencial de inflamaciones oculares
- Manejo de blefaroconjuntivitis refractaria
- Atención de urgencias oftalmológicas
Servicios especializados disponibles
Unidad de superficie ocular:
- Diagnóstico integral: Blefaroconjuntivitis y ojo seco asociado
- Tratamientos avanzados: Luz pulsada IPL, radiofrecuencia
- Sueros autólogos: Para casos severos refractarios
- Seguimiento personalizado: Control evolución a largo plazo
- Corrección malposiciones: Ectropión, entropión
- Cirugía glándulas: Expresión quirúrgica Meibomio
- Reconstrucción: Párpados dañados crónicamente
- Estética: Blefaroplastia si secuelas cicatrizales
Consulta pediátrica especializada:
- Ambiente adaptado: Consulta amigable niños
- Técnicas específicas: Examen oftalmológico infantil
- Educación familiar: Cuidados domésticos apropiados
- Coordinación: Pediatría, dermatología si necesario
Protocolo tratamiento personalizado
Evaluación inicial integral:
- Historia clínica específica: Síntomas, antecedentes, medicamentos
- Examen oftalmológico detallado: Biomicroscopía especializada
- Estudios complementarios: Según sospecha diagnóstica
- Clasificación severidad: Leve, moderada, severa
Plan terapéutico escalonado:
- Primera línea: Higiene palpebral, lubricación
- Segunda línea: Antibióticos tópicos, antiinflamatorios
- Tercera línea: Antibióticos sistémicos, tratamientos específicos
- Cirugía: Si alteraciones anatómicas o refractariedad
Seguimiento especializado:
- Control evolución: Cada 2-4 semanas inicialmente
- Ajuste tratamiento: Según respuesta individual
- Educación continua: Refuerzo medidas preventivas
- Mantenimiento: Protocolo prevención recidivas
Tecnologías diagnósticas avanzadas
Equipamiento especializado:
- Biomicroscopio alta resolución: Evaluación detallada párpados
- Meibógrafo: Análisis morfología glandular
- Interferómetro: Estudio película lagrimal
- Osmómetro: Medición objetiva ojo seco
Tratamientos innovadores:
- Luz pulsada intensa (IPL): Disfunción glándulas Meibomio
- Radiofrecuencia: Estimulación glandular
- LipiFlow: Expresión térmica automatizada
- BlephEx: Limpieza profesional párpados
Coordinación multidisciplinaria
Interconsultas disponibles:
- Dermatología: Para rosácea, dermatitis seborreica
- Alergología: Estudio alérgenos específicos
- Endocrinología: Control diabetes, tiroides
- Reumatología: Síndrome Sjögren, autoinmunes
Manejo integral:
- Plan coordinado: Entre especialidades
- Comunicación: Fluida entre profesionales
- Seguimiento: Unificado y personalizado
- Objetivos: Comunes todos especialistas
Innovaciones terapéuticas
Terapias emergentes
Tratamientos biológicos:
- Plasma rico plaquetas: Regeneración tisular
- Células madre: Investigación básica
- Factores crecimiento: Aplicación tópica
- Medicina regenerativa: Futuro prometedor
Dispositivos nuevos:
- Estimulación: Eléctrica glándulas lagrimales
- Calor húmedo: Dispositivos automatizados
- Presión controlada: Expresión glandular
- Monitorización: Continua parámetros lagrimales
Medicina personalizada
Análisis genético:
- Susceptibilidad: Predisposición individual
- Farmacogenética: Respuesta medicamentos
- Biomarcadores: Predictores evolución
- Terapia dirigida: Según perfil molecular
Solicita tu evaluación integral para blefaroconjuntivitis
No permitas que la blefaroconjuntivitis crónica deteriore tu calidad de vida. En Cirugía Ocular Madrid, nuestros especialistas ofrecen diagnóstico preciso y tratamiento integral para esta compleja condición.
Agenda tu consulta especializada
Plaza Conde Valle Suchil, 10 – Madrid
Solicita tu evaluación completa de blefaroconjuntivitis – Primera consulta disponible esta semana
¿Por qué elegirnos para blefaroconjuntivitis?
- Dr. Ángel Arteaga: Especialista en cirugía oculoplástica y párpados
- Más de 30 años experiencia patología inflamatoria ocular en Madrid
- Unidad de ojo seco: Manejo integral superficie ocular
- Consulta pediátrica: Especializada en blefaritis infantil
- Tecnología diagnóstica avanzada: meibografía, interferometría
- Tratamientos innovadores: IPL, radiofrecuencia disponibles
Desde higiene palpebral especializada hasta cirugía oculoplástica para casos complejos. Nuestros especialistas tienen el enfoque integral que necesitas para resolver definitivamente tu blefaroconjuntivitis, ya sea aguda o crónica.