La trombosis ocular, también conocida como infarto ocular u oclusión vascular retiniana, es una emergencia oftalmológica que ocurre cuando un vaso sanguíneo de la retina se obstruye, interrumpiendo el flujo sanguíneo. Esta condición puede causar pérdida visual súbita e irreversible si no se trata rápidamente.
La pregunta más importante que se hacen los pacientes es si podrán recuperar la vista después de una trombosis ocular. La respuesta depende fundamentalmente del tipo de oclusión (arterial o venosa), la rapidez del tratamiento y la gravedad del daño inicial. Comprender estos factores es crucial para establecer expectativas realistas sobre el pronóstico visual.
¿Qué es una Trombosis Ocular?
La trombosis ocular es la obstrucción de un vaso sanguíneo retiniano que impide el flujo normal de sangre hacia o desde la retina. Es el equivalente ocular de un infarto cerebral o cardíaco, pero afectando al ojo.
La retina es el tejido nervioso que recubre el interior del ojo y transforma la luz en impulsos nerviosos que se envían al cerebro para generar la visión. Este tejido requiere suministro sanguíneo constante para funcionar. Cuando se interrumpe el flujo sanguíneo, las células retinianas sufren isquemia (falta de oxígeno) y pueden morir en cuestión de minutos u horas.
Anatomía Vascular de la Retina
La retina recibe sangre a través de dos sistemas:
Sistema arterial: la arteria central de la retina (rama de la arteria oftálmica) ingresa al ojo por el nervio óptico y se divide en ramas que irrigan toda la retina. Lleva sangre oxigenada.
Sistema venoso: la vena central de la retina recoge la sangre desoxigenada de toda la retina y la drena hacia la circulación general. También ingresa/sale por el nervio óptico.
Cuando cualquiera de estos vasos se obstruye, se produce una trombosis ocular con consecuencias potencialmente devastadoras para la visión.
Tipos de Trombosis Ocular
Existen diferentes tipos según el vaso afectado y la extensión de la obstrucción:
Oclusión Arterial
Oclusión de la arteria central de la retina (OACR): es la más grave. El bloqueo completo de la arteria central causa isquemia masiva de toda la retina. Es una emergencia absoluta – se considera el equivalente a un infarto cerebral del ojo.
- Pronóstico: generalmente muy malo. Solo el 20-30% de pacientes recuperan visión útil.
- Tiempo crítico: las células retinianas comienzan a morir después de 90-100 minutos de isquemia completa.
- Síntomas: pérdida visual súbita, profunda, indolora, generalmente reducida a contar dedos o menos.
Oclusión de rama arterial retiniana (ORAR): obstrucción de una rama arterial que irriga solo una porción de la retina. Menos grave que la OACR.
- Pronóstico: mejor que la OACR. Si la rama no afecta la mácula (visión central), el pronóstico visual es relativamente bueno.
- Síntomas: pérdida de campo visual en el área correspondiente. Si afecta periferia, puede pasar desapercibida inicialmente.
Oclusión Venosa
Oclusión de la vena central de la retina (OVCR): bloqueo de la vena central, generalmente a nivel de la lámina cribosa del nervio óptico. Es la trombosis ocular más frecuente.
Se subdivide en dos tipos según gravedad:
OVCR no isquémica (perfundida): el flujo sanguíneo está reducido pero no completamente interrumpido. Aproximadamente 75% de casos.
- Pronóstico: moderadamente bueno. Muchos pacientes recuperan visión útil con tratamiento.
- Riesgo: 10-15% pueden convertirse en isquémica durante seguimiento.
OVCR isquémica (no perfundida): obstrucción severa con isquemia masiva. Aproximadamente 25% de casos.
- Pronóstico: reservado. Visión final generalmente pobre (<20/200).
- Complicaciones: alto riesgo de glaucoma neovascular (35-40% a los 3 meses).
Oclusión de rama venosa retiniana (ORVR): obstrucción de una rama venosa, afectando solo un sector de la retina. Es más frecuente que la OVCR.
- Pronóstico: variable. Si la mácula está afectada o desarrolla edema macular, la visión puede verse comprometida. Con tratamiento adecuado, muchos pacientes recuperan visión útil.
¿Se Recupera la Vista Después de una Trombosis Ocular?
Esta es la pregunta crucial. La respuesta depende fundamentalmente del tipo de oclusión:
Recuperación Visual en Oclusión Arterial
Oclusión de arteria central (OACR):
La recuperación visual es muy limitada en la mayoría de casos. Estadísticas muestran:
- Solo 20-30% recuperan visión útil (mejor que contar dedos)
- 21-35% mejoran al menos 3 líneas de agudeza visual
- La mayoría quedan con visión de contar dedos o peor
- Defecto pupilar aferente permanente persiste en casi todos los casos
Factores que influyen en el pronóstico:
- Tiempo hasta tratamiento: cada minuto cuenta. Tratamiento en primeras 24 horas (idealmente primeras 4-6 horas) tiene mejor pronóstico.
- Agudeza visual inicial: si al presentarse tienen >20/400, pronóstico ligeramente mejor.
- Causa subyacente: émbolos pequeños tienen mejor pronóstico que oclusiones por arteritis de células gigantes.
Oclusión de rama arterial (ORAR):
El pronóstico es significativamente mejor:
- Si no afecta la mácula: visión central puede permanecer normal o cerca de lo normal.
- Si afecta la mácula: depende de la extensión. Muchos pacientes recuperan visión útil pero con escotoma residual.
- Defecto de campo visual permanente: corresponde al territorio isquémico, pero no necesariamente incapacitante.
Recuperación Visual en Oclusión Venosa
Oclusión venosa central (OVCR):
El pronóstico varía dramáticamente según el tipo:
OVCR no isquémica:
- Pronóstico favorable: 50-60% mantienen o mejoran visión >20/60
- Con tratamiento (inyecciones anti-VEGF), hasta 65-70% logran mejoría significativa
- El factor limitante principal es el edema macular, que responde bien a tratamiento
OVCR isquémica:
- Pronóstico reservado: solo 20-30% alcanzan visión >20/200
- Alto riesgo de complicaciones (glaucoma neovascular)
- La isquemia retiniana extensa causa daño permanente
Oclusión venosa de rama (ORVR):
El pronóstico generalmente es bueno a moderado:
- Sin edema macular: visión puede ser excelente (>20/40 en 50-60%)
- Con edema macular tratado: hasta 60-70% logran visión útil con inyecciones intravítreas anti-VEGF
- Visión final: depende de la respuesta al tratamiento del edema y presencia de isquemia macular
Factores que Determinan la Recuperación
Tiempo hasta el diagnóstico y tratamiento: fundamental en todos los tipos. Las primeras horas son críticas, especialmente en oclusiones arteriales.
Agudeza visual inicial: cuanto mejor sea la visión al presentarse, mejor el pronóstico final.
Presencia de edema macular: principal causa de pérdida visual en oclusiones venosas. Responde bien a tratamiento.
Grado de isquemia: extensión de áreas retinianas sin perfusión. Más isquemia = peor pronóstico.
Complicaciones: glaucoma neovascular, hemorragia vítrea, desprendimiento de retina empeoran dramáticamente el pronóstico.
Edad del paciente: pacientes más jóvenes tienden a tener mejor recuperación.
Control de factores de riesgo: controlar hipertensión, diabetes, dislipidemia mejora pronóstico a largo plazo.
Síntomas de la Trombosis Ocular
Reconocer los síntomas tempranamente es crucial para el pronóstico:
Síntomas de Alarma
Pérdida visual súbita e indolora: es el síntoma cardinal. La pérdida ocurre en segundos a minutos (arterial) o puede ser más gradual (venosa).
- Oclusión arterial: pérdida visual profunda y súbita (típicamente al despertar)
- Oclusión venosa: pérdida más gradual, puede empeorar durante días
Alteración del campo visual: pérdida de visión en un sector específico (oclusiones de rama).
Visión borrosa: especialmente en oclusiones venosas con edema macular.
Metamorfopsia: líneas rectas que se ven onduladas, por distorsión macular.
Escotomas: manchas oscuras o áreas de no-visión en el campo visual.
Síntomas Precedentes (Señales de Alerta)
Algunos pacientes experimentan episodios de advertencia antes de la oclusión completa:
Amaurosis fugaz: pérdida visual transitoria (minutos) que se recupera completamente. Es una señal de alarma grave de inminente oclusión arterial permanente.
Episodios de visión borrosa fluctuante: pueden preceder oclusión venosa.
Cualquiera de estos síntomas requiere evaluación oftalmológica urgente para prevenir oclusión completa.
Ausencia de Dolor
Importante destacar: las trombosis oculares son completamente indoloras. Si hay dolor ocular significativo, es más probable otra condición como glaucoma agudo o uveítis.
Causas y Factores de Riesgo
Comprender las causas ayuda a prevenir y tratar eficazmente:
Factores de Riesgo para Oclusión Arterial
Enfermedad cardiovascular:
- Aterosclerosis carotídea: causa más frecuente (35-40% de casos)
- Fibrilación auricular: causa émbolos cardíacos
- Infarto miocárdico reciente
- Estenosis valvular cardíaca
Arteritis de células gigantes (temporal): causa importante en >50 años. Requiere tratamiento urgente con corticoides para prevenir ceguera bilateral.
Estados de hipercoagulabilidad:
- Anticonceptivos orales
- Trombofilias hereditarias
- Síndrome antifosfolípido
Otros:
- Hipertensión arterial
- Diabetes mellitus
- Hiperlipidemia
- Tabaquismo
- Migraña con espasmo arterial
Factores de Riesgo para Oclusión Venosa
Factores vasculares:
- Hipertensión arterial (presente en 60-70% de casos)
- Aterosclerosis
- Diabetes mellitus
Glaucoma: presente en 6-10% de OVCR. El aumento de presión intraocular comprime la vena central.
Estados de hipercoagulabilidad:
- Trombofilias (factor V Leiden, mutación protrombina)
- Hiperviscosidad sanguínea
- Policitemia vera
- Mieloma múltiple
Factores locales:
- Hipermetropía: ojo pequeño con nervio óptico compacto
- Drusas del nervio óptico
- Compresión extrínseca del nervio
Medicamentos:
- Anticonceptivos orales
- Terapia de reemplazo hormonal
Otros:
- Tabaquismo
- Apnea obstructiva del sueño
- Deshidratación
En pacientes <50 años con trombosis ocular sin factores de riesgo aparentes, debe investigarse trombofilia hereditaria y enfermedades sistémicas subyacentes.
Diagnóstico de la Trombosis Ocular
El diagnóstico es fundamentalmente clínico con apoyo de pruebas de imagen:
Evaluación Inicial
Historia clínica detallada: tiempo de inicio, factores de riesgo cardiovasculares, medicamentos, síntomas sistémicos (para descartar arteritis de células gigantes).
Agudeza visual: medición precisa de visión en ambos ojos.
Presión intraocular: descartar glaucoma asociado.
Defecto pupilar aferente relativo: presente en oclusiones arteriales y venosas isquémicas severas.
Oftalmoscopia con dilatación pupilar: exploración detallada del fondo de ojo.
Hallazgos Oftalmoscópicos
Oclusión arterial:
- Palidez retiniana difusa: «retina blanco-lechosa» por edema isquémico
- Mancha rojo cereza en mácula: la coroides sigue irrigando esta área más delgada
- Estrechamiento arteriolar
- Fragmentación de columna sanguínea («boxcarring»)
- Embolo visible en algunos casos
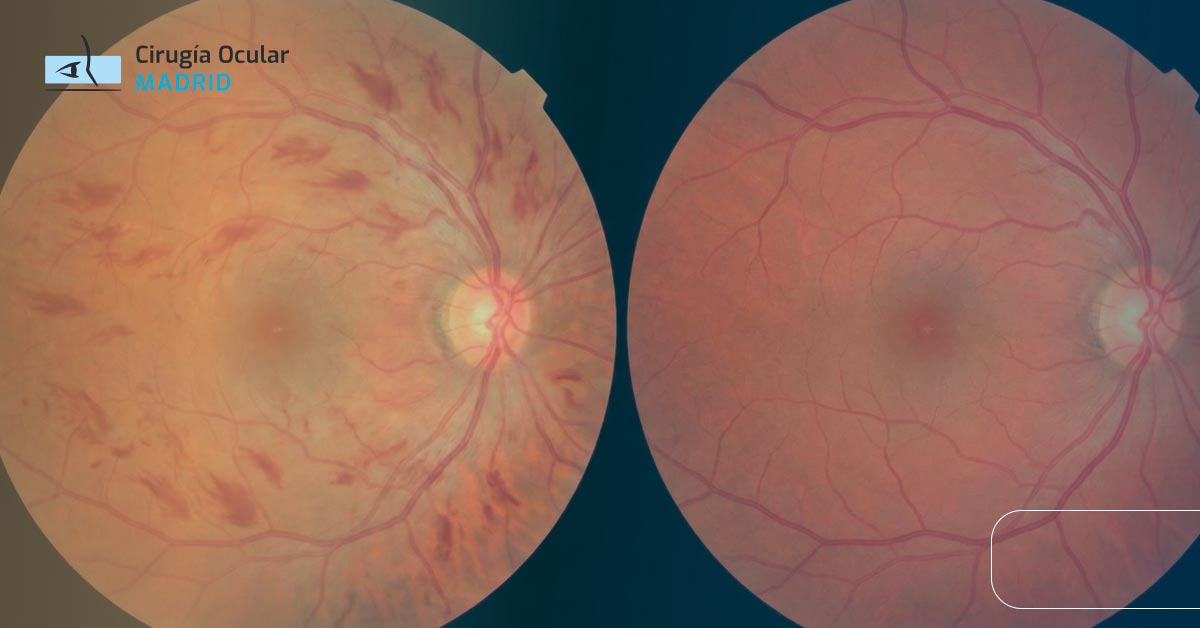
Oclusión venosa:
- Hemorragias retinianas difusas: «retina en tormenta de sangre» o «aplastamiento de tomate»
- Edema retiniano
- Exudados algodonosos: áreas de infarto de capa de fibras nerviosas
- Dilatación y tortuosidad venosa
- Edema del disco óptico
Pruebas Complementarias Esenciales
Angiografía con fluoresceína (AFG): prueba fundamental para clasificar la oclusión como isquémica vs no isquémica.
- Identifica áreas de no-perfusión capilar
- Detecta neovascularización precoz
- Evalúa edema macular
- Guía decisiones terapéuticas
Tomografía de coherencia óptica (OCT): esencial para evaluar y monitorizar edema macular.
- Cuantifica grosor macular
- Detecta edema cistoide, líquido subretiniano
- Monitoriza respuesta a tratamiento
- Detecta tracción vitreomacular asociada
Campo visual: documenta defectos y monitoriza progresión.
Ecografía Doppler carotídea: en oclusiones arteriales para detectar estenosis carotídea.
Ecocardiografía: buscar fuentes cardioembólicas en oclusiones arteriales.
Estudios hematológicos: hemograma completo, velocidad de sedimentación (descartar arteritis), perfil de coagulación en casos seleccionados.
En Cirugía Ocular Madrid disponemos de toda la tecnología diagnóstica necesaria (OCT, angiografía, campo visual) para evaluación completa de trombosis oculares.
Tratamiento de la Trombosis Ocular
El tratamiento varía dramáticamente según el tipo de oclusión:
Tratamiento de la Oclusión Arterial
Medidas urgentes (primeras 24 horas, idealmente 4-6 horas):
El objetivo es restaurar flujo sanguíneo o movilizar el émbolo distalmente:
Masaje ocular: presión digital intermitente sobre el globo para intentar movilizar el émbolo.
Paracentesis de cámara anterior: extracción de pequeña cantidad de humor acuoso para reducir presión intraocular súbitamente, lo que puede aumentar perfusión.
Medicación hipotensora ocular: acetazolamida, beta-bloqueantes tópicos, manitoL intravenoso para reducir PIO.
Vasodilatadores: acetazolamida (también vasodilatador), pentoxifilina.
Antiagregación/anticoagulación: aspirina, heparina según causa subyacente.
Inhalación de carbógeno: mezcla de CO2 y O2 para dilatar arterias retinianas (si está disponible en primeras horas).
Fibrinolisis intraarterial: trombolisis dirigida por cateterismo. Resultados controvertidos, alto riesgo, solo en centros especializados dentro de primeras 6-12 horas.
Cámara hiperbárica: oxigenación hiperbárica. Evidencia limitada, debe administrarse en primeras horas.
Importante: ningún tratamiento ha demostrado beneficio consistente una vez superado el período crítico de isquemia. La prevención de segundo episodio en ojo contralateral es prioritaria.
Tratamiento específico de arteritis de células gigantes: si se sospecha, corticoides intravenosos inmediatos (metilprednisolona 1g/día x 3 días) antes incluso de confirmar diagnóstico con biopsia de arteria temporal. Esto previene ceguera bilateral.
Tratamiento de la Oclusión Venosa
El tratamiento se centra en manejar complicaciones y preservar visión:
Inyecciones intravítreas anti-VEGF: tratamiento de primera línea para edema macular.
- Bevacizumab, ranibizumab, aflibercept, brolucizumab
- Mejoran visión en 60-70% de pacientes con OVCR y ORVR
- Requieren inyecciones repetidas (protocolo PRN o treat-and-extend)
- Reducen riesgo de neovascularización
Implantes de corticoides intravítreos:
- Dexametasona (Ozurdex): liberación sostenida 3-6 meses
- Fluocinolona (Iluvien): liberación ultra-prolongada (hasta 3 años)
- Alternativa en casos con respuesta subóptima a anti-VEGF
- Riesgo: aumento de presión intraocular (30-40%), cataratas (50-60%)
Fotocoagulación láser:
- Láser panretiniano: en casos isquémicos para prevenir glaucoma neovascular
- Láser focal/grid macular: menos usado actualmente, superado por inyecciones intravítreas
Antiagregantes/anticoagulantes: aspirina generalmente recomendada para prevenir recurrencia y eventos cardiovasculares.
Manejo de glaucoma neovascular: si se desarrolla, requiere tratamiento agresivo:
- Anti-VEGF intravítreo urgente
- Láser panretiniano
- Medicación hipotensora tópica y sistémica
- Cirugía filtrante o dispositivos de drenaje en casos refractarios
Seguimiento y Monitorización
Protocolo de seguimiento típico:
- Primeras semanas: evaluación cada 1-2 semanas
- Primeros 3 meses: mensual (período crítico para desarrollo de glaucoma neovascular en isquémicas)
- Después: cada 2-3 meses según estabilidad
En cada visita:
- Agudeza visual
- Presión intraocular
- OCT macular
- Oftalmoscopia indirecta
- Gonioscopia (buscar neovascularización del ángulo)
Angiografía de seguimiento: a los 3 meses en OVCR para reclasificar como isquémica vs no isquémica.
Complicaciones de la Trombosis Ocular
Las complicaciones pueden empeorar significativamente el pronóstico visual:
Glaucoma Neovascular (Rubeosis Iridis)
Complicación más grave de oclusiones isquémicas. Ocurre en:
- 35-40% de OVCR isquémicas
- 20% de OACR
- Raro en ORVR (solo si >5 áreas de disco de isquemia)
Mecanismo: isquemia retiniana → liberación de VEGF → neovascularización de iris y ángulo → oclusión trabecular → glaucoma de ángulo cerrado refractario.
Tiempo: típicamente 2-4 meses post-oclusión («glaucoma de los 100 días»).
Tratamiento: anti-VEGF urgente + láser panretiniano + hipotensores agresivos.
Edema Macular Cistoide
Causa principal de pérdida visual en oclusiones venosas. Presente en:
- 60-70% de OVCR
- 40-60% de ORVR con afectación macular
Tratamiento: inyecciones anti-VEGF o implantes de corticoides.
Hemorragia Vítrea
Por neovascularización retiniana o del disco óptico. Puede requerir vitrectomía si no se reabsorbe.
Desprendimiento de Retina Traccional
Raro, por membranas fibrovasculares en casos isquémicos no tratados.
Membrana Epirretiniana
Proliferación fibrosa sobre mácula que causa distorsión visual. Puede requerir vitrectomía.
Atrofia Óptica
Daño permanente del nervio óptico por isquemia prolongada. Más frecuente en oclusiones arteriales.
Prevención de Trombosis Ocular
La prevención es fundamental, especialmente para evitar oclusión en el ojo contralateral:
Control de Factores de Riesgo Cardiovasculares
Hipertensión arterial: mantener presión <130/80 mmHg.
Diabetes: HbA1c <7%, control estricto de glucemia.
Dislipidemia: LDL <100 mg/dL (idealmente <70 en alto riesgo).
Tabaquismo: cesación completa.
Peso saludable: IMC <25 kg/m².
Antiagregación Plaquetaria
Aspirina 75-325 mg/día: generalmente recomendada tras oclusión, especialmente arterial.
Clopidogrel: en casos con contraindicación a aspirina o eventos recurrentes.
Tratamiento de Causas Subyacentes
Estenosis carotídea significativa (>70%): considerar endarterectomía o stent carotídeo.
Fibrilación auricular: anticoagulación con warfarina o anticoagulantes directos.
Glaucoma: control estricto de presión intraocular en ojo afectado y contralateral.
Trombofilias: manejo por hematología, anticoagulación cuando está indicada.
Estilo de Vida Saludable
- Ejercicio regular: 30-40 minutos, 5 días/semana
- Dieta mediterránea: rica en frutas, verduras, pescado, aceite de oliva
- Hidratación adecuada: especialmente importante en oclusiones venosas
- Evitar deshidratación: en vuelos largos, ejercicio intenso
- Control de apnea del sueño: CPAP si está indicado
Vigilancia del Ojo Contralateral
El riesgo de oclusión en el ojo contralateral es:
- OACR: 1-2% por año
- OVCR: 5-15% en 5 años
- ORVR: 10-15% en 5 años
Seguimiento oftalmológico regular es esencial.
Secuelas Permanentes
Incluso con tratamiento óptimo, muchos pacientes quedan con secuelas:
Visuales
- Pérdida de agudeza visual: variable según tipo y severidad
- Defectos de campo visual: escotomas permanentes en territorio afectado
- Metamorfopsia: distorsión permanente de imágenes
- Discromatopsia: alteración de visión de colores
- Defecto pupilar aferente: presente en oclusiones severas
Estructurales
- Atrofia óptica: palidez del disco óptico
- Adelgazamiento retiniano: en áreas isquémicas
- Alteraciones pigmentarias: en zonas de hemorragias resueltas
- Vasos en vaina: aspecto blanquecino de vasos por gliosis perivasular
Estas secuelas pueden afectar significativamente la calidad de vida, limitando conducción, lectura y actividades que requieren visión detallada.
Pronóstico a Largo Plazo
El pronóstico varía según múltiples factores:
Pronóstico Visual
Oclusión arterial central: generalmente pobre. Solo 20-30% recuperan visión útil. La mayoría quedan con visión <20/200.
Oclusión arterial de rama: variable. Si no afecta mácula, pronóstico bueno. Si afecta mácula, visión final típicamente 20/50 a 20/100.
Oclusión venosa central no isquémica: moderadamente bueno. Con tratamiento, 50-60% alcanzan visión >20/60.
Oclusión venosa central isquémica: reservado. Mayoría quedan con visión <20/200 a pesar del tratamiento.
Oclusión venosa de rama: bueno a moderado. Con tratamiento del edema macular, 60-70% logran visión >20/40.
Pronóstico de Vida
Importante destacar: las trombosis oculares son marcadores de enfermedad cardiovascular sistémica.
Mortalidad aumentada:
- Pacientes con OACR tienen 3 veces más riesgo de infarto miocárdico en 5 años
- Riesgo aumentado de ACV (accidente cerebrovascular)
- Mortalidad general duplicada comparada con población general
Por esto, además del tratamiento oftalmológico, es crucial evaluación y manejo cardiovascular por medicina interna o cardiología.
Atención Especializada en Madrid
En Cirugía Ocular Madrid, el Dr. Ángel Arteaga y la Dra. Rosa Martín Carribero, con más de 30 años de experiencia, están capacitados para el diagnóstico y manejo urgente de trombosis oculares. Disponemos de tecnología diagnóstica avanzada (OCT espectral, angiografía con fluoresceína, campo visual) y realizamos tratamientos intravítreos con anti-VEGF e implantes de corticoides.
Nuestro protocolo de urgencias oftalmológicas garantiza evaluación rápida ante síntomas sugestivos de oclusión vascular retiniana. El tiempo es crucial en estas patologías – cada hora cuenta para preservar la mayor cantidad de visión posible.
Si experimentas pérdida visual súbita, visión borrosa de inicio reciente o cualquier cambio visual preocupante, solicita evaluación urgente. También ofrecemos seguimiento a largo plazo y coordinación con especialistas cardiovasculares para manejo integral.
La trombosis ocular es una emergencia oftalmológica con pronóstico visual variable que depende fundamentalmente del tipo de oclusión, la rapidez del diagnóstico y tratamiento, y la presencia de complicaciones. La recuperación visual es posible, especialmente en oclusiones venosas no isquémicas tratadas oportunamente con inyecciones intravítreas anti-VEGF.
Las oclusiones arteriales tienen pronóstico generalmente desfavorable debido al daño isquémico irreversible que ocurre en las primeras horas. Sin embargo, el reconocimiento de síntomas de alarma como la amaurosis fugaz y la búsqueda de atención urgente pueden ocasionalmente prevenir la oclusión completa.
Más allá del pronóstico visual, las trombosis oculares son marcadores importantes de enfermedad cardiovascular sistémica. El manejo integral debe incluir control exhaustivo de factores de riesgo, antiagregación plaquetaria, y vigilancia del ojo contralateral para prevenir eventos futuros.
En Cirugía Ocular Madrid entendemos el impacto devastador que puede tener una pérdida visual súbita. Nuestro compromiso es ofrecerte diagnóstico preciso, tratamiento basado en evidencia científica actual, y acompañamiento durante todo el proceso de recuperación y rehabilitación visual.
Preguntas Frecuentes sobre Trombosis Ocular
¿Cuánto tiempo tengo para buscar atención si pierdo visión súbitamente?
En oclusiones arteriales, cada minuto cuenta – las células retinianas comienzan a morir después de 90-100 minutos. Debes buscar atención urgente inmediatamente, idealmente en las primeras 4-6 horas. En oclusiones venosas, aunque menos tiempo-dependientes, la evaluación urgente también es crucial.
¿Puedo quedar completamente ciego por una trombosis ocular?
Es raro quedar completamente ciego (sin percepción de luz) por trombosis ocular, incluso en oclusiones arteriales severas. Sin embargo, puedes quedar legalmente ciego (visión <20/200) que impide conducir, leer y muchas actividades diarias. El ojo contralateral generalmente no se ve afectado.
¿La trombosis ocular puede repetirse en el mismo ojo?
Las recurrencias en el mismo ojo son raras (5-10%). Sin embargo, el riesgo de oclusión en el ojo contralateral es significativo: 5-15% en 5 años para oclusiones venosas, 1-2% por año para arteriales. Por esto el seguimiento bilateral es esencial.
¿Cuántas inyecciones intravítreas necesitaré?
En oclusiones venosas con edema macular, el tratamiento inicial típicamente requiere 3-6 inyecciones mensuales, seguidas de inyecciones de mantenimiento según necesidad. Algunos pacientes necesitan tratamiento durante años, mientras otros se estabilizan después de pocos meses. El promedio es 5-7 inyecciones el primer año.
¿Puedo conducir después de una trombosis ocular?
Depende de tu visión final y si cumples requisitos legales. Para conducir en España necesitas agudeza visual de al menos 0.5 (20/40) en el mejor ojo o suma de ambos ojos ≥0.5, y campo visual sin defectos significativos. Tu oftalmólogo debe certificarte como apto.
¿La trombosis ocular es hereditaria?
No se hereda directamente, pero existe predisposición familiar a factores de riesgo (hipertensión, diabetes, trombofilias). Si tienes antecedentes familiares de trombosis oculares o eventos cardiovasculares a edad joven, informa a tu oftalmólogo para evaluación de riesgo.
¿Puedo tomar anticoagulantes si tengo hemorragias retinianas?
Esta es una decisión individualizada. Las hemorragias retinianas por oclusión venosa no son contraindicación absoluta para anticoagulación si está indicada por otras razones (fibrilación auricular, trombosis venosa profunda). Tu hematólogo y oftalmólogo deben coordinar el manejo.
¿El estrés puede causar trombosis ocular?
El estrés agudo no causa directamente trombosis ocular, pero el estrés crónico contribuye a hipertensión, diabetes y otros factores de riesgo cardiovasculares que sí aumentan el riesgo. El manejo del estrés es parte importante de la prevención cardiovascular integral.
¿Cuánto tardan en desaparecer las hemorragias retinianas?
Las hemorragias superficiales generalmente se reabsorben en 1-3 meses. Hemorragias más profundas o extensas pueden tardar 3-6 meses. Ocasionalmente persisten manchas pigmentarias residuales después de la reabsorción completa, pero no afectan significativamente la visión si la mácula no está involucrada.
¿Necesito cambiar mi estilo de vida después de una trombosis ocular?
Sí, cambios significativos pueden reducir riesgo de recurrencia y eventos cardiovasculares: dejar de fumar completamente, ejercicio regular, dieta saludable baja en sal y grasas saturadas, mantener peso saludable, controlar presión arterial y glucemia estrictamente, tomar medicación prescrita (antiagregantes) consistentemente, y reducir consumo de alcohol.