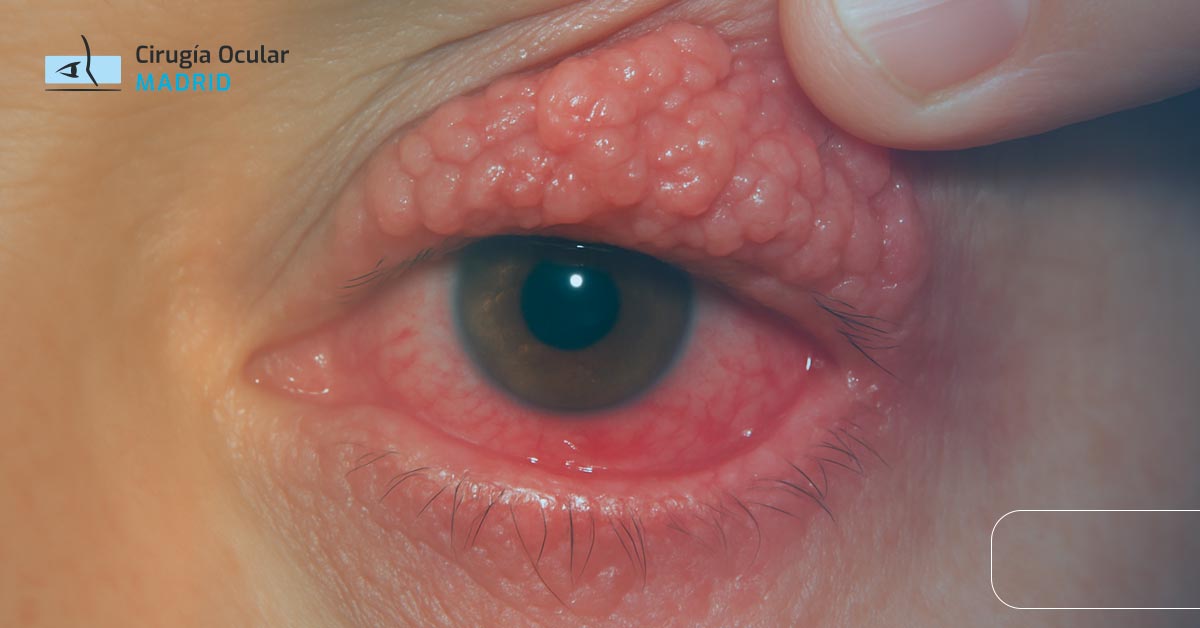
Las glándulas de Meibomio obstruidas son la causa más frecuente de ojo seco evaporativo, afectando a millones de personas. Esta condición, conocida médicamente como disfunción de las glándulas de Meibomio (DGM), ocurre cuando estas glándulas especializadas ubicadas en los párpados no producen o secretan adecuadamente el componente lipídico de la lágrima.
La obstrucción provoca síntomas molestos como sequedad ocular, sensación de arenilla, ardor y visión borrosa intermitente. Aunque generalmente no es grave, puede afectar significativamente la calidad de vida si no se trata. Afortunadamente, existen tratamientos efectivos que van desde terapias domiciliarias simples hasta procedimientos especializados en consultorio.
¿Qué son las glándulas de Meibomio?
Las glándulas de Meibomio son glándulas sebáceas modificadas ubicadas dentro de los párpados, tanto superior como inferior. Fueron descritas por primera vez por el anatomista alemán Heinrich Meibom en 1666, de quien toman su nombre.
Anatomía y ubicación
Cada párpado contiene aproximadamente:
- Párpado superior: 30-40 glándulas de Meibomio
- Párpado inferior: 20-30 glándulas de Meibomio
Estas glándulas se distribuyen en una sola fila paralela al borde palpebral, dentro del tarso (cartílago palpebral). Sus conductos se abren en el borde libre del párpado, justo detrás de la línea de las pestañas.
Estructura glandular
Cada glándula consta de:
Acinos secretores: estructuras en forma de racimo que producen el meibum (secreción lipídica).
Conducto central: canal que conecta los acinos con el orificio de salida en el borde palpebral.
Orificio de salida: abertura pequeña (aproximadamente 0.2mm) por donde se secreta el meibum.
Si observas tus párpados con magnificación, puedes ver pequeños puntos blanquecinos en el borde palpebral – estos son los orificios de las glándulas de Meibomio.
¿Cuál es la función de las glándulas de Meibomio?
Las glándulas de Meibomio producen el meibum, una mezcla compleja de lípidos (grasas) que forma la capa lipídica externa de la película lagrimal. Esta capa es fundamental para la salud ocular.
Estructura de la película lagrimal
La lágrima tiene tres capas:
Capa lipídica externa (0.1 micrones): producida por glándulas de Meibomio. Previene evaporación.
Capa acuosa media (7 micrones): producida por glándula lagrimal. Contiene nutrientes, oxígeno, anticuerpos.
Capa mucínica interna (0.02-0.05 micrones): producida por células caliciformes de la conjuntiva. Permite adherencia de lágrima a córnea.
Funciones del meibum
Prevención de evaporación: la capa lipídica reduce la evaporación de la lágrima en aproximadamente 95%. Sin ella, la lágrima se evapora 10-20 veces más rápido.
Estabilidad de la película lagrimal: proporciona una superficie lisa que mejora la calidad óptica. Cada parpadeo redistribuye el meibum uniformemente.
Sellado palpebral durante el sueño: durante el cierre nocturno de los ojos, el meibum sella los párpados impidiendo evaporación y mantiene humedad ocular.
Propiedades antimicrobianas: algunos componentes del meibum tienen efectos antibacterianos que protegen el ojo.
Prevención de desbordamiento lagrimal: el meibum ayuda a contener las lágrimas dentro del menisco lagrimal, evitando que desborden sobre las mejillas.
¿Qué ocurre cuando se obstruyen?
La disfunción de las glándulas de Meibomio (DGM) es un trastorno crónico caracterizado por obstrucción de los conductos glandulares y/o alteración cualitativa/cuantitativa de la secreción meibomiana.
Proceso de obstrucción
El meibum normalmente tiene consistencia líquida a temperatura corporal (35-37°C), lo que permite su secreción fácil con cada parpadeo. En la DGM ocurre:
- Hiperqueratinización: las células del conducto se multiplican excesivamente, estrechando la luz ductal.
- Espesamiento del meibum: el meibum se vuelve más viscoso, similar a pasta de dientes o manteca.
- Obstrucción del orificio: el meibum espeso no puede salir, acumulándose dentro de la glándula.
- Atrofia glandular: la obstrucción crónica causa presión retrógrada que daña los acinos secretores, llevando a atrofia irreversible.
- Inflamación: el estancamiento del meibum provoca respuesta inflamatoria que perpetúa el problema.
Consecuencias de la obstrucción
Ojo seco evaporativo: sin suficiente capa lipídica, la lágrima se evapora rápidamente causando síntomas de ojo seco.
Inestabilidad de la película lagrimal: ruptura rápida de la lágrima (tiempo de ruptura <10 segundos, normal >10 segundos).
Inflamación de superficie ocular: la sequedad crónica inflama córnea y conjuntiva.
Visión fluctuante: la película lagrimal irregular causa visión borrosa que mejora momentáneamente con parpadeo.
Patologías asociadas a las glándulas de Meibomio
La disfunción meibomiana está relacionada con varias condiciones palpebrales:
Ojo seco evaporativo
Es la consecuencia directa más común de DGM. Representa aproximadamente el 86% de todos los casos de ojo seco. A diferencia del ojo seco por deficiencia acuosa, aquí el problema no es falta de producción de lágrima sino evaporación excesiva.
Síntomas característicos:
- Empeoran en ambientes secos, con calefacción/aire acondicionado, viento
- Mejoran con humedad ambiental
- Mayor sintomatología al final del día
- Alivio transitorio con lágrimas artificiales pero recurrencia rápida
Blefaritis posterior
La blefaritis posterior es la inflamación del borde palpebral posterior (donde están los orificios de las glándulas de Meibomio). Frecuentemente coexiste con DGM, creando un círculo vicioso:
- DGM → alteración del meibum → ambiente propicio para proliferación bacteriana
- Bacterias producen lipasas que descomponen meibum → más inflamación
- Inflamación → más obstrucción y alteración del meibum
Síntomas incluyen: enrojecimiento del borde palpebral, escamas, costras en pestañas, sensación de cuerpo extraño.
Chalazión
Un chalazión es un granuloma lipídico que se forma cuando el meibum obstruido se acumula dentro de la glándula, generando una reacción inflamatoria crónica del tejido circundante.
Características:
- Nódulo firme, indoloro (a diferencia del orzuelo que es doloroso)
- Localización en medio del párpado, no necesariamente en el borde
- Puede persistir semanas a meses
- Puede requerir drenaje quirúrgico si no se resuelve
El chalazión es una complicación directa de DGM no tratada.
Orzuelo (hordeolo)
Un orzuelo es una infección bacteriana aguda de las glándulas del párpado:
Orzuelo externo: infección de glándulas de Zeiss o Moll (glándulas de pestañas). Más común.
Orzuelo interno: infección de glándula de Meibomio. Menos frecuente pero más doloroso.
Diferencias con chalazión:
- Orzuelo: agudo, doloroso, rojo, puede drenar pus
- Chalazión: crónico, indoloro o molestia leve, firme, no drena
La DGM aumenta el riesgo de orzuelos recurrentes al alterar la composición del meibum, creando ambiente favorable para bacterias.
Rosácea ocular
La rosácea ocular es la manifestación oftálmica de la rosácea cutánea. Afecta al 50-70% de pacientes con rosácea facial.
Relación con DGM:
- Rosácea causa inflamación que afecta glándulas de Meibomio
- DGM severa es característica de rosácea ocular
- Tratamiento de rosácea mejora DGM y viceversa
Síntomas: ojos rojos crónicos, ardor, fotofobia, sensación de cuerpo extraño, telangiectasias (vasos sanguíneos visibles) en párpados.
Síntomas de las glándulas de Meibomio obstruidas
Los síntomas de DGM son variables pero típicamente incluyen:
Síntomas principales
Sensación de sequedad ocular: a pesar de tener lagrimeo normal o incluso excesivo. Paradójicamente, muchos pacientes con DGM tienen lagrimeo reflejo por la irritación de sequedad.
Ardor o quemazón: especialmente al final del día o después de actividades con parpado reducido (lectura, pantallas).
Sensación de arenilla o cuerpo extraño: como si tuvieras arena o pestañas en los ojos.
Visión borrosa fluctuante: que mejora temporalmente con parpadeo o instilación de lágrimas. Esto es muy característico de DGM.
Fotofobia: sensibilidad aumentada a la luz, especialmente brillante.
Enrojecimiento ocular: especialmente del borde palpebral y conjuntiva tarsal.
Pesadez palpebral: sensación de párpados pesados, especialmente al despertar.
Costras o secreción: en pestañas y borde palpebral, especialmente matutina.
Picazón: aunque menos prominente que en condiciones alérgicas.
Factores que empeoran los síntomas
Ambientes secos: calefacción, aire acondicionado, baja humedad, viento.
Uso de pantallas: por reducción de frecuencia de parpadeo (de 15-20/min normal a 5-7/min frente a pantallas).
Uso de lentes de contacto: las lentillas interrumpen la película lagrimal y aumentan evaporación.
Maquillaje de ojos: especialmente delineadores en línea de agua (waterline) que obstruyen orificios glandulares.
Ciertos medicamentos: antihistamínicos, antidepresivos, isotretinoína, anticonceptivos orales reducen secreción meibomiana.
Final del día: acumulación de fatiga ocular y evaporación durante el día.
Los síntomas de DGM frecuentemente son bilaterales aunque pueden ser asimétricos.
Causas de la obstrucción de las glándulas de Meibomio
La DGM es una condición multifactorial con causas intrínsecas y extrínsecas:
Causas intrínsecas
Envejecimiento: es el factor de riesgo más importante. La prevalencia de DGM aumenta con edad:
- 20-30 años: ~20%
- 40-50 años: ~40%
- 60 años: ~60-70%
El envejecimiento causa atrofia glandular, reducción de secreción, y cambios en composición del meibum.
Sexo femenino: mujeres tienen mayor riesgo, especialmente post-menopausia por cambios hormonales. Los estrógenos y andrógenos influyen en función meibomiana.
Cambios hormonales: menopausia, embarazo, anticonceptivos orales, terapia hormonal afectan glándulas de Meibomio.
Genética: existe predisposición familiar. Ciertos grupos étnicos (asiáticos) tienen mayor prevalencia.
Enfermedades sistémicas:
- Rosácea: asociación muy fuerte
- Dermatitis seborreica
- Acné
- Psoriasis
- Enfermedad de Sjögren
- Alteraciones tiroideas
Deficiencias nutricionales: especialmente ácidos grasos omega-3, vitamina A, vitamina D.
Causas extrínsecas
Uso de pantallas: reduce parpadeo completo, necesario para expresar meibum.
Maquillaje inadecuado: delineadores, sombras, rímel en base palpebral obstruyen orificios glandulares.
Uso de lentes de contacto: especialmente uso prolongado o nocturno. Alteran película lagrimal y mecánica palpebral.
Medicamentos:
- Isotretinoína (Accutane): causa atrofia severa de glándulas sebáceas incluyendo Meibomio
- Antihistamínicos, antidepresivos: efecto anticolinérgico reduce secreciones
- Anticonceptivos orales: alteran balance hormonal
- Terapia de reemplazo hormonal
Factores ambientales: exposición crónica a ambientes secos, polvo, contaminación, humo.
Blefaritis bacteriana: infección crónica por Staphylococcus causa inflamación que perpetúa DGM.
Ácaros Demodex: estos ácaros habitan folículos de pestañas en >50% de adultos. Causan inflamación crónica que contribuye a DGM.
Diagnóstico de las glándulas de Meibomio obstruidas
El diagnóstico de DGM es fundamentalmente clínico, con apoyo de pruebas especializadas:
Evaluación clínica
Síntomas y cuestionarios: cuestionarios estandarizados (OSDI, SPEED, DEQ-5) cuantifican severidad de síntomas.
Exploración del borde palpebral con lámpara de hendidura:
Busca signos característicos de DGM:
- Obstrucción de orificios glandulares: pueden verse tapados con material queratinizado blanquecino
- Calidad del meibum expresado: normalmente debe ser claro y fluido. En DGM es turbio, espeso, similar a pasta dental o ausente
- Telangiectasias: vasos sanguíneos dilatados en borde palpebral (signo de inflamación crónica)
- Desplazamiento anterior de la línea mucocutánea: indicador de DGM crónica severa
- Atrofia glandular: pérdida de glándulas visibles con transiluminación o meibografía
Expresión glandular: el oftalmólogo aplica presión suave en los párpados para evaluar facilidad de expresión del meibum y su calidad. Se gradúa en escala 0-3:
- Grado 0: secreción clara fácilmente expresada
- Grado 1: secreción turbia, expresión con presión moderada
- Grado 2: secreción espesa, expresión difícil
- Grado 3: sin secreción a pesar de presión firme
Pruebas diagnósticas especializadas
Tiempo de ruptura de la película lagrimal (TBUT): mide estabilidad lagrimal. Se instila fluoresceína y se cuenta segundos hasta aparición de primera ruptura de lágrima. Normal >10 segundos. En DGM típicamente <5-7 segundos.
Tinción corneal: con fluoresceína se evalúa daño epitelial corneal. En DGM severa hay queratopatía punteada superficial, especialmente en tercio inferior.
Test de Schirmer: mide producción acuosa lagrimal. Generalmente normal en DGM pura (ayuda a diferenciar de ojo seco acuodeficiente).
Meibografía: fotografía infrarroja de párpados que visualiza estructura glandular. Permite cuantificar pérdida glandular (atrofia). Es la mejor prueba para estadificar severidad de DGM.
Grados de atrofia:
- Grado 0: sin pérdida (<25%)
- Grado 1: pérdida 25-50%
- Grado 2: pérdida 50-75%
- Grado 3: pérdida >75%
Interferometría de película lagrimal: mide grosor de capa lipídica. Normal >60 nm. En DGM típicamente <40-50 nm.
Osmolaridad lagrimal: aumenta en ojo seco (>308 mOsm/L indica ojo seco). En DGM severa puede estar elevada.
En Cirugía Ocular Madrid disponemos de tecnología diagnóstica avanzada para evaluación completa de DGM incluyendo meibografía y análisis exhaustivo de película lagrimal.
Tratamiento de las glándulas de Meibomio obstruidas
El tratamiento de DGM es escalonado, comenzando con medidas conservadoras y progresando a terapias más agresivas si necesario:
Tratamiento domiciliario (primera línea)
Higiene palpebral: fundamental y debe realizarse diariamente de forma permanente:
Paso 1 – calor húmedo: aplicación de compresas calientes (40-45°C) durante 10-15 minutos, 1-2 veces al día.
Objetivo: licuar el meibum espeso para facilitar su expresión.
Métodos:
- Toallas calientes: remojar toalla en agua caliente, escurrir y aplicar sobre párpados cerrados. Problema: se enfría rápidamente (cada 2-3 minutos requiere recalentamiento).
- Máscaras térmicas comerciales: retienen calor más tiempo (10-15 minutos). Calentables en microondas. Más prácticas y efectivas.
- Dispositivos electrónicos: mantienen temperatura constante durante tratamiento.
Paso 2 – masaje palpebral: inmediatamente después del calor, mientras meibum está licuado:
Técnica:
- Con párpados cerrados, usa dedo índice
- Realiza movimientos firmes pero suaves desde tarso hacia borde palpebral
- Párpado superior: movimiento descendente (hacia pestañas)
- Párpado inferior: movimiento ascendente (hacia pestañas)
- Repite 5-10 veces cada párpado
- Esto «ordeña» las glándulas expresando meibum obstruido
Paso 3 – limpieza del borde palpebral:
Después del masaje, limpiar borde palpebral para remover meibum expresado, costras, escamas:
Opciones:
- Toallitas específicas para párpados: impregnadas con agentes limpiadores (ácido hipocloroso, tea tree oil diluido, champú para bebés)
- Solución de limpieza palpebral: con hisopos o algodón
- Champú para bebés diluido (50%): opción económica efectiva
Limpiar pestañas, borde palpebral y base de pestañas con movimientos horizontales suaves.
Frecuencia: la higiene palpebral debe ser rutina permanente, similar a cepillarse los dientes. En fase aguda/sintomática: 2 veces/día. Mantenimiento: 1 vez/día, preferiblemente noche.
Tratamientos tópicos
Lágrimas artificiales: alivio sintomático pero no tratan la causa subyacente.
Preferir lágrimas:
- Sin conservantes: para uso frecuente (>4 veces/día)
- Con lípidos: algunas formulaciones incluyen lípidos para compensar deficiencia en capa lipídica
- Más viscosas: geles o pomadas para uso nocturno
Ungüentos nocturnos: pomadas lubricantes (vaselina oftálmica) aplicadas antes de dormir. Mantienen humedad durante cierre palpebral nocturno.
Colirios antiinflamatorios: en DGM con componente inflamatorio significativo:
- Ciclosporina A 0.05-0.1%: inmunomodulador que reduce inflamación crónica. Requiere uso continuo 3-6 meses para efecto completo.
- Lifitegrast: inhibidor de integrina que reduce inflamación. Aprobado para ojo seco moderado-severo.
- Corticoides tópicos de baja potencia: uso corto (2-4 semanas) en exacerbaciones agudas. Uso crónico riesgoso (cataratas, glaucoma).
Antibióticos tópicos: en blefaritis bacteriana asociada. Azitromicina tópica tiene además efecto antiinflamatorio directo sobre glándulas de Meibomio.
Tratamientos sistémicos
Antibióticos orales: en DGM moderada-severa con rosácea o blefaritis refractaria:
- Doxiciclina 50-100 mg/día: tiene efectos antibacterianos y antiinflamatorios (inhibición de metaloproteinasas, mejora composición del meibum). Tratamiento típico: 3-6 meses.
- Azitromicina: pulsos de 3 días/semana durante 3-4 semanas. Alternativa a doxiciclina.
- Minociclina: similar eficacia a doxiciclina.
Efectos secundarios: fotosensibilidad, molestias gastrointestinales. Contraindicados en embarazo.
Suplementos de omega-3: ácidos grasos esenciales (EPA + DHA) mejoran calidad del meibum y reducen inflamación.
Dosis recomendada: 1000-2000 mg/día de EPA+DHA combinados, durante mínimo 3 meses.
Fuentes: aceite de pescado, aceite de krill, aceite de algas (vegetariano).
Vitaminas: vitamina A, vitamina D pueden beneficiar en casos de deficiencia.
Tratamientos en consultorio
Cuando tratamientos domiciliarios y médicos son insuficientes:
Expresión manual de glándulas por oftalmólogo: bajo anestesia tópica, el médico expresa firmemente las glándulas con instrumentos especiales (expresores de Meibomio). Más efectivo que expresión domiciliaria pero temporalmente molesto.
Sondaje de glándulas de Meibomio: para glándulas severamente obstruidas, se pueden sondar individualmente con sondas finas para desbloquearlas. Procedimiento más invasivo.
Luz pulsada intensa (IPL): tecnología emergente con buenos resultados en DGM asociada a rosácea.
Mecanismo:
- Reduce inflamación palpebral
- Destruye vasos anormales (telangiectasias)
- Estimula función glandular
- Licua meibum
Protocolo típico: 3-4 sesiones separadas 3-4 semanas. Mejora mantenida 6-12 meses.
Termopulsación (LipiFlow, TearScience): dispositivo que aplica calor controlado (42-43°C) al tarso interno mientras aplica presión pulsátil al tarso externo para expresar glándulas. Tratamiento único de 12 minutos por ojo. Resultados duran 6-12 meses.
Microexfoliación del borde palpebral (BlephEx): dispositivo motorizado con punta giratoria que limpia profundamente borde palpebral, removiendo biofilm bacteriano, costras, detritus. Repetir cada 4-6 meses.
Tratamiento quirúrgico
Raramente necesario, reservado para complicaciones:
Drenaje de chalazión: incisión y curetaje cuando no resuelve con tratamiento médico.
Corrección de malposiciones palpebrales: ectropión, entropión que perpetúan irritación y DGM.
Prevención de la obstrucción
Aunque DGM tiene componente genético/edad, puedes reducir riesgo y severidad:
Hábitos preventivos
Higiene palpebral regular: incluso sin síntomas, especialmente si tienes factores de riesgo (rosácea, uso de maquillaje, lentes de contacto).
Parpadeo consciente y completo: especialmente durante uso de pantallas. Aplica regla 20-20-20: cada 20 minutos, mira algo a 20 pies (6 metros) durante 20 segundos y parpadea completamente 10 veces.
Desmaquillado completo: nunca dormir con maquillaje de ojos. Usar desmaquillantes específicos para ojos. Evitar delineadores en línea de agua (waterline).
Evitar maquillaje con aceites minerales: prefiere productos «oil-free» u «ophthalmologist tested».
Hidratación adecuada: beber 2-3 litros agua/día mantiene hidratación de todas las mucosas incluyendo ojo.
Humidificadores: en ambientes secos (calefacción, aire acondicionado), especialmente dormitorio.
Protección ocular: gafas envolventes o de sol en ambientes ventosos, polvo, aire acondicionado directo.
Nutrición adecuada:
- Omega-3: pescado graso 2-3 veces/semana o suplementos
- Vitamina A: verduras de hoja verde, zanahorias, boniato
- Hidratación: agua suficiente
Limitar uso de lentes de contacto: alternar con gafas. Evitar uso nocturno. Usar lentillas compatibles con ojo seco (alto contenido de agua, silicona-hidrogel).
Control de condiciones sistémicas: rosácea cutánea, dermatitis seborreica requieren tratamiento dermatológico para mejorar manifestaciones oculares.
¿Es contagiosa la obstrucción?
No, la disfunción de glándulas de Meibomio no es contagiosa. Es un trastorno funcional de las glándulas, no una infección.
Sin embargo, algunas condiciones asociadas a DGM sí pueden tener componentes contagiosos:
Blefaritis bacteriana: aunque DGM no es contagiosa, si desarrollas blefaritis infecciosa secundaria, las bacterias pueden transmitirse (aunque es raro).
Ácaros Demodex: estos ácaros pueden transmitirse por contacto cercano o compartir toallas, pero la transmisión es poco eficiente y la mayoría de personas los tienen sin síntomas.
No hay restricciones en compartir espacio, usar piscinas, abrazar, etc. La DGM no se transmite de persona a persona.
¿Puedo usar lentes de contacto con DGM?
El uso de lentes de contacto con disfunción de glándulas de Meibomio es problemático pero no necesariamente imposible:
Problemas de lentillas con DGM
Incomodidad: la DGM causa ojo seco que se agrava dramáticamente con lentes de contacto. Las lentillas:
- Interrumpen película lagrimal
- Aumentan evaporación
- Absorben agua de lágrima (especialmente hidrogel convencional)
- Reducen oxigenación corneal
Depósitos en lentillas: la alteración del meibum causa depósitos lipídicos y proteicos en lentillas que:
- Reducen claridad visual
- Causan molestias
- Aumentan riesgo infecciones
- Reducen vida útil de lentillas
Mayor riesgo de complicaciones: ojo seco + lentillas aumenta riesgo de:
- Queratitis microbiana
- Infiltrados corneales estériles
- Neovascularización corneal
- Úlceras corneales
Recomendaciones si usas lentillas con DGM
Si necesitas usar lentillas a pesar de DGM:
Trata activamente la DGM: higiene palpebral diaria, lágrimas artificiales frecuentes, tratamiento médico si necesario.
Limita horas de uso: máximo 6-8 horas/día. Alterna con gafas.
Usa lentillas compatibles con ojo seco:
- Silicona-hidrogel: mayor permeabilidad al oxígeno
- Alto contenido de agua: >50%
- Lentillas diarias desechables: frescas cada día, menos depósitos
Lubricación frecuente: lágrimas artificiales compatibles con lentillas antes, durante y después de uso.
Higiene extrema: nunca dormir con lentillas, limpiar meticulosamente, reemplazar según indicación.
Considera alternativas: cirugía refractiva (LASIK, PRK) puede liberar de dependencia de lentillas si DGM está controlada.
Atención especializada en Madrid
En Cirugía Ocular Madrid, el Dr. Ángel Arteaga y la Dra. Rosa Martín Carribero, con más de 30 años de experiencia, ofrecen evaluación exhaustiva y tratamiento integral de disfunción de glándulas de Meibomio y ojo seco.
Disponemos de tecnología diagnóstica avanzada incluyendo meibografía, análisis de película lagrimal y estudios de superficie ocular. Ofrecemos todos los tratamientos desde terapias conservadoras hasta procedimientos especializados como expresión glandular profesional y sondaje de glándulas obstruidas.
Nuestro enfoque personalizado considera tu estilo de vida, factores de riesgo y severidad de la disfunción para diseñar un plan terapéutico efectivo. Si experimentas síntomas de ojo seco, ardor, visión fluctuante o chalaziones recurrentes, solicita tu consulta y recibe atención especializada.
Las glándulas de Meibomio obstruidas son una causa frecuente pero tratable de ojo seco y molestias oculares. Aunque la disfunción meibomiana es una condición crónica, con tratamiento apropiado y constancia en la higiene palpebral, la mayoría de pacientes logran control significativo de síntomas y mejora en su calidad de vida.
La clave del éxito está en el diagnóstico temprano, tratamiento adecuado según severidad, y compromiso con medidas preventivas a largo plazo. La higiene palpebral diaria, aunque requiere disciplina, es la piedra angular del manejo y prevención de recurrencias.
No ignores los síntomas persistentes de ojo seco o molestias palpebrales. Una evaluación oftalmológica completa puede identificar disfunción meibomiana en estadios tempranos cuando el tratamiento es más efectivo y puede prevenir atrofia glandular irreversible.
En Cirugía Ocular Madrid estamos comprometidos con tu salud visual y bienestar ocular. Nuestro equipo combina experiencia clínica, tecnología diagnóstica avanzada y tratamientos basados en evidencia para ofrecerte los mejores resultados en el manejo de disfunción de glándulas de Meibomio.
Preguntas frecuentes sobre glándulas de Meibomio obstruidas
¿Cómo puedo desobstruir las glándulas de Meibomio en casa?
Advertencia: No realizar sin supervisión de un especialista. La forma más efectiva es el protocolo de tres pasos: aplicar calor húmedo (40-45°C) durante 10-15 minutos para licuar el meibum espeso, seguido inmediatamente de masaje palpebral firme pero suave para expresar las glándulas, y finalmente limpieza del borde palpebral. Esto debe hacerse 1-2 veces al día de forma constante.
¿Cuánto tiempo tarda en mejorar la disfunción de glándulas de Meibomio?
Con higiene palpebral diaria consistente, la mayoría de pacientes notan mejoría sintomática en 2-4 semanas. Sin embargo, la mejora completa puede tardar 2-3 meses. La DGM es una condición crónica que requiere manejo a largo plazo, no un tratamiento puntual.
¿Qué vitamina me falta si tengo ojo seco por DGM?
Las deficiencias más comúnmente asociadas son ácidos grasos omega-3 (no es vitamina pero es esencial), vitamina A y vitamina D. Los suplementos de omega-3 (1000-2000 mg/día de EPA+DHA) han demostrado mejorar calidad del meibum y reducir inflamación en múltiples estudios.
¿Es dolorosa la expresión de glándulas de Meibomio por el oftalmólogo?
El procedimiento puede ser incómodo o causar molestia moderada, pero no es intensamente doloroso. Se realiza con anestesia tópica (gotas) que reduce significativamente la sensación. La molestia es breve y la mayoría de pacientes la toleran bien considerando el alivio posterior.
¿Puedo usar maquillaje de ojos si tengo DGM?
Sí, pero con precauciones: nunca uses delineador en la línea de agua (waterline) ya que obstruye directamente los orificios glandulares, prefiere productos oil-free u ophthalmologist tested, desmaquilla completamente cada noche usando desmaquillante específico para ojos, y considera realizar higiene palpebral después de desmaquillar.
¿Los chalaziones recurrentes indican DGM severa?
Sí, los chalaziones recurrentes son señal clara de disfunción meibomiana subyacente no controlada. El chalazión es meibum obstruido que causa reacción inflamatoria. Si tienes chalaziones frecuentes, necesitas tratamiento activo de la DGM para prevenir nuevos episodios, no solo drenaje de cada chalazión.
¿La disfunción de glándulas de Meibomio tiene cura permanente?
La DGM es una condición crónica sin cura permanente, similar a la hipertensión o diabetes. Sin embargo, con tratamiento apropiado y mantenimiento (higiene palpebral regular), puede controlarse efectivamente manteniendo síntomas mínimos o ausentes. Descontinuar tratamiento generalmente causa recurrencia sintomática.
¿Cuándo debo considerar tratamientos en consultorio como IPL o LipiFlow?
Considera tratamientos avanzados si después de 3-6 meses de higiene palpebral diaria consistente más tratamiento médico (lágrimas, antiinflamatorios, antibióticos orales) no logras control adecuado de síntomas, o si la meibografía muestra atrofia glandular significativa (>50%).
¿El estrés empeora la disfunción de glándulas de Meibomio?
El estrés puede empeorar indirectamente la DGM de varias formas: reduce frecuencia de parpadeo completo, aumenta tensión facial y palpebral, puede alterar balance hormonal, y frecuentemente se asocia con descuido de rutinas de higiene. El manejo del estrés puede contribuir a mejoría de síntomas.
¿Puedo prevenir la atrofia glandular si tengo DGM temprana?
Sí, el tratamiento temprano y consistente puede prevenir o ralentizar significativamente la atrofia glandular. Las glándulas que se atrofian completamente no se recuperan, por eso es crucial tratar la DGM activamente desde estadios tempranos antes de que ocurra pérdida glandular irreversible.