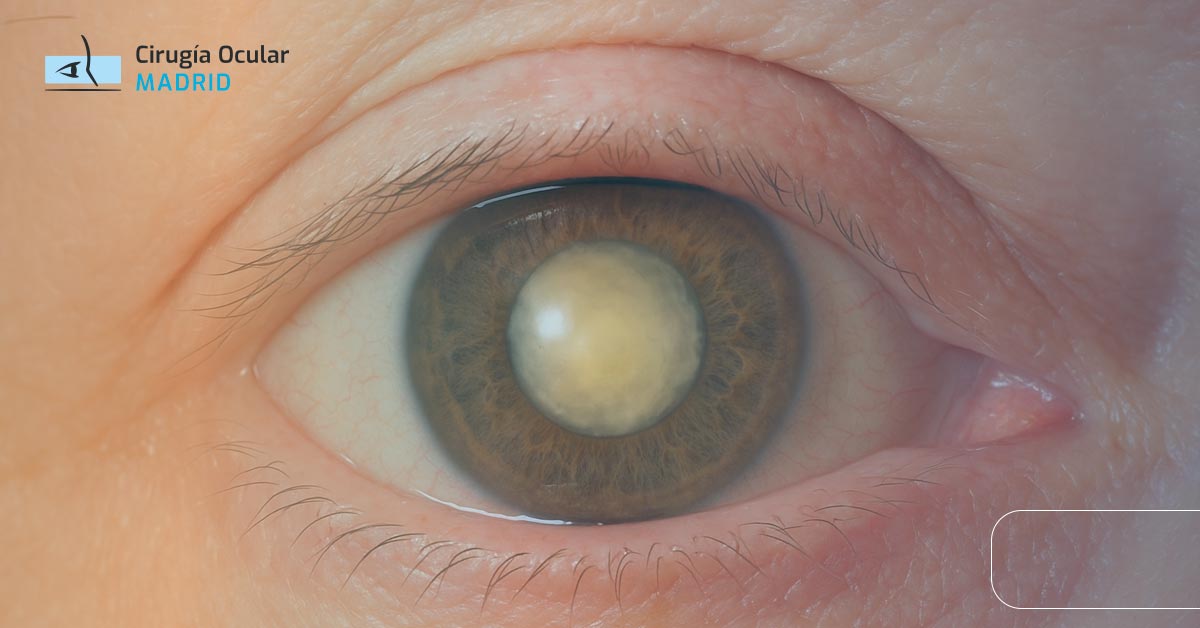
La catarata subcapsular posterior es un tipo específico de opacificación del cristalino que se desarrolla en la parte posterior de la lente natural del ojo, justo debajo de la cápsula posterior. Esta localización particular hace que interfiera directamente con el paso de la luz hacia la retina, causando síntomas visuales más severos y precoces que otros tipos de cataratas.
A diferencia de las cataratas nucleares o corticales, la catarata subcapsular posterior afecta principalmente la visión de cerca y la visión en condiciones de mucha luz, siendo especialmente problemática para actividades como la lectura o el uso del ordenador.
¿Qué son las cataratas subcapsulares?
Localización anatómica
Las cataratas subcapsulares se forman específicamente entre las fibras del cristalino y su cápsula, una membrana transparente que envuelve la lente natural. Según su ubicación, se clasifican en:
Subcapsular anterior:
- Localización: Entre cápsula anterior y córtex cristaliniano
- Frecuencia: Menos común (5-10% de casos)
- Causas: Traumatismos, inflamación ocular crónica
- Síntomas: Generalmente menos severos
Subcapsular posterior:
- Localización: Entre córtex posterior y cápsula posterior
- Frecuencia: Más común y problemática
- Causas: Corticoides, diabetes, radiación
- Síntomas: Muy invalidantes desde etapas tempranas
Diferencias con otros tipos de cataratas
Catarata nuclear:
- Localización: Centro del cristalino (núcleo)
- Progresión: Muy lenta, años o décadas
- Síntomas iniciales: Miopización, mejora temporal de visión cercana
- Apariencia: Amarillenta o parduzca
Catarata cortical:
- Localización: Periferia del cristalino (córtex)
- Progresión: Moderada, en forma de radios
- Síntomas: Deslumbramiento, halos alrededor de luces
- Patrón: Opacidades en forma de cuñas o rayos
Ejemplo visual: Si el cristalino fuera como una cebolla, la catarata nuclear afectaría el centro, la cortical las capas intermedias, y la subcapsular posterior la «piel» de la parte trasera, justo donde la luz debe pasar más concentrada.
Síntomas de la catarata subcapsular posterior
Manifestaciones características
Dificultad para lectura:
- Síntoma principal: Visión borrosa para actividades de cerca
- Progresión: Rápida deterioro en semanas o meses
- Impacto: Imposibilidad de leer letra pequeña
- Compensación: Necesidad de más luz o lentes más potentes
Problemas con luz brillante:
- Deslumbramiento severo: Especialmente con luz solar directa
- Halos: Alrededor de fuentes luminosas
- Dificultad nocturna: Paradójicamente, mejor visión en penumbra
- Fotofobia: Molestia excesiva con luz intensa
Síntomas específicos por actividades
Lectura y trabajo cercano: La localización posterior hace que la catarata subcapsular actúe como una mancha justo en el centro del campo visual, similar a intentar leer a través de una gota de agua en el centro de unas gafas.
Conducción:
- Deslumbramiento severo con faros de otros vehículos
- Dificultad para leer señales de tráfico
- Problemas con luces de semáforos y pantallas digitales
- Visión nocturna paradójicamente mejor que diurna
Actividades digitales:
- Fatiga visual rápida con ordenadores o móviles
- Necesidad de aumentar brillo y tamaño de letra
- Dificultad con contrastes bajos
- Molestias con reflejos en pantallas
Progresión de los síntomas
Evolución típica:
- Fase inicial: Ligera dificultad con letra pequeña
- Fase intermedia: Problemas evidentes con lectura y luz brillante
- Fase avanzada: Incapacidad para actividades de cerca
- Fase severa: Limitación significativa de actividades diarias
La progresión es notablemente más rápida que otros tipos de cataratas, pudiendo evolucionar de síntomas leves a severos en meses en lugar de años.
Para una evaluación precisa de cataratas subcapsulares posteriores, es fundamental el examen en consulta oftalmológica especializada.
¿Cuáles son los tipos de catarata existentes?
Clasificación morfológica
Por localización anatómica:
- Nuclear: 40-50% de casos, progresión muy lenta
- Cortical: 30-35% de casos, patrón radial característico
- Subcapsular posterior: 10-15% de casos, progresión rápida
- Subcapsular anterior: 5% de casos, menos sintomática
- Mixta: Combinación de tipos anteriores
Clasificación etiológica
Cataratas seniles:
- Edad: >50 años típicamente
- Causa: Envejecimiento natural del cristalino
- Progresión: Variable según tipo
- Bilateralidad: Frecuente pero asimétrica
Cataratas secundarias:
- Medicamentosas: Especialmente corticoides
- Metabólicas: Diabetes, galactosemia
- Traumáticas: Contusiones, perforaciones oculares
- Inflamatorias: Uveítis crónicas, síndrome de Vogt-Koyanagi-Harada
Cataratas congénitas:
- Hereditarias: Mutaciones genéticas específicas
- Infecciosas: Rubéola, toxoplasmosis intrauterina
- Metabólicas: Galactosemia, síndrome de Lowe
- Idiopáticas: Causa desconocida
Características diferenciales
Comportamiento visual: Cada tipo de catarata produce patrones sintomáticos específicos que ayudan en el diagnóstico diferencial:
- Nuclear: «Segunda juventud» visual temporal
- Cortical: Deslumbramiento con visión central preservada
- Subcapsular posterior: Síntomas severos desproporcionados al tamaño
- Subcapsular anterior: Síntomas mínimos hasta etapas avanzadas
Factores de riesgo de catarata subcapsular posterior
Factores medicamentosos
Corticoides sistémicos:
- Riesgo: Proporcional a dosis y duración del tratamiento
- Mecanismo: Alteración del metabolismo cristaliniano
- Presentación: Bilateral y simétrica típicamente
- Reversibilidad: Parcial si se suspende precozmente
Corticoides tópicos:
- Aplicación: Colirios con uso prolongado (>3 meses)
- Potencia: Mayor riesgo con corticoides potentes
- Frecuencia: Relacionada con número de aplicaciones diarias
- Monitorización: Necesaria en tratamientos crónicos
Otros fármacos:
- Clorpromazina: Antipsicótico con depósito cristaliniano
- Amiodarona: Antiarrítmico con opacidades características
- Alopurinol: Inhibidor de xantina oxidasa
Factores sistémicos
Diabetes mellitus:
- Prevalencia: 3-4 veces mayor que población general
- Tipo: Más frecuente subcapsular posterior
- Control glucémico: Mal control acelera desarrollo
- Mecanismo: Sorbitol y cambios osmóticos
Ejemplo metabólico: En diabéticos, la glucosa se convierte en sorbitol dentro del cristalino, actuando como una esponja que absorbe agua y altera la transparencia, similar a como el azúcar hace que se empañe un cristal.
Enfermedades sistémicas:
- Distrofia miotónica: Cataratas subcapsulares características
- Síndrome de Down: Mayor predisposición a cataratas precoces
- Neurofibromatosis: Asociación con cataratas juveniles
- Atopia severa: Dermatitis atópica con frotamiento ocular
Factores ambientales
Radiación ultravioleta:
- Exposición crónica: Trabajadores al aire libre
- Protección: Importancia de gafas con filtro UV
- Efecto acumulativo: Daño a lo largo de décadas
- Latitud: Mayor riesgo en zonas ecuatoriales
Radiación ionizante:
- Exposición médica: Radioterapia cefálica
- Exposición ocupacional: Trabajadores del ámbito nuclear
- Dosis umbral: 2-5 Gy para desarrollo de cataratas
- Latencia: 6 meses a varios años tras exposición
Tabaquismo:
- Riesgo relativo: 2-3 veces mayor en fumadores
- Mecanismo: Estrés oxidativo y alteración vascular
- Dosis-respuesta: Proporcional a paquetes/año
- Beneficio de cesación: Reducción gradual del riesgo
Factores nutricionales
Deficiencias vitamínicas:
- Vitamina C: Antioxidante cristaliniano principal
- Vitamina E: Protección contra peroxidación lipídica
- Carotenoides: Luteína y zeaxantina protectoras
- Selenio: Cofactor de enzimas antioxidantes
Factores protectores:
- Dieta mediterránea: Rica en antioxidantes
- Consumo de pescado: Ácidos grasos omega-3
- Frutas y verduras: Vitaminas y polifenoles
- Moderación alcohólica: Efecto protector leve
Causas de la catarata subcapsular posterior
Mecanismos fisiopatológicos
Alteración metabólica: La catarata subcapsular posterior resulta de alteraciones en el metabolismo de las fibras cristalinianas más jóvenes, ubicadas en la periferia posterior del cristalino.
Procesos involucrados:
- Estrés oxidativo: Acumulación de radicales libres
- Glicosilación: Modificación de proteínas cristalinianas
- Alteraciones osmóticas: Cambios en el contenido de agua
- Inflamación: Liberación de mediadores inflamatorios
Causas específicas
Corticoides (causa principal): Los corticoides interfieren con el metabolismo normal de las fibras cristalinianas posteriores, causando:
- Alteración de la bomba de sodio-potasio
- Acumulación de calcio intracelular
- Modificación de proteínas estructurales
- Pérdida de transparencia progresiva
Diabetes mellitus:
- Hiperglucemia: Activación de la vía del sorbitol
- Acumulación osmótica: Hinchamiento de fibras cristalinianas
- Glicosilación proteica: Modificación irreversible de proteínas
- Alteración vascular: Cambios en irrigación ocular
Uveítis crónica:
- Inflamación persistente: Liberación de mediadores tóxicos
- Alteración de barrera: Paso de proteínas inflamatorias al cristalino
- Depósitos: Material inflamatorio en cápsula posterior
- Cicatrización: Fibrosis y opacificación capsular
Factores genéticos
Predisposición familiar:
- Historia familiar: Aumenta riesgo 3-4 veces
- Genes involucrados: Más de 30 genes identificados
- Herencia: Patrones complejos, no mendelianos simples
- Expresión variable: Edad de inicio y severidad variables
Mutaciones específicas:
- Cristalinas: Proteínas estructurales del cristalino
- Conexinas: Proteínas de uniones gap
- Enzimas metabólicas: Alteraciones en vías bioquímicas
- Factores de transcripción: Control de desarrollo cristaliniano
¿Cómo se forma una catarata subcapsular posterior?
Proceso de envejecimiento del cristalino
Anatomía cristaliniana normal: El cristalino es una lente biconvexa compuesta por:
- Núcleo: Fibras formadas durante desarrollo embrionario
- Córtex: Fibras añadidas durante toda la vida
- Cápsula: Membrana elástica que envuelve el cristalino
- Epitelio: Capa celular bajo la cápsula anterior
Crecimiento continuo:
- Adición constante: Nuevas fibras se añaden en la periferia
- Sin recambio: Las fibras nunca se renuevan
- Compactación: Aumento de densidad con la edad
- Pérdida de flexibilidad: Base de la presbicia
Desarrollo específico subcapsular posterior
Ubicación crítica: La zona subcapsular posterior es el área de mayor actividad metabólica del cristalino, donde las fibras más jóvenes están en constante formación y crecimiento.
Proceso patológico:
- Alteración del epitelio: Células ecuatoriales se modifican
- Migración posterior: Células alteradas migran hacia polo posterior
- Transformación: Células epiteliales se convierten en fibras anómalas
- Opacificación: Pérdida de transparencia en zona central
- Progresión: Extensión gradual del área opaca
Ejemplo comparativo: Es como si las células encargadas de fabricar cristal transparente comenzaran a producir cristal esmerilado justo en el centro de una lupa, afectando inmediatamente la capacidad de enfocar.
Diagnóstico de cataratas subcapsulares posteriores
Examen oftalmológico
Biomicroscopía:
- Visualización directa: Lámpara de hendidura con magnificación
- Patrón característico: Opacidad en forma de placa posterior
- Evaluación de densidad: Grados de opacificación
- Documentación: Fotografía para seguimiento
Oftalmoscopia:
- Examen de fondo de ojo: A través de la catarata
- Evaluación retiniana: Descartar patologías asociadas
- Prueba de la sombra roja: Defectos en reflejo pupilar
- Valoración funcional: Capacidad de visualización retiniana
Pruebas complementarias
Agudeza visual:
- Visión lejana: Optotipos a 6 metros
- Visión cercana: Cartillas de lectura
- Contraste: Sensibilidad a diferentes contrastes
- Deslumbramiento: Pruebas con fuente luminosa
Topografía corneal:
- Astigmatismo: Medición precisa para cálculo de lente
- Irregularidades: Descarte de patologías corneales
- Queratometría: Curvatura corneal para biometría
- Aberrometría: Análisis de aberraciones ópticas
Biometría ocular:
- Longitud axial: Medición precisa para cálculo de lente
- Profundidad cámara anterior: Planificación quirúrgica
- Grosor cristaliniano: Evaluación anatómica
- Cálculo de lente intraocular: Fórmulas avanzadas
Evaluación funcional
Calidad de vida visual:
- Cuestionarios específicos: VF-25, CATQUEST
- Actividades diarias: Lectura, conducción, trabajo
- Limitaciones funcionales: Grado de incapacidad
- Indicación quirúrgica: Criterios objetivos y subjetivos
Las cataratas subcapsulares posteriores a menudo requieren cirugía más temprana que otros tipos debido a sus síntomas severos desproporcionados al tamaño de la opacidad.
¿Cuál es el tratamiento y pronóstico de las cataratas?
Tratamientos no quirúrgicos
Medidas conservadoras iniciales:
- Optimización de gafas: Corrección refractiva actualizada
- Mejora de iluminación: Luz más intensa para lectura
- Gafas de sol: Protección contra deslumbramiento
- Lentes de aumento: Para actividades específicas
Limitaciones del tratamiento médico: No existe tratamiento farmacológico efectivo para revertir o detener la progresión de cataratas subcapsulares posteriores. Los colirios «anticataratas» carecen de evidencia científica sólida.
Indicaciones quirúrgicas
Criterios para cirugía:
- Agudeza visual: <0.5 en mejor ojo corregido
- Limitación funcional: Interferencia con actividades diarias
- Deslumbramiento severo: Incapacidad para conducir o trabajar
- Deseo del paciente: Motivación para mejorar calidad visual
Cuándo considerar la cirugía: Las cataratas subcapsulares posteriores frecuentemente requieren cirugía más temprana que otros tipos debido a:
- Síntomas desproporcionados al grado de opacidad
- Progresión más rápida
- Mayor impacto funcional
- Dificultad para compensar con medidas ópticas
Cirugía de catarata subcapsular posterior
Técnica quirúrgica:
- Facoemulsificación: Técnica estándar actual
- Incisión pequeña: 2.2-2.8mm autosuturible
- Ultrasonido: Fragmentación y aspiración del cristalino
- Implante de lente: Lente intraocular en saco capsular
Consideraciones específicas: Capsulorrexis cuidadosa: La cápsula posterior puede estar debilitada por la catarata subcapsular, requiriendo técnica más delicada.
Manejo de la cápsula posterior:
- Evaluación intraoperatoria: Integridad capsular
- Técnicas protectoras: Viscoelásticos dispersivos
- Implante cuidadoso: Evitar presión excesiva sobre cápsula
- Aspiración suave: Restos corticales con baja aspiración
Tipos de lentes intraoculares
Lentes monofocales:
- Visión lejana: Excelente corrección de distancia
- Necesidad de gafas: Para lectura y ordenador
- Coste: Cubierto por seguridad social
- Resultados: Muy satisfactorios en la mayoría
Lentes multifocales:
- Visión múltiple: Lejos, intermedio y cerca
- Independencia de gafas: Reducción significativa
- Adaptación: Período de neuroadaptación necesario
- Candidatos: Pacientes motivados sin patologías oculares
Lentes tóricas:
- Corrección de astigmatismo: Simultánea con catarata
- Indicación: Astigmatismo >1 dioptría
- Posicionamiento: Alineación precisa necesaria
- Resultados: Excelente calidad visual
Para selección personalizada de lente intraocular, es fundamental la evaluación en consulta especializada.
Preparación para la cirugía de cataratas subcapsulares posteriores
Evaluación preoperatoria
Historia clínica completa:
- Antecedentes oculares: Cirugías, traumatismos, inflamaciones
- Medicaciones: Especialmente corticoides y anticoagulantes
- Alergias: A medicamentos o materiales quirúrgicos
- Enfermedades sistémicas: Diabetes, hipertensión, problemas cardíacos
Examen oftalmológico exhaustivo:
- Biomicroscopía detallada: Evaluación de todas estructuras oculares
- Medición de presión intraocular: Descarte de glaucoma
- Evaluación retiniana: Posibles comorbilidades
- Biometría precisa: Cálculos para lente intraocular
Preparación específica del paciente
Instrucciones preoperatorias:
- Medicación habitual: Continuar medicaciones sistémicas salvo indicación
- Colirios preparatorios: Antibióticos tópicos si se prescriben
- Ayuno: No necesario para anestesia tópica
- Acompañante: Imprescindible para regreso a casa
Consentimiento informado:
- Explicación detallada: Procedimiento, beneficios y riesgos
- Expectativas realistas: Resultados esperados
- Complicaciones posibles: Aunque infrecuentes
- Alternativas: Inclusión de no tratamiento
Planificación quirúrgica
Selección de lente:
- Cálculo biométrico: Fórmulas de última generación
- Target refractivo: Emetropía o miopía leve según deseos
- Tipo de lente: Según necesidades y anatomía ocular
- Astigmatismo: Corrección simultánea si está presente
Recuperación y cuidados posteriores
Período postoperatorio inmediato
Primeras 24 horas:
- Protección ocular: Escudo protector durante el sueño
- Molestias leves: Sensación de cuerpo extraño normal
- Visión inicial: Puede estar borrosa por inflamación
- Actividades: Limitación de esfuerzos intensos
Primera semana:
- Colirios: Antibióticos y antiinflamatorios tópicos
- Revisiones: Control a las 24-48 horas
- Actividades: Evitar frotamiento y actividades acuáticas
- Síntomas de alarma: Dolor severo, pérdida visual súbita
Evolución visual
Recuperación típica:
- Día 1-3: Mejoría visual gradual
- Semana 1: Visión funcional para actividades básicas
- Mes 1: Estabilización visual máxima
- Meses 2-3: Adaptación completa si lentes multifocales
Factores que influyen:
- Edad del paciente: Recuperación más lenta en mayores
- Patologías asociadas: Degeneración macular, glaucoma
- Tipo de lente: Multifocales requieren neuroadaptación
- Complicaciones: Edema corneal, inflamación prolongada
Cuidados específicos
Medicación postoperatoria:
- Prednisolona tópica: Antiinflamatorio esteroideo
- Antibióticos: Profilaxis de infección (tobramicina, moxifloxacino)
- AINE tópicos: Control adicional de inflamación
- Duración: 3-4 semanas típicamente
Restricciones temporales:
- No frotarse el ojo: Riesgo de dehiscencia de incisión
- Evitar agua: Piscinas, mar, jacuzzis durante 2 semanas
- Protección solar: Gafas de sol especialmente importante
- Esfuerzos: No levantar >5kg durante 1 semana
La vida después de la cirugía de cataratas subcapsulares posteriores
Expectativas realistas
Mejora visual esperada:
- Agudeza visual: Recuperación a niveles previos a la catarata
- Calidad visual: Eliminación de deslumbramiento y halos
- Visión de cerca: Depende del tipo de lente implantada
- Visión nocturna: Mejora significativa en la mayoría
Ejemplo de mejoría: Pacientes describen la experiencia como «quitar una película amarillenta de una ventana», recuperando colores brillantes y claridad que habían olvidado tener.
Posibles ajustes
Corrección óptica residual:
- Gafas: Pueden ser necesarias para lectura (lentes monofocales)
- Astigmatismo residual: Corrección con gafas o cirugía
- Anisometropía: Diferencia entre ambos ojos si cirugía unilateral
- Presbicia: Progresión normal del envejecimiento
Complicaciones tardías
Opacificación capsular posterior (OCP):
- Incidencia: 20-40% a 5 años
- Síntomas: Similar a catarata recurrente
- Tratamiento: Capsulotomía con láser YAG
- Resultados: Excelentes, procedimiento ambulatorio
Otras complicaciones:
- Descentrado de lente: Raro, puede requerir reposicionamiento
- Edema macular cistoide: Inflamación retiniana transitoria
- Desprendimiento de retina: Riesgo ligeramente aumentado
- Endoftalmitis: Infección intraocular extremadamente rara
¿Cómo se pueden prevenir las cataratas subcapsulares?
Prevención primaria
Modificaciones del estilo de vida:
- Protección UV: Gafas de sol con filtro 100% UV
- Dieta antioxidante: Rica en vitaminas C, E y carotenoides
- Control de diabetes: Hemoglobina glicosilada <7%
- Cesación tabáquica: Beneficio evidente en estudios longitudinales
Factores protectores:
- Ejercicio regular: Mejora circulación y metabolismo ocular
- Peso saludable: Reduce riesgo de diabetes y síndrome metabólico
- Moderación alcohólica: Consumo leve puede ser protector
- Control hipertensión: Importante para salud vascular ocular
Prevención secundaria
Uso racional de corticoides:
- Duración mínima necesaria
- Dosis más baja efectiva
- Monitorización oftalmológica en tratamientos prolongados
- Alternativas: Uso de inmunosupresores no esteroideos cuando posible
Control de enfermedades sistémicas:
- Diabetes: Control glucémico estricto
- Hipertensión: Mantenimiento de cifras normales
- Dislipidemia: Control de colesterol y triglicéridos
- Inflamación sistémica: Tratamiento adecuado de enfermedades autoinmunes
Seguimiento oftalmológico
Revisiones regulares:
- >40 años: Examen oftalmológico cada 2-3 años
- >60 años: Revisiones anuales
- Factores de riesgo: Seguimiento más estrecho
- Síntomas: Consulta inmediata ante cambios visuales
En pacientes con factores de riesgo específicos para cataratas subcapsulares posteriores, es recomendable el seguimiento en consulta oftalmológica especializada.
Tratamiento especializado en Cirugía Ocular Madrid
En Cirugía Ocular Madrid, con más de 30 años de experiencia, somos especialistas en el diagnóstico y tratamiento quirúrgico de cataratas subcapsulares posteriores, utilizando la tecnología más avanzada y técnicas microquirúrgicas de vanguardia.
Nuestros especialistas:
- Dr. Ángel Arteaga: experto en cirugía de cataratas complejas y implantes de lentes premium
- Dra. Rosa Martín Carribero: especialista en cataratas asociadas a patologías sistémicas y casos complicados
¿Por qué elegirnos?
- Más de 30 años realizando cirugía de cataratas con excelencia en Madrid
- Tecnología de última generación: facoemulsificación avanzada y biometría óptica
- Gama completa de lentes intraoculares premium personalizadas
- Seguimiento integral desde diagnóstico hasta recuperación completa
Solicita tu evaluación de cataratas – Consulta especializada disponible esta semana.
Las cataratas subcapsulares posteriores, aunque representan un desafío particular por su rápida progresión y síntomas severos, tienen un pronóstico excelente con el tratamiento quirúrgico apropiado. La clave está en el diagnóstico temprano y la cirugía realizada por especialistas con amplia experiencia.
No permitas que una catarata subcapsular posterior limite tu calidad de vida. La cirugía moderna de cataratas es uno de los procedimientos más exitosos y satisfactorios de toda la medicina, con tasas de éxito superiores al 98% y recuperación visual extraordinaria.
Recuerda: Las cataratas subcapsulares posteriores progresan más rápido que otros tipos. La evaluación temprana puede marcar la diferencia en preservar tu independencia visual y bienestar general.
Preguntas frecuentes sobre catarata subcapsular posterior
¿Qué tan rápido pueden progresar las cataratas subcapsulares posteriores?
Mucho más rápido que otros tipos, en meses en lugar de años. Especialmente las relacionadas con corticoides pueden progresar de síntomas leves a severos en 6-12 meses.
¿Se puede arreglar una catarata subcapsular posterior?
Sí, la cirugía es el único tratamiento efectivo y los resultados son excelentes. La técnica es similar a otras cataratas, pero puede requerir mayor cuidado técnico.
¿Cuál es el tipo de catarata más grave?
Las subcapsulares posteriores causan síntomas más severos proporcionalmente a su tamaño, pero ninguna es «más grave». Todas se tratan exitosamente con cirugía.
¿Cuándo ya no es operable una catarata subcapsular?
Las cataratas siempre son operables. Casos muy avanzados pueden tener mayor riesgo quirúrgico, pero en manos expertas, la cirugía sigue siendo el tratamiento de elección.
¿Cuál es la mejor edad para realizar una cirugía de cataratas?
No existe edad ideal, sino indicación basada en síntomas. Las subcapsulares posteriores frecuentemente requieren cirugía más temprana por sus síntomas invalidantes.
¿Es posible reemplazar las lentes de cataratas?
Sí, las lentes intraoculares pueden cambiarse si es necesario, aunque es un procedimiento más complejo que la cirugía inicial de cataratas.
¿Es dolorosa la cirugía de cataratas?
No, se realiza con anestesia tópica (gotas). Los pacientes pueden sentir presión leve pero no dolor. La recuperación también es muy confortable.
¿A qué edad es más común desarrollar cataratas subcapsulares?
Pueden aparecer a cualquier edad dependiendo de la causa. Las relacionadas con corticoides o diabetes pueden aparecer en personas de 30-40 años.
¿Pueden las cataratas subcapsulares regresar después de la cirugía?
No, las cataratas no regresan. Lo que puede ocurrir es opacificación capsular posterior (20-40% casos), fácilmente tratable con láser YAG ambulatorio.