La psoriasis es una enfermedad autoinmune crónica que afecta principalmente la piel, pero puede tener importantes manifestaciones oculares. Aproximadamente el 10-20% de pacientes con psoriasis desarrollan síntomas oculares en algún momento de su evolución, y quienes tienen artritis psoriásica presentan riesgo aún mayor.
La afectación ocular puede manifestarse de múltiples formas: desde lesiones cutáneas en párpados y periocular hasta complicaciones intraoculares graves como uveítis. Reconocer tempranamente estas manifestaciones es crucial para prevenir complicaciones visuales y proporcionar tratamiento adecuado que mejore la calidad de vida del paciente.
¿Qué es la psoriasis ocular?
La psoriasis ocular engloba todas las manifestaciones oftalmológicas asociadas a la psoriasis sistémica. No es una entidad única sino un espectro de condiciones que afectan diferentes estructuras del ojo y sus anexos.
Tipos de afectación ocular en psoriasis
La psoriasis puede afectar el ojo en varios niveles:
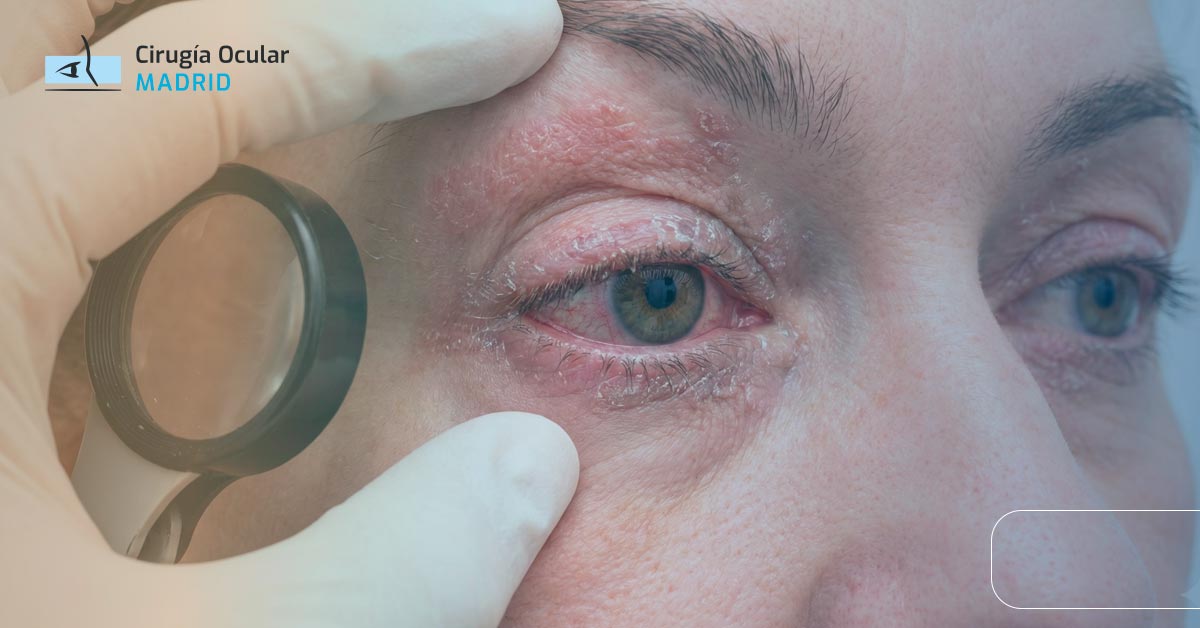
Afectación cutánea periocular: lesiones psoriásicas en párpados, cejas, región periorbital. Es la manifestación más frecuente y visible.
Afectación de la superficie ocular: conjuntivitis, queratitis, ojo seco severo por alteración de glándulas lagrimales.
Afectación intraocular: uveítis (inflamación del tracto uveal), que es la complicación más grave y puede causar pérdida visual permanente.
Complicaciones asociadas a tratamiento: cataratas y glaucoma secundarios a uso crónico de corticoides.
Diferencia entre psoriasis cutánea periocular y complicaciones oculares
Es importante distinguir:
Psoriasis en párpados: placas eritematoescamosas características de psoriasis en la piel de los párpados. Aunque molesta estéticamente, raramente afecta la visión directamente.
Complicaciones oculares propiamente dichas: inflamación intraocular (uveítis), queratitis, escleritis que sí comprometen estructuras oculares y pueden causar pérdida visual.
Algunos pacientes tienen solo afectación cutánea periocular sin complicaciones intraoculares, mientras otros desarrollan inflamación intraocular sin lesiones cutáneas evidentes en párpados.
¿Cómo se manifiesta la psoriasis en los ojos?
Las manifestaciones oculares de la psoriasis son diversas:
Lesiones en párpados y región periocular
Placas eritematoescamosas: áreas rojas cubiertas con escamas blanco-plateadas características. Pueden aparecer en:
- Párpados superiores e inferiores
- Cejas
- Puente nasal
- Región temporal
Blefaritis psoriásica: inflamación crónica del borde palpebral con enrojecimiento, descamación y costras. A diferencia de la blefaritis común, las escamas son más gruesas y plateadas.
Ectropión: en casos severos de psoriasis palpebral crónica, la inflamación y cicatrización pueden causar eversión del párpado inferior (ectropión cicatricial), exponiendo la conjuntiva y causando lagrimeo constante.
Pérdida de pestañas (madarosis): la inflamación crónica puede dañar folículos pilosos causando pérdida permanente de pestañas.
Ojo seco
Aproximadamente 30-50% de pacientes con psoriasis desarrollan síntomas de ojo seco. Mecanismos involucrados:
Disfunción de glándulas de Meibomio: la inflamación sistémica afecta las glándulas de Meibomio causando ojo seco evaporativo.
Reducción de producción lagrimal: alteración de glándula lagrimal por proceso inflamatorio.
Queratoconjuntivitis sicca: ojo seco severo con daño epitelial corneal y conjuntival.
Conjuntivitis
Conjuntivitis psoriásica: inflamación conjuntival no infecciosa caracterizada por:
- Enrojecimiento conjuntival bilateral
- Secreción mucosa o mucopurulenta
- Sensación de cuerpo extraño
- Curso crónico con exacerbaciones y remisiones
A diferencia de conjuntivitis infecciosas, responde poco a antibióticos pero mejora con tratamiento de la psoriasis sistémica.
Queratitis
La córnea puede afectarse de varias formas:
Queratitis punteada superficial: erosiones microscópicas del epitelio corneal por ojo seco severo. Causa visión borrosa, fotofobia, dolor ocular.
Queratitis marginal: infiltrados inflamatorios en periferia corneal, generalmente cerca del limbo. Pueden ser múltiples y bilaterales.
Adelgazamiento corneal periférico: en casos severos crónicos, puede ocurrir adelgazamiento periférico (queratólisis) que rara vez progresa a perforación.
Escleritis y epiescleritis
Epiescleritis: inflamación de la episclera (capa superficial sobre la esclera). Causa enrojecimiento sectorial o difuso, molestia leve. Generalmente benigna y autolimitada.
Escleritis: inflamación más profunda de la esclera. Mucho más grave que epiescleritis:
- Dolor intenso, profundo, que empeora por la noche
- Enrojecimiento violáceo característico
- Fotofobia severa
- Riesgo de adelgazamiento escleral y perforación en casos severos
La escleritis requiere tratamiento sistémico agresivo inmediato.
Uveítis: la complicación más grave
La uveítis es inflamación del tracto uveal (iris, cuerpo ciliar, coroides). Es la manifestación ocular más seria de psoriasis:
Prevalencia: 7-20% de pacientes con psoriasis, aumentando a 25-30% en artritis psoriásica.
Tipos:
- Uveítis anterior (iritis, iridociclitis): más frecuente, afecta iris y cuerpo ciliar
- Uveítis posterior (coroiditis): menos común, afecta coroides y retina
- Panuveítis: afecta todas las estructuras uveales
Síntomas:
- Dolor ocular intenso
- Enrojecimiento circuncorneal (más intenso alrededor de la córnea)
- Fotofobia marcada
- Visión borrosa
- Aparición súbita (uveítis aguda) o gradual (uveítis crónica)
Complicaciones si no se trata:
- Sinequias (adherencias entre iris y cristalino)
- Cataratas complicadas
- Glaucoma secundario
- Edema macular cistoide
- Pérdida visual permanente
Otras manifestaciones menos frecuentes
Dacrioadenitis: inflamación de la glándula lagrimal con tumefacción en cuadrante superotemporal del párpado superior.
Neuritis óptica: inflamación del nervio óptico (muy rara en psoriasis pura, más común en espondiloartropatías asociadas).
Oclusiones vasculares retinianas: algunos estudios sugieren mayor riesgo de trombosis retiniana en psoriasis severa.
Síntomas de la psoriasis ocular
Los síntomas varían según la estructura afectada:
Síntomas de afectación palpebral
Descamación y costras: en párpados, cejas, región periocular. Escamas gruesas, plateadas, adherentes.
Picazón intensa: especialmente en párpados y cejas.
Enrojecimiento e inflamación: párpados hinchados, rojos, calientes.
Tirantez y malestar: sensación de piel tensa, especialmente al parpadear.
Fisuras y sangrado: en casos severos, la piel puede agrietarse y sangrar.
Síntomas de afectación de superficie ocular
Sensación de arenilla o cuerpo extraño: por ojo seco o queratitis.
Ardor y escozor: especialmente con exposición a viento, aire acondicionado.
Lagrimeo paradójico: ojo seco causa lagrimeo reflejo excesivo.
Visión borrosa fluctuante: que mejora momentáneamente con parpadeo.
Secreción mucosa: especialmente matutina, pegando pestañas.
Enrojecimiento ocular: difuso (conjuntivitis) o sectorial (epiescleritis).
Síntomas de uveítis
Dolor ocular profundo: intenso, que empeora con movimientos oculares.
Fotofobia severa: intolerancia extrema a la luz.
Enrojecimiento circuncorneal: inyección ciliar característica.
Visión borrosa: por inflamación intraocular y turbidez de medios.
Miodesopsias: moscas volantes por células inflamatorias en vítreo.
Pérdida visual: si no se trata o hay complicaciones.
Los síntomas de uveítis requieren atención oftalmológica urgente.
Síntomas asociados a complicaciones
Dolor intenso súbito: puede indicar escleritis o glaucoma agudo secundario.
Pérdida visual progresiva: por edema macular, cataratas complicadas, o daño del nervio óptico.
Deformidad palpebral: ectropión o cicatrización severa.
Causas y factores de riesgo
La psoriasis es una enfermedad autoinmune multifactorial:
Mecanismo autoinmune
En la psoriasis, el sistema inmune ataca erróneamente células sanas:
Activación de linfocitos T: células T autorreactivas atacan queratinocitos en piel y potencialmente estructuras oculares.
Liberación de citocinas proinflamatorias: TNF-alfa, IL-17, IL-23 causan inflamación crónica que afecta no solo piel sino también ojos, articulaciones, vasos sanguíneos.
Proliferación celular acelerada: en piel causa las placas características. En ojos, contribuye a inflamación crónica.
Factores genéticos
Fuerte componente hereditario: riesgo aumenta 50% si un padre tiene psoriasis, 75% si ambos padres.
Genes asociados: HLA-Cw6, HLA-B27 (especialmente en artritis psoriásica con uveítis).
Factores desencadenantes
Infecciones: estreptocócicas (faringitis) frecuentemente preceden brotes de psoriasis.
Traumatismos: fenómeno de Koebner – lesiones psoriásicas aparecen en sitios de trauma cutáneo. Esto puede explicar afectación palpebral por frotamiento ocular.
Estrés: factor desencadenante y agravante muy importante.
Medicamentos: beta-bloqueantes, litio, antipalúdicos, AINEs pueden desencadenar o empeorar psoriasis.
Clima: frío y sequedad empeoran psoriasis; sol y humedad suelen mejorarla.
Alcohol y tabaco: empeoran psoriasis y reducen eficacia de tratamientos.
Factores de riesgo para afectación ocular
Psoriasis severa o extensa: mayor área corporal afectada aumenta riesgo ocular.
Artritis psoriásica: hasta 30% desarrollan uveítis.
Psoriasis de larga evolución: mayor duración de enfermedad aumenta probabilidad de complicaciones oculares.
Psoriasis en cuero cabelludo y cara: proximidad anatómica aumenta riesgo de extensión a párpados.
HLA-B27 positivo: marcador genético asociado a uveítis anterior aguda recurrente.
Diagnóstico de la psoriasis ocular
El diagnóstico requiere coordinación entre dermatología y oftalmología:
Evaluación dermatológica
Confirmar diagnóstico de psoriasis: mediante historia clínica, exploración física, y si necesario biopsia cutánea.
Evaluación de severidad: extensión de afectación corporal, presencia de artritis psoriásica.
Identificar tratamientos previos y respuesta.
Evaluación oftalmológica completa
Historia clínica: duración y severidad de psoriasis, tratamientos sistémicos, síntomas oculares específicos.
Exploración externa: inspección detallada de párpados, cejas, región periocular buscando placas psoriásicas, descamación, inflamación.
Exploración con lámpara de hendidura:
- Párpados y pestañas: blefaritis, madarosis
- Conjuntiva: hiperemia, papilas, folículos
- Córnea: queratitis punteada, infiltrados, adelgazamiento
- Cámara anterior: células y flare (signo de uveítis), sinequias
- Iris: nodulos, atrofia
- Cristalino: cataratas
Tonometría: medición de presión intraocular (puede estar elevada en uveítis o por uso de corticoides).
Oftalmoscopia con dilatación pupilar: evaluación de vítreo (células), retina, nervio óptico, coroides.
Pruebas complementarias
Test de Schirmer: para cuantificar ojo seco.
Tiempo de ruptura lagrimal (BUT): evalúa estabilidad de película lagrimal.
Tinción corneal: con fluoresceína identifica queratopatía.
Tomografía de coherencia óptica (OCT): detecta edema macular en uveítis posterior.
Angiografía fluoresceínica: evalúa vasculitis retiniana o coroiditis en uveítis posterior.
Campo visual: en casos de glaucoma secundario o neuritis óptica.
Análisis de laboratorio: VSG, PCR para evaluar inflamación sistémica; HLA-B27 si se sospecha espondiloartropatía.
En Cirugía Ocular Madrid realizamos evaluaciones oftalmológicas completas para pacientes con psoriasis, identificando tempranamente complicaciones oculares y coordinando tratamiento con dermatología y reumatología.
Tratamiento de la psoriasis ocular
El tratamiento es multidisciplinario y varía según la estructura afectada:
Tratamiento de lesiones palpebrales
Higiene palpebral: limpieza suave diaria con toallitas específicas o champú para bebés diluido para remover escamas.
Emolientes y humectantes: vaselina oftálmica, cremas emolientes sin fragancia en piel palpebral (evitar ingreso al ojo).
Corticoides tópicos de baja potencia: hidrocortisona 1% en piel palpebral (uso limitado por riesgo de adelgazamiento cutáneo). Nunca usar corticoides potentes en párpados.
Inhibidores de calcineurina: tacrolimus 0.03-0.1% o pimecrolimus 1% crema. Efectivos y más seguros que corticoides para uso prolongado en párpados. No causan adelgazamiento cutáneo.
Análogos de vitamina D tópicos: calcipotriol. Útil en placas psoriásicas pero debe usarse con precaución cerca de ojos.
Tratamiento del ojo seco
Lágrimas artificiales: sin conservantes, uso frecuente (cada 2-3 horas).
Geles lubricantes: mayor viscosidad, uso nocturno.
Gotas antiinflamatorias: ciclosporina A 0.05% tópica reduce inflamación y mejora producción lagrimal. Lifitegrast es otra opción.
Corticoides tópicos de baja potencia: en exacerbaciones agudas (uso corto, 1-2 semanas).
Suplementos de omega-3: 1000-2000 mg/día mejoran calidad lagrimal.
Tapones lagrimales: en ojo seco severo, obstruyen puntos lagrimales reduciendo drenaje y aumentando retención de lágrima.
Tratamiento de la conjuntivitis psoriásica
Lágrimas artificiales: alivio sintomático.
Corticoides tópicos: prednisolona 0.5-1% o fluorometolona 4-6 veces/día durante exacerbaciones.
Control de psoriasis sistémica: el tratamiento efectivo de psoriasis cutánea generalmente mejora conjuntivitis.
Tratamiento de uveítis: requiere tratamiento agresivo
Uveítis anterior leve-moderada:
Corticoides tópicos intensivos: prednisolona 1% cada 1-2 horas inicialmente, disminuyendo gradualmente según respuesta.
Midriáticos ciclopléjicos: atropina 1% o ciclopentolato 1% 2-3 veces/día. Dilatan pupila previniendo sinequias y reducen dolor por espasmo ciliar.
Uveítis moderada-severa o posterior:
Corticoides perioculares: inyección de triamcinolona cerca del ojo para concentración local alta.
Corticoides sistémicos: prednisona oral 0.5-1 mg/kg/día en casos severos o bilaterales.
Inmunosupresores sistémicos: si corticoides son insuficientes o para reducir dosis de corticoides:
- Metotrexato: 15-25 mg/semana
- Azatioprina: 1-2 mg/kg/día
- Ciclosporina: 2.5-5 mg/kg/día
- Micofenolato mofetilo: 1000-1500 mg dos veces/día
Agentes biológicos: en casos refractarios o dependientes de corticoides:
- Anti-TNF: adalimumab, infliximab (muy efectivos en uveítis psoriásica)
- Anti-IL-17: secukinumab, ixekizumab
- Anti-IL-23: guselkumab, risankizumab
Implantes intraoculares de corticoides: dexametasona (Ozurdex) o fluocinolona (Iluvien) en uveítis crónica refractaria.
Tratamiento de la escleritis
Requiere tratamiento sistémico:
AINEs orales: indometacina 50-75 mg tres veces/día o naproxeno 500 mg dos veces/día. Efectivos solo en casos leves.
Corticoides sistémicos: prednisona 1 mg/kg/día en escleritis moderada-severa.
Inmunosupresores: metotrexato, azatioprina, micofenolato en casos crónicos o refractarios.
Agentes biológicos: anti-TNF (infliximab, adalimumab) muy efectivos en escleritis asociada a enfermedad autoinmune.
Tratamiento sistémico de la psoriasis con beneficio ocular
El tratamiento sistémico efectivo de psoriasis frecuentemente mejora manifestaciones oculares:
Metotrexato: inmunosupresor que beneficia piel, articulaciones y ojos.
Ciclosporina: efectiva pero uso limitado por toxicidad renal.
Acitretina: retinoide oral, útil en psoriasis cutánea pero menos eficaz para afectación ocular.
Agentes biológicos: revolucionaron tratamiento de psoriasis y artritis psoriásica:
- Anti-TNF: etanercept, adalimumab, infliximab. Muy efectivos para piel, articulaciones y prevención/tratamiento de uveítis
- Anti-IL-17: secukinumab, ixekizumab, brodalumab. Excelentes para piel pero algunos reportes de empeoramiento de uveítis (controversial)
- Anti-IL-23: guselkumab, risankizumab, tildrakizumab. Efectivos para piel con perfil de seguridad favorable
La elección del tratamiento sistémico debe considerar todas las manifestaciones de la enfermedad: cutáneas, articulares y oculares.
Tratamiento de complicaciones
Cataratas: cirugía de cataratas con lente intraocular cuando afectan visión significativamente.
Glaucoma secundario: medicación hipotensora ocular tópica, láser trabeculoplastia, cirugía filtrante si refractario.
Edema macular: inyecciones intravítreas de corticoides o anti-VEGF.
Ectropión cicatricial: corrección quirúrgica palpebral.
Prevención y cuidados
Aunque no se puede prevenir completamente la psoriasis ni sus manifestaciones oculares, puedes reducir riesgo y severidad:
Control de la psoriasis sistémica
Adherencia al tratamiento: seguir fielmente el tratamiento prescrito por dermatología/reumatología.
Tratamiento precoz y agresivo: control temprano de psoriasis reduce riesgo de complicaciones oculares.
Cuidados oculares
Evitar frotamiento ocular: el trauma mecánico (fenómeno de Koebner) puede desencadenar lesiones.
Higiene palpebral regular: especialmente si hay afectación palpebral o blefaritis.
Lubricación ocular frecuente: lágrimas artificiales previenen ojo seco sintomático.
Protección ocular: gafas de sol para proteger de UV, viento, polvo que irritan ojos.
Desmaquillado completo: productos hipoalergénicos, sin fragancia.
Revisiones oftalmológicas
Screening inicial: evaluación oftalmológica completa al diagnóstico de psoriasis.
Seguimiento regular:
- Psoriasis sin síntomas oculares: revisión anual
- Artritis psoriásica: cada 6-12 meses
- Con síntomas oculares: según indicación médica, puede ser trimestral o más frecuente
Consulta urgente: ante dolor ocular, enrojecimiento intenso, fotofobia, pérdida visual.
Estilo de vida
Manejo del estrés: técnicas de relajación, meditación, psicoterapia.
Evitar factores desencadenantes: alcohol, tabaco, ciertos medicamentos.
Dieta antiinflamatoria: rica en omega-3, frutas, verduras. Evitar alimentos procesados.
Peso saludable: la obesidad empeora psoriasis.
Ejercicio regular: beneficia psoriasis y salud general.
Relación entre psoriasis y degeneración macular
Estudios recientes sugieren asociación entre psoriasis y mayor riesgo de degeneración macular relacionada con la edad (DMAE):
Evidencia científica
Varios estudios epidemiológicos muestran:
Riesgo aumentado: pacientes con psoriasis tienen 1.5-2 veces mayor riesgo de desarrollar DMAE comparado con población general.
Psoriasis severa: mayor riesgo que psoriasis leve.
Edad de aparición: DMAE puede aparecer a edad más temprana en pacientes con psoriasis.
Posible explicación
Inflamación crónica sistémica: la psoriasis causa estado inflamatorio crónico con niveles elevados de citocinas proinflamatorias (TNF-alfa, IL-6, IL-17) que pueden dañar mácula.
Estrés oxidativo: aumentado en psoriasis, contribuye a daño retiniano.
Disfunción endotelial: la psoriasis afecta vasos sanguíneos sistémicamente, incluyendo circulación retiniana.
Factores de riesgo compartidos: tabaquismo, obesidad, síndrome metabólico frecuentes en psoriasis también son factores de riesgo para DMAE.
Implicaciones clínicas
Screening de DMAE: pacientes con psoriasis, especialmente si es severa o de larga evolución, deberían someterse a evaluación retiniana periódica incluyendo OCT macular.
Suplementación: considerar antioxidantes (AREDS2) en pacientes de alto riesgo.
Control de factores de riesgo: tabaquismo, hipertensión, dislipidemia.
Cuándo consultar al oftalmólogo urgentemente
Ciertos síntomas requieren evaluación inmediata:
- Dolor ocular intenso: especialmente si es profundo y no cede con analgésicos.
- Enrojecimiento ocular severo: particularmente si es circuncorneal (alrededor de córnea).
- Fotofobia marcada: intolerancia extrema a la luz.
- Pérdida visual súbita: cualquier grado, parcial o total.
- Visión borrosa progresiva: que empeora en días o semanas.
- Flashes luminosos o aumento de moscas volantes: pueden indicar desprendimiento de retina.
Estos síntomas pueden indicar uveítis, escleritis u otras complicaciones graves que requieren tratamiento urgente para prevenir pérdida visual permanente.
Atención especializada en Madrid
En Cirugía Ocular Madrid, el Dr. Ángel Arteaga y la Dra. Rosa Martín Carribero, con más de 30 años de experiencia, ofrecen evaluación y tratamiento integral de manifestaciones oculares de psoriasis.
Realizamos screening oftalmológico completo para pacientes con psoriasis, identificando tempranamente complicaciones oculares. Disponemos de tecnología diagnóstica avanzada (OCT, lámpara de hendidura, topografía corneal) y experiencia en manejo de uveítis y otras manifestaciones inflamatorias oculares.
Trabajamos coordinadamente con dermatología y reumatología para tratamiento integral. Si tienes psoriasis y experimentas síntomas oculares, o simplemente deseas un screening preventivo, solicita tu consulta y recibe atención especializada.
La psoriasis ocular es una manifestación importante de esta enfermedad autoinmune sistémica. Aunque la afectación palpebral es más frecuente y generalmente benigna, las complicaciones intraoculares como la uveítis pueden ser graves y amenazar la visión si no se tratan adecuadamente.
El reconocimiento temprano de síntomas oculares y la evaluación oftalmológica regular en pacientes con psoriasis son fundamentales para prevenir complicaciones visuales. El tratamiento debe ser multidisciplinario, coordinando oftalmología, dermatología y reumatología para manejo óptimo.
Los avances en agentes biológicos han revolucionado el tratamiento de psoriasis severa y artritis psoriásica, beneficiando no solo piel y articulaciones sino también reduciendo significativamente la incidencia y severidad de uveítis. El futuro es prometedor con nuevas terapias dirigidas que ofrecen mejor control con menor toxicidad.
En Cirugía Ocular Madrid estamos comprometidos con el cuidado integral de pacientes con enfermedades autoinmunes. Nuestra experiencia en manejo de uveítis y otras complicaciones inflamatorias oculares, combinada con nuestra coordinación con otros especialistas, nos permite ofrecerte el mejor cuidado posible para preservar tu salud visual.
Preguntas frecuentes sobre psoriasis ocular
¿La psoriasis siempre afecta a los ojos?
No, solo el 10-20% de pacientes con psoriasis desarrollan manifestaciones oculares. Sin embargo, el riesgo aumenta significativamente en pacientes con artritis psoriásica (hasta 30%) o psoriasis severa extensa. La mayoría de pacientes con psoriasis nunca tendrán complicaciones oculares graves.
¿Cómo saber si es psoriasis o eccema en los párpados?
La psoriasis produce placas bien delimitadas con escamas gruesas blanco-plateadas, mientras el eccema causa zonas menos definidas con piel enrojecida, supurante y con picazón intensa. La psoriasis raramente supura. El diagnóstico definitivo lo realiza un dermatólogo, ocasionalmente con biopsia cutánea.
¿Es seguro usar corticoides tópicos en los párpados con psoriasis?
Solo corticoides de baja potencia (hidrocortisona 1%) y por períodos cortos (1-2 semanas). El uso prolongado de corticoides en párpados causa adelgazamiento cutáneo, telangiectasias y aumenta riesgo de cataratas y glaucoma. Los inhibidores de calcineurina (tacrolimus, pimecrolimus) son más seguros para uso prolongado.
¿Qué personas son más propensas a tener uveítis por psoriasis?
Mayor riesgo tienen pacientes con artritis psoriásica, psoriasis severa extensa, larga evolución de la enfermedad (>10 años), y aquellos con gen HLA-B27 positivo. También quienes tienen afectación articular axial (columna vertebral) tienen mayor riesgo de uveítis.
¿Cuál es el mejor medicamento para la psoriasis ocular?
Depende del tipo de afectación. Para lesiones palpebrales: inhibidores de calcineurina (tacrolimus). Para ojo seco: ciclosporina tópica y lágrimas sin conservantes. Para uveítis: corticoides tópicos intensivos inicialmente, y agentes biológicos anti-TNF (adalimumab, infliximab) para casos moderados-severos o recurrentes. Los anti-TNF son especialmente efectivos previniendo recurrencias de uveítis.
¿La psoriasis ocular es causada por bacterias?
No, la psoriasis es una enfermedad autoinmune, no infecciosa. No es causada por bacterias ni virus. Sin embargo, las lesiones psoriásicas en párpados pueden infectarse secundariamente por bacterias (blefaritis sobreinfectada), pero la bacteria no es la causa primaria de la psoriasis.
¿Qué vitamina me falta cuando tengo psoriasis ocular?
No hay una deficiencia vitamínica específica que cause psoriasis. Sin embargo, muchos pacientes tienen niveles bajos de vitamina D, y la suplementación puede beneficiar. Los ácidos grasos omega-3 (no vitaminas) han demostrado reducir inflamación en psoriasis y mejorar ojo seco. Los antioxidantes (vitaminas C, E, luteína, zeaxantina) pueden beneficiar pacientes con riesgo de DMAE.
¿Qué no debe hacer una persona con psoriasis en los ojos?
Evitar: frotar los ojos vigorosamente (fenómeno de Koebner), usar corticoides potentes en párpados por tiempo prolongado, automedicarse sin supervisión oftalmológica, discontinuar tratamiento bruscamente, usar lentes de contacto durante brotes activos, fumar (empeora psoriasis y aumenta complicaciones), consumir alcohol en exceso (interfiere con tratamientos y empeora enfermedad).
¿Puedo usar vaselina en los párpados con psoriasis?
Sí, la vaselina oftálmica (no la industrial) es segura y efectiva como emoliente para lesiones psoriásicas palpebrales. Hidrata y protege la piel sin causar irritación. Aplícala después de limpiar párpados, especialmente antes de dormir. Sin embargo, no trata la inflamación subyacente, solo mejora síntomas de sequedad y descamación.
¿La psoriasis ocular puede causar ceguera?
La psoriasis en párpados raramente causa ceguera. Sin embargo, la uveítis no tratada o tratada inadecuadamente puede causar pérdida visual permanente por cataratas complicadas, glaucoma secundario, edema macular o daño del nervio óptico. Con tratamiento oportuno y adecuado, la mayoría de pacientes mantienen buena visión. La clave es detección temprana y tratamiento agresivo.
¿Con qué frecuencia debo revisarme los ojos si tengo psoriasis?
Si tienes psoriasis sin síntomas oculares: revisión anual. Con artritis psoriásica: cada 6-12 meses. Si has tenido uveítis previa: cada 3-6 meses o según indicación de tu oftalmólogo. Ante cualquier síntoma nuevo (dolor, enrojecimiento, visión borrosa): consulta inmediata sin esperar tu revisión programada.
¿Los tratamientos biológicos para psoriasis previenen complicaciones oculares?
Sí, especialmente los anti-TNF (adalimumab, infliximab, etanercept) han demostrado reducir significativamente la incidencia de uveítis en pacientes con artritis psoriásica. También reducen recurrencias de uveítis en pacientes que ya la han tenido. Los anti-IL-17 son excelentes para piel pero hay reportes controversiales sobre posible empeoramiento de uveítis en algunos pacientes.
¿Puedo usar maquillaje de ojos si tengo psoriasis palpebral?
Puedes usar maquillaje pero con precauciones: elige productos hipoalergénicos, sin fragancias, probados oftalmológicamente. Evita delineadores en línea de agua. Desmaquilla completamente cada noche. No uses maquillaje durante brotes activos con lesiones abiertas o infectadas. Si notas empeoramiento con algún producto, suspéndelo inmediatamente. Considera consultar dermatólogo para recomendaciones específicas.