Los granitos en el párpado son protuberancias que pueden aparecer tanto en el borde palpebral como en la superficie externa o interna del párpado. Aunque generalmente son benignas, causan molestia estética, irritación e incluso dolor según su naturaleza. Identificar correctamente el tipo de lesión es fundamental para aplicar el tratamiento adecuado.
Las causas varían desde infecciones bacterianas agudas (orzuelos) hasta obstrucciones glandulares crónicas (chalaziones), acumulaciones de queratina (milia o quistes de millium) o incluso tumores palpebrales. Cada tipo tiene características distintivas, pronóstico y tratamiento específico que debes conocer.
Tipos de Granitos en el Párpado
Las protuberancias palpebrales se clasifican según su origen y localización:
Orzuelo (Perrilla)
El orzuelo es una infección bacteriana aguda de las glándulas del borde palpebral. Es la causa más frecuente de bulto doloroso en el párpado.
Tipos de orzuelo:
Orzuelo externo: infección de las glándulas de Zeis (sebáceas) o Moll (sudoríparas) en la base de las pestañas. Aparece en el borde externo del párpado como un grano rojo con punta amarillenta de pus.
Orzuelo interno: infección de las glándulas de Meibomio en el interior del párpado. Es más profundo y doloroso que el externo, aparece como inflamación difusa sin punto claro de drenaje.
Características distintivas:
- Dolor localizado intenso: muy sensible al tacto
- Enrojecimiento: zona eritematosa alrededor del bulto
- Inflamación: hinchazón del párpado, puede afectar todo el párpado en casos severos
- Punto de pus: cabeza amarillenta o blanquecina que aparece en 2-3 días
- Desarrollo rápido: evoluciona en 24-48 horas desde molestia leve hasta inflamación franca
- Lagrimeo: por irritación asociada
- Sensación de cuerpo extraño: especialmente en orzuelos internos
Causas: bacteria Staphylococcus aureus en 90-95% de casos. Factores predisponentes: mala higiene palpebral, blefaritis crónica, rosácea, dermatitis seborreica, diabetes, inmunosupresión.
Chalazión (Cisto de Meibomio)
El chalazión es una inflamación crónica de las glándulas de Meibomio por obstrucción del conducto glandular. A diferencia del orzuelo, no es infeccioso inicialmente, aunque puede infectarse secundariamente.
Características distintivas:
- Bulto firme: nódulo duro y bien delimitado en el grosor del párpado
- Generalmente indoloro: puede causar molestia leve o presión
- Crecimiento lento: se desarrolla durante semanas
- Localización: cualquier punto del párpado superior o inferior, generalmente alejado del borde
- Sin signos inflamatorios agudos: poca o ninguna inflamación, no hay pus visible
- Puede ser grande: desde pocos milímetros hasta 1cm o más
- Persistente: puede durar meses sin tratamiento
Diferencia clave con orzuelo: el chalazión es crónico, indoloro y profundo; el orzuelo es agudo, doloroso y superficial.
Causas: obstrucción del conducto de las glándulas de Meibomio por secreciones espesas. Factores predisponentes: blefaritis crónica, rosácea, disfunción de glándulas de Meibomio, hiperlipidemia, dermatitis seborreica.
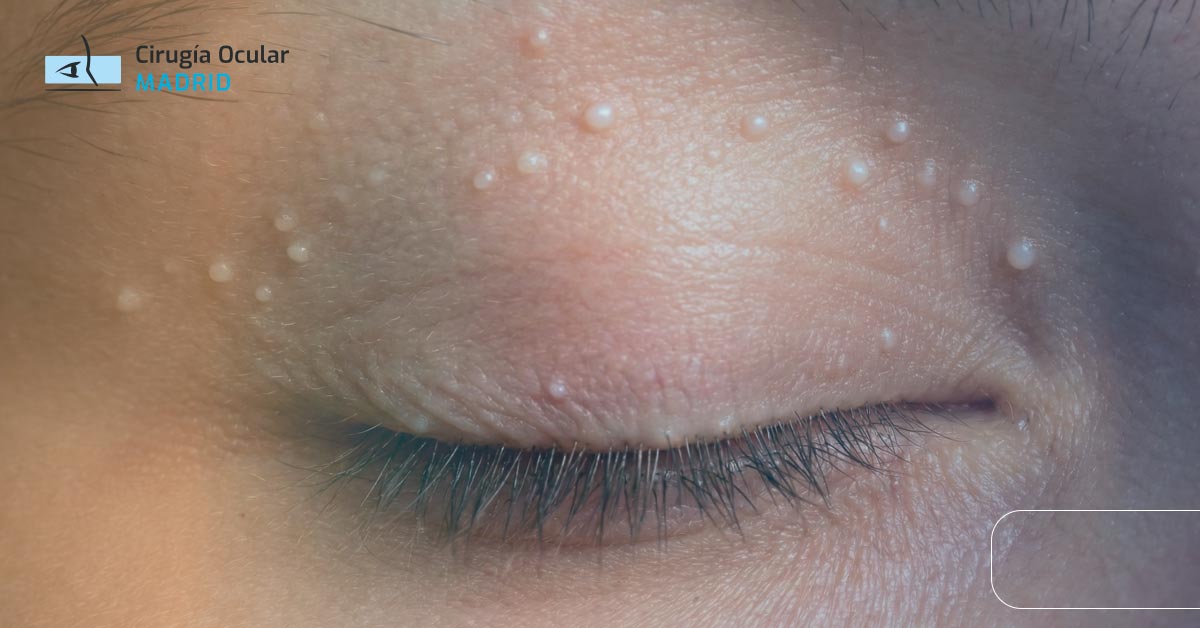
Milia o Quistes de Millium
Los quistes de milia son pequeñas protuberancias blancas o amarillentas formadas por acumulación de queratina (proteína de la piel) bajo la superficie cutánea. Son muy comunes alrededor de los ojos.
Características distintivas:
- Pequeños: 1-3mm de diámetro
- Color blanco-amarillento: parecen perlitas bajo la piel
- Múltiples: generalmente aparecen varios juntos
- Completamente asintomáticos: sin dolor, sin inflamación
- Duros al tacto: consistencia firme
- Localización: párpados, región periocular, mejillas, nariz
- Persistentes: no desaparecen espontáneamente
Causas: acumulación de queratina en pequeños quistes epidérmicos. Pueden ser primarios (espontáneos, especialmente en recién nacidos) o secundarios (después de traumatismos, quemaduras solares, uso de cremas pesadas, procedimientos dermatológicos).
Diferencia con orzuelo/chalazión: los milia son superficiales, múltiples, muy pequeños y completamente asintomáticos.
Xantelasmas
Los xantelasmas son depósitos de colesterol en la piel de los párpados. Aparecen como placas amarillentas planas o ligeramente elevadas, generalmente en el párpado superior cerca del ángulo interno.
Características:
- Placas amarillas suaves
- Completamente asintomáticas
- Generalmente bilaterales y simétricas
- No inflamatorias
- Crecen lentamente
- Asociadas a hiperlipidemia en 50% de casos
No son «granitos» propiamente dichos, pero frecuentemente se confunden. Más información en xantelasmas.
Quistes de Inclusión Epidérmica
Quistes formados por epitelio atrapado bajo la piel. Contienen material sebáceo y queratinoso.
Características:
- Bultos redondeados móviles
- Color piel o blanquecinos
- Pueden crecer hasta 1-2cm
- Generalmente asintomáticos
- Pueden inflamarse si se rompen internamente
Molusco Contagioso
Infección viral (poxvirus) que causa pequeñas protuberancias con umbilicación central (depresión en el centro).
Características:
- Pápulas del color de la piel o rosadas
- Depresión central característica
- Múltiples lesiones
- Contagiosas
- Más frecuentes en niños e inmunodeprimidos
Papilomas y Verrugas
Crecimientos benignos causados por virus del papiloma humano (VPH).
Características:
- Proyecciones digitiformes o pedunculadas
- Color piel o rosado
- Superficie irregular
- Pueden ser múltiples
- Asintomáticos
Tumores Palpebrales
Aunque raros, los tumores benignos y malignos pueden presentarse como protuberancias palpebrales:
Benignos: nevus (lunares), hidrocistoma, siringoma.
Malignos: carcinoma basocelular (más frecuente), carcinoma escamoso, carcinoma sebáceo, melanoma.
Señales de alarma tumoral:
- Crecimiento progresivo
- Ulceración o sangrado
- Pérdida de pestañas localizada
- Bordes irregulares o perlados
- Pigmentación heterogénea
- Falta de respuesta a tratamiento
Cualquier lesión palpebral sospechosa requiere biopsia para descartar malignidad.
¿Por qué Salen Granitos en el Párpado?
Las causas varían según el tipo de lesión:
Factores que Predisponen a Orzuelos
Mala higiene palpebral: acumulación de bacterias en el borde del párpado. No desmaquillar adecuadamente, tocarse los ojos con manos sucias, compartir maquillaje.
Blefaritis crónica: inflamación del borde palpebral que favorece proliferación bacteriana y obstrucción glandular.
Rosácea: enfermedad dermatológica con disfunción glandular palpebral asociada.
Alteraciones de la piel grasa: acné, dermatitis seborreica aumentan producción sebácea y obstrucción.
Inmunosupresión: diabetes, tratamientos inmunosupresores, VIH reducen defensas contra infecciones.
Estrés y fatiga: debilitan el sistema inmune temporalmente.
Factores que Predisponen a Chalaziones
Disfunción de glándulas de Meibomio: secreciones anormalmente espesas que obstruyen conductos.
Blefaritis crónica: inflamación perpetua altera función glandular.
Alteraciones lipídicas: hiperlipidemia, hipotiroidismo afectan composición de secreciones.
Rosácea ocular: inflamación crónica con afectación glandular.
Orzuelos recurrentes: pueden evolucionar a chalaziones si no se tratan adecuadamente.
Factores que Causan Milia
Queratina atrapada: incapacidad de descamar naturalmente células muertas.
Uso de cosméticos pesados: cremas muy oclusivas, maquillaje graso.
Daño cutáneo: quemaduras solares, dermabrasión, láser, peelings químicos.
Edad: más frecuentes en recién nacidos (milia neonatal) y adultos mayores.
Genética: predisposición familiar.
Síntomas según el Tipo de Granito
Los síntomas ayudan a diferenciar el tipo de lesión:
Orzuelo
- Dolor intenso localizado: muy sensible al tacto y con los movimientos palpebrales
- Inflamación rápida: hinchazón que evoluciona en 24-48 horas
- Enrojecimiento: zona eritematosa caliente
- Sensación de cuerpo extraño: como si tuvieras algo en el ojo
- Lagrimeo: por irritación
- Fotofobia: molestia con la luz en casos severos
- Punta de pus: aparece en 2-3 días, drenaje espontáneo frecuente
Chalazión
- Bulto palpable: nódulo firme bajo la piel
- Generalmente indoloro: puede causar sensación de presión
- Sin enrojecimiento: piel de aspecto normal sobre el chalazión
- Crecimiento lento: evolución durante semanas o meses
- Visión borrosa: si es grande y comprime la córnea (induce astigmatismo temporal)
- Molestia al parpadear: sensación de peso
Milia
- Completamente asintomáticos: sin dolor, sin molestia
- Preocupación estética: única razón de consulta
- Pápulas blancas visibles: especialmente notorias en piel bronceada
Síntomas de Alarma
Busca atención oftalmológica urgente si experimentas:
- Fiebre: indica infección severa o celulitis palpebral
- Pérdida de visión: sugiere compromiso intraocular
- Inflamación masiva del párpado: imposibilidad de abrirlo
- Proptosis: ojo prominente, puede indicar celulitis orbitaria
- Diplopía: visión doble por afectación muscular
- Dolor ocular intenso: no solo palpebral
- Lesión que no cura: más de 4-6 semanas sin mejoría
Diagnóstico de Granitos en el Párpado
El diagnóstico es fundamentalmente clínico mediante exploración oftalmológica:
Evaluación Inicial
Historia clínica: tiempo de evolución, síntomas, episodios previos, tratamientos realizados, enfermedades asociadas (diabetes, rosácea).
Inspección: características del bulto (tamaño, localización, color, inflamación).
Palpación: consistencia (duro, fluctuante), sensibilidad, movilidad.
Eversión palpebral: voltear el párpado para examinar la superficie interna. Los chalaziones pueden ser más evidentes desde el interior.
Lámpara de hendidura: exploración detallada del borde palpebral, glándulas, pestañas, superficie ocular.
Diagnóstico Diferencial
El oftalmólogo diferencia entre:
Orzuelo vs chalazión: el orzuelo es agudo, doloroso, inflamatorio; el chalazión es crónico, indoloro, nódulo firme.
Chalazión vs tumor: lesiones que crecen progresivamente, sangran, ulceran o causan pérdida de pestañas requieren biopsia para descartar malignidad.
Milia vs xantelasmas: los milia son blancos, pequeños, múltiples; los xantelasmas son amarillos, placas planas, asociados a lípidos.
Pruebas Complementarias
Generalmente no son necesarias, pero en casos específicos:
Biopsia: indicada en lesiones sospechosas de malignidad (crecimiento progresivo, ulceración, sangrado, características atípicas).
Cultivo: raramente necesario, solo en orzuelos recurrentes o resistentes a tratamiento antibiótico empírico.
Análisis de sangre: perfil lipídico si hay múltiples chalaziones o xantelasmas (pueden indicar hiperlipidemia).
Tratamiento de Granitos en el Párpado
El tratamiento varía según el tipo de lesión:
Tratamiento de Orzuelos
La mayoría de orzuelos drenan espontáneamente en 7-10 días con medidas conservadoras:
Compresas tibias:
- Aplicar 3-4 veces al día durante 10-15 minutos
- Temperatura confortable (40-45°C)
- Facilita drenaje espontáneo al ablandar el pus
- Alivia dolor y reduce inflamación
Higiene palpebral:
- Limpiar el borde palpebral con productos específicos o champú infantil diluido
- Eliminar costras y secreciones
- Prevenir nuevos orzuelos
Antibióticos tópicos:
- Pomadas de eritromicina o tobramicina aplicadas en el borde palpebral 2-3 veces al día
- Reducen carga bacteriana
- Previenen propagación de infección
Antibióticos orales:
- Indicados en orzuelos severos, orzuelos internos grandes, celulitis palpebral, pacientes diabéticos o inmunodeprimidos
- Doxiciclina, amoxicilina-clavulánico 7-10 días
Drenaje quirúrgico:
- Si no drena espontáneamente en 7-10 días
- Procedimiento ambulatorio con anestesia local
- Incisión pequeña para evacuar pus
- Alivio inmediato del dolor
NUNCA intentes reventar o exprimir un orzuelo: puedes propagar la infección, causar celulitis palpebral o incluso trombosis del seno cavernoso (complicación grave).
Tratamiento de Chalaziones
Los chalaziones pequeños pueden resolverse espontáneamente en semanas-meses, pero frecuentemente requieren intervención:
Tratamiento conservador inicial (4-6 semanas):
- Compresas tibias: 2-3 veces al día, 10-15 minutos
- Masaje palpebral: después de calor, masajear firmemente sobre el chalazión hacia el borde palpebral para expresar contenido
- Higiene palpebral: regular para prevenir obstrucciones futuras
Inyección de corticoides intralesional:
- Si no responde a medidas conservadoras
- Triamcinolona 5-10mg inyectada directamente en el chalazión
- Reduce inflamación y tamaño
- Tasa de éxito 60-85%
- Puede requerir 1-2 inyecciones
Drenaje quirúrgico (incisión y curetaje):
- Indicado en chalaziones grandes, persistentes (>3 meses) o que causan astigmatismo
- Procedimiento ambulatorio con anestesia local
- Incisión desde cara interna del párpado, evacuación de contenido y curetaje de pared del quiste
- Tasa de éxito >95%
- Recuperación rápida
Envío a anatomía patológica: todo chalazión extirpado debe enviarse para análisis histológico para descartar carcinoma sebáceo (tumor maligno que puede simular chalazión).
Tratamiento de Milia
Los milia no desaparecen solos y no responden a cremas tópicas. El tratamiento es:
Extracción manual:
- Realizada por dermatólogo u oftalmólogo
- Pequeña incisión con aguja estéril y expresión del contenido queratinoso
- Procedimiento simple, ambulatorio, sin anestesia o con anestesia tópica
- No dejan cicatriz si se realizan correctamente
Microdermoabrasión o peeling químico: puede ayudar a eliminar múltiples milia pequeñas superficiales.
Láser CO2: alternativa para múltiples milia o en áreas delicadas.
NUNCA intentes exprimirlos o pincharlos tú mismo: riesgo de infección, cicatrices, lesión ocular.
Tratamiento de Otros Tipos
Xantelasmas: no requieren tratamiento médico obligatorio. Opciones: excisión quirúrgica, láser CO2, electrocoagulación, ácido tricloroacético. Control de hiperlipidemia subyacente.
Quistes de inclusión: excisión quirúrgica completa del quiste con su pared.
Molusco contagioso: crioterapia, curetaje, expresión, imiquimod tópico. Pueden resolverse espontáneamente en inmunodeprimidos tras recuperación inmune.
Papilomas: excisión quirúrgica si causan molestias o preocupación estética.
Tumores: excisión quirúrgica con márgenes de seguridad y reconstrucción palpebral si es necesario. Cirugía oculoplástica especializada.
Prevención de Granitos en el Párpado
Aunque no todos son prevenibles, puedes reducir significativamente el riesgo:
Higiene Palpebral Rigurosa
- Limpiar el borde palpebral diariamente: especialmente si tienes blefaritis, rosácea o propensión a orzuelos
- Desmaquillado completo: nunca dormir con maquillaje ocular
- No compartir maquillaje: riesgo de transmisión bacteriana
- Reemplazar cosméticos: cada 3-6 meses (las bacterias proliferan en maquillaje viejo)
- Evitar tocarse los ojos: con manos sucias
Tratamiento de Condiciones Subyacentes
- Blefaritis crónica: higiene palpebral regular, tratamiento médico apropiado
- Rosácea: control dermatológico con antibióticos orales, metronidazol tópico
- Dermatitis seborreica: tratamiento dermatológico adecuado
- Ojo seco: lágrimas artificiales, tratamiento de disfunción de glándulas de Meibomio
Evitar Factores Desencadenantes
- Estrés: técnicas de manejo de estrés, sueño adecuado
- Dieta: algunos estudios sugieren que dietas altas en grasas saturadas pueden empeorar disfunción de glándulas de Meibomio
- Lentes de contacto: higiene estricta, no usar durante orzuelo activo
- Protección ocular: gafas en ambientes polvorientos o con partículas suspendidas
Omega-3
Suplementación con ácidos grasos omega-3 (1000-2000mg diarios) mejora la calidad de las secreciones de glándulas de Meibomio, reduciendo obstrucciones y chalaziones recurrentes.
¿Cuándo Consultar al Oftalmólogo?
Aunque muchos granitos palpebrales mejoran con medidas caseras, ciertas situaciones requieren atención profesional:
Consulta Urgente
- Fiebre asociada: indica infección severa
- Inflamación masiva del párpado: celulitis palpebral u orbitaria
- Proptosis: ojo que protruye hacia adelante
- Pérdida visual: compromiso intraocular
- Dolor intenso ocular: no solo palpebral
- Diplopía: visión doble
Consulta Programada
- Orzuelo que no mejora: después de 7-10 días de tratamiento conservador
- Chalazión persistente: más de 4-6 semanas sin resolución
- Orzuelos o chalaziones recurrentes: más de 2-3 episodios al año (puede indicar blefaritis crónica o rosácea no diagnosticada)
- Lesión que crece progresivamente: sospecha de tumor
- Ulceración o sangrado: señal de alarma tumoral
- Pérdida de pestañas localizada: asociada al granito
- Preocupación estética: especialmente para milia, xantelasmas
Mitos y Realidades sobre Granitos en el Párpado
Existen muchas creencias erróneas sobre estas lesiones:
Mitos Comunes
«Puedo reventar el orzuelo para que cure más rápido»: FALSO. Exprimir o pinchar un orzuelo puede propagar la infección, causar celulitis palpebral severa o incluso trombosis del seno cavernoso (complicación potencialmente mortal).
«El chalazión es una infección»: FALSO. El chalazión es una inflamación estéril por obstrucción glandular, no infección (aunque puede infectarse secundariamente).
«Los orzuelos son contagiosos»: PARCIALMENTE FALSO. La bacteria Staphylococcus puede transmitirse, pero no causa automáticamente orzuelo en la otra persona. Requiere factores predisponentes.
«Usar oro cura los orzuelos»: FALSO. El viejo remedio de frotar anillo de oro sobre el orzuelo no tiene base científica. La mejoría, si ocurre, es por evolución natural o el calor del roce.
«Los milia se van con cremas»: FALSO. No hay crema tópica que elimine milia. Requieren extracción física.
«El chalazión desaparece solo»: PARCIALMENTE CIERTO. Algunos chalaziones pequeños se reabsorben espontáneamente en meses, pero muchos persisten indefinidamente sin tratamiento.
Realidades Importantes
- Los orzuelos drenan espontáneamente en 70-80% de casos con compresas tibias
- La higiene palpebral regular previene hasta 70% de orzuelos recurrentes
- Los chalaziones pueden requerir meses para resolverse sin tratamiento
- Todo chalazión extirpado debe analizarse histológicamente para descartar tumor maligno
- Los granitos palpebrales raramente afectan la visión excepto en casos severos o complicados
Atención Especializada en Madrid
En Cirugía Ocular Madrid, con más de 30 años de experiencia, el Dr. Ángel Arteaga, especialista en cirugía oculoplástica, y la Dra. Rosa Martín Carribero ofrecen diagnóstico preciso y tratamiento especializado de todas las patologías palpebrales.
Realizamos procedimientos ambulatorios de drenaje quirúrgico de orzuelos y chalaziones con técnicas mínimamente invasivas, inyecciones intralesionales de corticoides, extracción de milia y excisión de lesiones palpebrales con análisis histopatológico cuando está indicado. Nuestro enfoque personalizado garantiza resultados funcionales y estéticos óptimos.
Si presentas granitos palpebrales recurrentes, lesiones que no responden a tratamiento conservador o cualquier protuberancia palpebral que te preocupe, solicita tu consulta para recibir atención oftalmológica especializada.
Los granitos en el párpado son una molestia común que afecta a personas de todas las edades. Aunque la mayoría son benignos y autolimitados, causan incomodidad significativa, preocupación estética y ocasionalmente complicaciones que requieren intervención médica.
Identificar correctamente el tipo de lesión es fundamental. Los orzuelos son infecciones agudas que responden bien a compresas tibias y higiene; los chalaziones son obstrucciones crónicas que frecuentemente requieren tratamiento más agresivo; los milia son acumulaciones de queratina que necesitan extracción física. Cada uno tiene su enfoque terapéutico específico.
La prevención mediante higiene palpebral rigurosa, desmaquillado completo, tratamiento de condiciones subyacentes como blefaritis o rosácea, y evitar tocarse los ojos con manos sucias reduce drásticamente la incidencia de estas lesiones molestas.
Cuando un granito palpebral persiste más allá del tiempo esperado, crece progresivamente, causa síntomas sistémicos o tiene características preocupantes, no dudes en consultar. Una evaluación oftalmológica profesional puede resolver tus dudas, proporcionar tratamiento efectivo y, cuando es necesario, descartar condiciones más serias. En Cirugía Ocular Madrid estamos comprometidos con tu salud palpebral y bienestar visual.
Preguntas Frecuentes sobre Granitos en el Párpado
¿Cuál es la diferencia entre un orzuelo y un chalazión?
El orzuelo es una infección aguda, dolorosa, con inflamación rápida y punta de pus visible. El chalazión es una obstrucción crónica, generalmente indolora, con bulto firme que crece lentamente. El orzuelo aparece en días; el chalazión en semanas.
¿Puedo usar maquillaje si tengo un orzuelo?
No deberías. El maquillaje puede propagar bacterias, empeorar la infección y contaminar tus cosméticos. Espera hasta que el orzuelo cure completamente. Reemplaza el maquillaje que usabas cuando apareció el orzuelo para evitar reinfección.
¿Cuánto tiempo tarda en desaparecer un orzuelo?
Con tratamiento conservador (compresas tibias, higiene), la mayoría drena espontáneamente en 7-10 días. La inflamación residual puede tardar 2-3 semanas en resolverse completamente. Si no mejora en 10 días, consulta al oftalmólogo.
¿Por qué me salen orzuelos constantemente?
Los orzuelos recurrentes (>2-3 al año) indican blefaritis crónica subyacente, rosácea ocular, dermatitis seborreica o mala higiene palpebral. También pueden asociarse a diabetes o inmunosupresión. Requiere evaluación oftalmológica para identificar y tratar la causa.
¿El chalazión puede convertirse en cáncer?
No, el chalazión no se convierte en cáncer. Sin embargo, el carcinoma sebáceo (tumor maligno raro) puede simular un chalazión crónico refractario. Por eso todo chalazión extirpado debe enviarse a anatomía patológica para análisis.
¿Puedo quitarme los milia yo mismo?
No deberías intentarlo. Aunque parece simple, requiere técnica estéril para evitar infección, cicatrices o lesión ocular. Los dermatólogos y oftalmólogos tienen el instrumental y experiencia para extraerlos de forma segura sin complicaciones.
¿Los chalaziones duelen?
Generalmente no. Pueden causar sensación de presión o molestia leve, pero no el dolor intenso característico de los orzuelos. Si un chalazión duele significativamente, puede haberse infectado secundariamente, convirtiéndose en un «orzuelo interno».