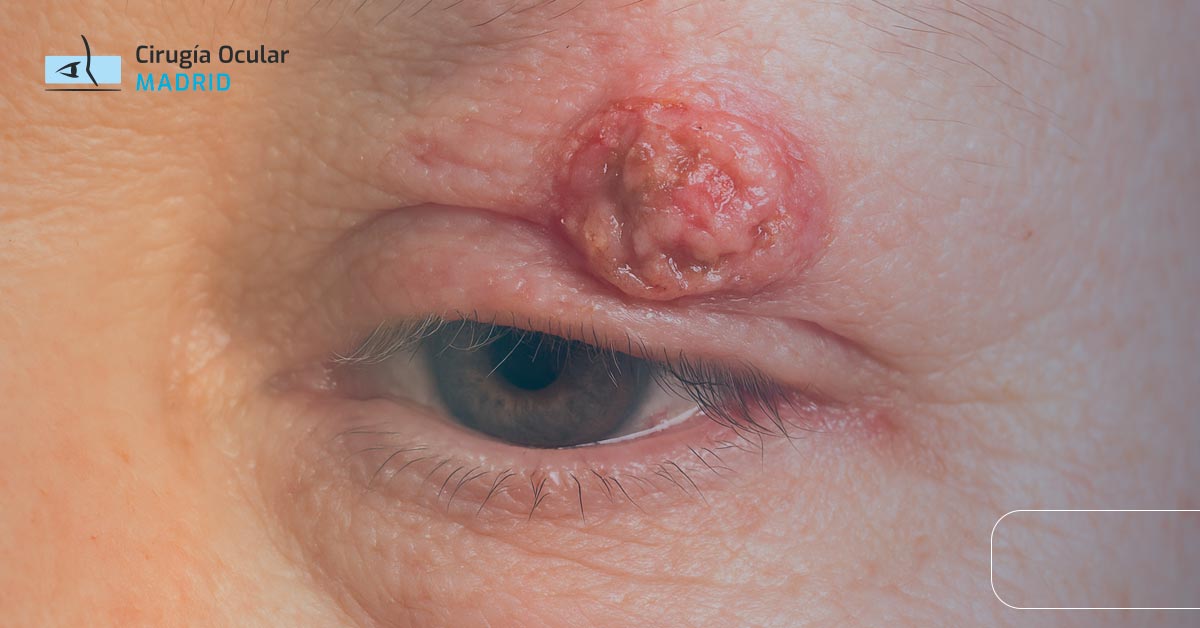
El cáncer de párpado representa entre el 80-90% de todos los cánceres de la región periorbitaria, siendo el carcinoma basocelular el tipo más frecuente con aproximadamente el 90% de los casos. Aunque la mayoría de tumores palpebrales son benignos, la detección precoz de lesiones malignas es fundamental debido a su proximidad al globo ocular y el riesgo de compromiso visual.
Los tumores malignos del párpado afectan principalmente a personas mayores de 50 años con exposición solar acumulada, siendo más frecuentes en el párpado inferior por su mayor exposición a la radiación ultravioleta.
¿Qué es el cáncer de párpado o cáncer palpebral?
Definición médica
El cáncer palpebral es una neoplasia maligna que se origina en las células de la piel que recubre los párpados, pudiendo afectar tanto al párpado superior como inferior. Estas lesiones malignas tienen capacidad de crecimiento local invasivo y, en algunos casos, potencial de metástasis a distancia.
Localización anatómica:
- Párpado inferior: 50-66% de casos (mayor exposición solar)
- Canto interno: 25-30% (zona del lagrimal, mayor riesgo de invasión ocular)
- Párpado superior: 15% de tumores palpebrales
- Canto externo: 5% (menos frecuente)
Importancia clínica: La proximidad del párpado al globo ocular hace que el diagnóstico y tratamiento precoces sean críticos, ya que tumores en estadios avanzados pueden comprometer no solo el párpado sino también el ojo y su función visual.
Diferencia con tumores benignos
Tumores benignos:
- Frecuencia: 90% de todas las lesiones palpebrales
- Crecimiento: Lento, bien delimitado
- Invasión: No invaden tejidos circundantes
- Metástasis: No producen diseminación
- Tratamiento: Resección simple si causan molestias
Tumores malignos:
- Frecuencia: 10% de lesiones palpebrales
- Crecimiento: Variable, bordes irregulares
- Invasión: Pueden infiltrar tejidos profundos
- Metástasis: Algunos tipos pueden diseminar
- Tratamiento: Cirugía con márgenes amplios, seguimiento oncológico
Ejemplo comparativo: Un tumor benigno es como un globo bien definido que puede crecer pero no rompe la pared que lo contiene, mientras que un tumor maligno es como tinta que se expande infiltrando e invadiendo los tejidos cercanos.
¿Qué son los tumores palpebrales?
Los tumores palpebrales son cualquier crecimiento anormal de células localizadas en la piel del párpado, sus anejos (glándulas sebáceas, sudoríparas, folículos pilosos) o estructuras subyacentes. Pueden ser benignos, premalignos o malignos según sus características histológicas.
Características generales:
- Origen: Células epiteliales, melanocitos, glándulas o tejido vascular
- Presentación: Nódulos, placas, úlceras o cambios pigmentarios
- Evolución: Variable según tipo histológico
- Diagnóstico: Evaluación clínica y confirmación histopatológica
Para evaluación especializada de lesiones palpebrales sospechosas, es fundamental la consulta con un cirujano oculoplástico con experiencia en patología tumoral.
¿Qué tipos de cáncer de párpado existen?
Tumores palpebrales benignos
Quistes sebáceos:
- Origen: Glándulas sebáceas (Meibomio, Zeiss)
- Apariencia: Nódulos redondeados, bien definidos
- Contenido: Material sebáceo amarillento
- Tratamiento: Extirpación simple si sintomáticos
Verrugas (papilomas):
- Causa: Virus del papiloma humano (VPH)
- Aspecto: Lesiones verrugosas, pedunculadas o planas
- Localización: Borde palpebral frecuentemente
- Manejo: Extirpación quirúrgica o crioterapia
Hemangiomas:
- Frecuencia: Más comunes en infancia
- Tipos: Capilares o cavernosos
- Evolución: Muchos involucionan espontáneamente
- Tratamiento: Observación o tratamiento médico/quirúrgico
Nevus:
- Origen: Melanocitos benignos
- Características: Pigmentados, estables
- Vigilancia: Control periódico para detectar cambios
- Extirpación: Si cambios sospechosos o razones estéticas
Xantelasmas:
- Apariencia: Placas amarillentas, planas
- Localización: Párpados superiores típicamente
- Asociación: Dislipidemia en algunos casos
- Tratamiento: Extirpación si deseo estético
Lipomas:
- Origen: Tejido adiposo
- Características: Masas blandas, móviles
- Crecimiento: Muy lento
- Tratamiento: Extirpación si crecen o molestan
Tumores palpebrales malignos
Carcinoma basocelular
El carcinoma basocelular representa el 90% de los tumores malignos del párpado, siendo el cáncer más común de esta región.
Características:
- Frecuencia: 90% de cánceres palpebrales
- Edad: Principalmente >60 años
- Localización: Párpado inferior y canto interno
- Crecimiento: Lento pero localmente invasivo
- Metástasis: Excepcional (<0.1% casos)
Apariencia clínica:
- Nódulo perlado: Brillante con telangiectasias superficiales
- Úlcera central: «Úlcera roedora» que no cicatriza
- Borde elevado: Característico, rodete nacarado
- Pérdida de pestañas: En borde palpebral
Subtipos:
- Nodular: Forma más común, nódulo bien definido
- Esclerosante: Bordes mal definidos, más infiltrante
- Superficial: Placa eritematosa, menos agresivo
- Pigmentado: Puede confundirse con melanoma
Carcinoma escamocelular (espinocelular)
Representa el 5% de tumores malignos del párpado, siendo más agresivo que el basocelular.
Características:
- Frecuencia: Segunda neoplasia palpebral más común
- Comportamiento: Más agresivo que basocelular
- Metástasis: 2-5% de casos (ganglios preauriculares)
- Pronóstico: Depende de profundidad de invasión
Presentación clínica:
- Nódulo eritematoso: Superficie queratósica o ulcerada
- Crecimiento rápido: Semanas a meses
- Sangrado: Frecuente, especialmente con traumatismo
- Costras: Queratósicas recurrentes
Lesiones precursoras:
- Queratosis actínica: Placas escamosas por exposición solar
- Leucoplasia: Placas blanquecinas en mucosas
- Cuerno cutáneo: Protuberancia queratósica
Carcinoma sebáceo
Tumor menos frecuente (<5%) pero agresivo, originado en glándulas sebáceas del párpado.
Características:
- Origen: Glándulas de Meibomio principalmente
- Frecuencia: 3-5% de tumores palpebrales
- Comportamiento: Altamente maligno
- Metástasis: 20-25% de casos
Presentación:
- Simula chalazión: Nódulo indurado recurrente
- Inflamación crónica: Blefaritis o conjuntivitis unilateral
- Pérdida de pestañas: Característica
- Engrosamiento palpebral: Difuso en casos avanzados
Patrón de diseminación:
- Pagetoide: Extensión intraepitelial por conjuntiva
- Linfática: Ganglios preauriculares y cervicales
- Hematógena: Pulmón, hígado, cerebro
Melanoma palpebral
El melanoma del párpado es el tumor maligno menos frecuente (<1%) pero más letal.
Características:
- Frecuencia: <1% de tumores palpebrales
- Mortalidad: Mayor que otros tipos
- Origen: Melanocitos de la piel palpebral
- Metástasis: Alta capacidad de diseminación
Criterios ABCDE de sospecha:
- Asimetría: Forma irregular
- Bordes: Irregulares, mal definidos
- Color: Variable (marrón, negro, rojo, azul)
- Diámetro: >6mm típicamente
- Evolución: Cambios en tamaño, forma o color
Tipos:
- De extensión superficial: Más común, mejor pronóstico
- Nodular: Crecimiento vertical rápido
- Lentigo maligno: En piel fotodañada de ancianos
- Amelanótico: Sin pigmento, difícil diagnóstico
Factores pronósticos:
- Profundidad (Breslow): <1mm mejor pronóstico
- Ulceración: Empeora pronóstico
- Índice mitótico: A mayor actividad, peor pronóstico
- Invasión vascular: Aumenta riesgo metastásico
¿Cuáles son las causas del cáncer de párpado?
Exposición prolongada a la luz solar
La radiación ultravioleta es el factor de riesgo más importante para el desarrollo de cáncer palpebral, especialmente carcinoma basocelular y escamocelular.
Mecanismo de daño:
- Radiación UVB: Daño directo al ADN celular
- Radiación UVA: Estrés oxidativo y daño indirecto
- Mutaciones: Acumulación de alteraciones genéticas
- Supresión inmune: Alteración de vigilancia antitumoral local
Exposición acumulada: El daño solar es acumulativo a lo largo de la vida, comenzando desde la infancia. Una persona que ha trabajado al aire libre durante décadas acumula un riesgo significativamente mayor.
Ejemplo cuantitativo: Un agricultor de 65 años con 40 años de trabajo al sol sin protección tiene un riesgo 5-10 veces mayor de desarrollar carcinoma basocelular palpebral comparado con alguien que trabajó en interiores.
Edad avanzada
Correlación edad-incidencia:
- <40 años: Raro (excepto factores genéticos)
- 50-60 años: Aumento de incidencia
- >70 años: Pico máximo de incidencia
- Tiempo de latencia: 20-30 años desde exposición a manifestación
Razones:
- Acumulación de mutaciones: Daño genético progresivo
- Disminución inmune: Menor vigilancia antitumoral
- Exposición acumulada: Suma de años de exposición UV
- Reparación deficiente: Menor capacidad de reparación del ADN
Antecedentes de cáncer de piel
Riesgo aumentado:
- Historia personal: Riesgo 10 veces mayor de segundo cáncer
- Cánceres múltiples: 30-50% desarrollan otro en 5 años
- Misma localización: Tendencia a aparecer en zonas fotoexpuestas
- Vigilancia: Revisiones periódicas obligatorias
Síndromes con mayor riesgo:
- Síndrome de Gorlin: Múltiples carcinomas basocelulares
- Xeroderma pigmentoso: Defecto en reparación de ADN
- Albinismo: Falta de protección por melanina
- Síndrome de Lynch: Mayor riesgo de cánceres múltiples
Factores genéticos y ambientales
Predisposición genética:
- Fototipo I-II: Piel muy clara, ojos claros
- Historia familiar: Riesgo 2-3 veces mayor
- Mutaciones específicas: Gen PTCH1 (Gorlin), p53
- Capacidad de reparación: Variantes genéticas en genes de reparación
Factores ambientales adicionales:
- Radiación ionizante: Radioterapia previa en región facial
- Inmunodepresión: Trasplantados, VIH, tratamientos inmunosupresores
- Arsénico: Exposición ocupacional o ambiental
- Tabaquismo: Aumenta riesgo de carcinoma escamocelular
Virus oncogénicos:
- VPH: Asociado a algunos carcinomas escamocelulares
- Tipos de alto riesgo: VPH 16, 18 principalmente
¿Qué tipo de persona es más propensa a tener cáncer de párpado?
Perfil de alto riesgo
Características demográficas:
- Edad: >50 años, especialmente >70
- Género: Ligeramente más frecuente en hombres
- Fototipo: Piel clara (I-II), ojos claros, cabello rubio/pelirrojo
- Etnia: Caucásicos >10 veces más riesgo que población negra
Exposición solar:
- Ocupacional: Agricultores, pescadores, trabajadores al aire libre
- Recreacional: Deportes acuáticos, montañismo, golf
- Residencia: Zonas de alta radiación UV (cercanía al ecuador, altitud)
- Protección: Sin uso habitual de gafas de sol o protección
Antecedentes médicos:
- Cánceres previos: De piel en cualquier localización
- Queratosis actínicas: Lesiones precancerosas en cara
- Quemaduras solares: Especialmente en infancia/adolescencia
- Tratamiento inmunosupresor: Trasplantados, enfermedades autoinmunes
Condiciones médicas:
- Albinismo: Falta completa de pigmentación protectora
- Xeroderma pigmentoso: Defecto genético en reparación de ADN
- VIH/SIDA: Inmunodepresión aumenta riesgo
- Trasplante de órganos: Inmunos upresión crónica
Poblaciones especiales de riesgo
Trasplantados de órganos:
- Riesgo: 65-250 veces mayor que población general
- Tiempo: Aumenta con años de inmunosupresión
- Tipos: Más frecuente carcinoma escamocelular
- Vigilancia: Revisiones dermatológicas cada 3-6 meses
Pacientes con VIH:
- Riesgo aumentado: 2-5 veces más frecuente
- Agresividad: Tumores más agresivos
- Control: Mejor pronóstico con tratamiento antirretroviral
- Screening: Revisiones regulares recomendadas
¿Cuáles son los principales síntomas del cáncer de párpado?
Síntomas de tumores benignos de párpado
Presentación clínica:
- Nódulo: Masa bien delimitada, móvil
- Crecimiento lento: Años para alcanzar tamaño notable
- Sin dolor: Generalmente asintomáticos
- Sin ulceración: Superficie integra
- Sin sangrado: Excepto si traumatismo
Motivos de consulta:
- Estético: Preocupación por apariencia
- Sensación de cuerpo extraño: Si tamaño considerable
- Interferencia visual: Si ocluye eje visual
- Molestia al parpadear: En lesiones grandes del borde palpebral
Síntomas de los tumores malignos de párpado
Aparición de bultos o nódulos
Carcinoma basocelular:
- Nódulo perlado: Brillante, translúcido
- Telangiectasias: Vasos sanguíneos superficiales visibles
- Crecimiento lento: Meses a años
- Úlcera central: Puede desarrollarse posteriormente
Carcinoma escamocelular:
- Nódulo eritematoso: Rojo, inflamado
- Superficie irregular: Queratósica o ulcerada
- Crecimiento más rápido: Semanas a meses
- Sangrado fácil: Con mínimo traumatismo
Cambios en la piel del párpado
Alteraciones cutáneas:
- Engrosamiento: Induración de la piel
- Cambio de color: Eritema, hiperpigmentación
- Textura: Superficie rugosa, escamosa
- Retracción: Del borde palpebral en casos avanzados
Pérdida de pestañas (madarosis):
- Focal: En zona del tumor
- Progresiva: Pérdida gradual
- Sin crecimiento: Las pestañas no se regeneran
- Signo de alarma: Especialmente si unilateral y localizada
Úlcera que no cicatriza
Características:
- Persistencia: >4 semanas sin curación
- Recurrencia: Cura parcialmente y reaparece
- Bordes elevados: Característico del basocelular
- Fondo sucio: Tejido necrótico o sangrante
Ejemplo clínico: Una «costra» en el párpado inferior que el paciente se quita repetidamente pero siempre vuelve a aparecer en el mismo sitio durante meses es altamente sospechosa de malignidad.
Sensación de irritación o picazón
Síntomas asociados:
- Picor crónico: Localizado en zona del tumor
- Irritación: Sensación de arenilla
- Ojo rojo: Conjuntivitis crónica unilateral
- Lagrimeo: Por alteración del parpadeo
Carcinoma sebáceo: Puede simular blefaritis crónica o chalazión recurrente, con inflamación persistente del borde palpebral.
Enrojecimiento e hinchazón
Inflamación palpebral:
- Localizada: En zona del tumor
- Asimétrica: Un párpado más afectado
- Persistente: No responde a tratamiento antiinflamatorio
- Progresiva: Empeoramiento gradual
Sangrado o secreción
Hemorragia:
- Espontánea: Sin traumatismo previo
- Fácil: Con mínimo roce
- Recurrente: Episodios repetidos
- Manchado: De ropa de cama o toallas
Secreción:
- Serosa: Líquida, transparente
- Serosanguinolenta: Teñida de sangre
- Purulenta: Si sobreinfección
Alteración en la función del párpado
Limitaciones funcionales:
- Cierre incompleto: Lagoftalmos por tumor en borde
- Ptosis: Caída del párpado por masa o invasión del elevador
- Ectropión: Eversión del párpado por tumor infiltrante
- Entropión: Inversión del párpado
Cambios en la forma del párpado
Deformidades:
- Muesca: En borde palpebral
- Retracción: Acortamiento del párpado
- Engrosamiento: Aumento de grosor palpebral
- Asimetría: Con párpado contralateral
Para evaluación urgente de lesiones palpebrales sospechosas, es fundamental la consulta en instalaciones especializadas con capacidad diagnóstica y quirúrgica.
¿Cómo se detecta el cáncer en el ojo?
Evaluación clínica
Examen oftalmológico completo:
- Inspección: Con magnificación y luz adecuada
- Palpación: Consistencia, movilidad, adherencias
- Eversión palpebral: Evaluación de superficie conjuntival
- Exploración de ganglios: Preauriculares, cervicales
Características sospechosas:
- Lesión asimétrica: Bordes irregulares
- Cambio reciente: Crecimiento, sangrado, ulceración
- Pérdida de pestañas: Focal y progresiva
- Úlcera persistente: >4 semanas sin cicatrizar
Cómo se diagnostican los tumores palpebrales
Biopsia:
- Indicación: Toda lesión sospechosa de malignidad
- Técnicas: Incisional (muestra parcial) o excisional (completa)
- Anestesia: Local en consulta generalmente
- Resultado: Diagnóstico histopatológico definitivo
Tipos de biopsia:
- Punch: Cilindro de tejido con sacabocados
- Incisional: Fragmento de lesión grande
- Excisional: Extirpación completa de lesión pequeña
- Raspadocuretaje: Para lesiones superficiales
Estudio histopatológico:
- Tipo histológico: Basocelular, escamocelular, sebáceo, melanoma
- Grado de diferenciación: Bien, moderado, poco diferenciado
- Profundidad de invasión: Nivel de Clark, Breslow
- Márgenes: Libres o afectados
Estudios complementarios
Dermatoscopia:
- Técnica: Visualización magnificada con iluminación especial
- Utilidad: Evaluación de patrones vasculares y estructurales
- Ventaja: No invasiva, orienta diagnóstico
- Limitación: Requiere experiencia del explorador
Tomografía de coherencia óptica (OCT):
- Aplicación: Tumores de superficie conjuntival
- Información: Profundidad de invasión
- Ventaja: No invasiva, alta resolución
- Limitación: Solo para lesiones superficiales
Estudios de imagen:
- TAC orbitario: Extensión tumoral profunda
- Resonancia magnética: Invasión de tejidos blandos
- Ecografía: Evaluación de masa palpebral
- PET-CT: Estadificación en melanoma y sebáceo avanzado
Estudio de extensión (si metástasis):
- TAC tórax-abdomen-pelvis: Metástasis viscerales
- Biopsia de ganglio centinela: Melanoma
- Analítica: Marcadores tumorales en algunos casos
¿Cómo se realiza el diagnóstico y el tratamiento del cáncer de párpado?
Tratamiento de los tumores benignos
Indicaciones de tratamiento:
- Molestias: Irritación, sensación de cuerpo extraño
- Razones estéticas: Deseo del paciente
- Interferencia visual: Oclusión del eje visual
- Crecimiento: Aumento progresivo de tamaño
Técnicas quirúrgicas:
- Resección simple: Extirpación con márgenes mínimos
- Cierre directo: Sutura primaria sin reconstrucción compleja
- Técnica minuciosa: Preservación de estructuras anatómicas
- Resultado estético: Generalmente sin cicatriz visible
Procedimientos específicos:
- Curetaje: Raspado de lesiones verrugosas
- Crioterapia: Congelación para verrugas y queratosis
- Láser: CO2 o erbio para lesiones superficiales
- Radiofrecuencia: Coagulación de hemangiomas pequeños
Tratamiento de los tumores malignos
Cirugía para tratar los tumores palpebrales
Principios quirúrgicos:
- Extirpación completa: Con márgenes de seguridad amplios
- Preservación tisular: Máximo tejido sano para reconstrucción
- Control intraoperatorio: Verificación de márgenes libres
- Reconstrucción: Restauración anatómica y funcional
Márgenes de seguridad:
- Carcinoma basocelular: 3-5mm de margen mínimo
- Carcinoma escamocelular: 5-10mm según profundidad
- Carcinoma sebáceo: Márgenes amplios, estudio Mohs recomendado
- Melanoma: 5-10mm según espesor de Breslow
Técnicas de verificación de márgenes: Sección congelada intraoperatoria:
- Procedimiento: Análisis histológico durante cirugía
- Ventaja: Resultado inmediato (30-45 minutos)
- Limitación: Menor detalle que estudio definitivo
- Utilidad: Decisión intraoperatoria sobre márgenes
Cirugía micrográfica de Mohs:
- Técnica: Extirpación por capas con mapeo completo
- Análisis: 100% de los márgenes evaluados
- Tasa de curación: 95-99% a 5 años
- Indicación: Tumores de alto riesgo, recurrencias, canto interno
Ejemplo del proceso: El cirujano extirpa el tumor visible más 3-4mm de margen, envía a patología, y mientras espera resultados, prepara el lecho quirúrgico. Si hay margen afectado, se amplía selectivamente esa zona hasta obtener márgenes libres.
Reconstrucción palpebral
Técnicas según extensión del defecto:
Defectos <25% del párpado:
- Cierre directo: Sutura primaria tras movilización
- Cantolisis: Liberación del canto para ganar longitud
- Resultado: Excelente función y estética
Defectos 25-50%:
- Colgajos locales: Rotación, avance, transposición
- Injerto de tarso: Del párpado contralateral
- Semicírculo de Tenzel: Colgajo cutáneo-muscular
- Complejidad: Moderada, resultados buenos
Defectos 50-75%:
- Colgajos regionales: Mustardé, Hughes, Cutler-Beard
- Colgajo de Hughes: Reconstrucción párpado inferior
- Cutler-Beard: Reconstrucción párpado superior
- Tiempo: Procedimientos en dos tiempos (separación a las 6-8 semanas)
Defectos >75%:
- Reconstrucción compleja: Colgajos de frente, mejilla
- Múltiples tiempos: Varios procedimientos necesarios
- Objetivo: Primero función, luego estética
- Colaboración: Cirujano oculoplástico + plástico
Consideraciones especiales:
- Preservación del drenaje lagrimal: En canto interno
- Reconstrucción del borde palpebral: Esencial para función
- Línea de pestañas: Considerar injerto capilar si es posible
- Simetría: Procedimientos en párpado contralateral si necesario
Tratamientos complementarios
Quimioterapia tópica:
- Imiquimod: Modulador inmune para lesiones superficiales
- 5-fluorouracilo: Quimioterápico tópico
- Indicación: Carcinomas superficiales, muy seleccionados
- Limitación: No para tumores invasivos
Radioterapia:
- Indicaciones: Tumores inoperables, márgenes positivos, rechazo de cirugía
- Técnica: Radioterapia externa o braquiterapia
- Efectos: Atrofia palpebral, ojo seco, queratitis
- Resultados: Control local 85-90% a 5 años
Quimioterapia sistémica:
- Indicación: Melanoma o sebáceo metastásico
- Esquemas: Según protocolo oncológico
- Pronóstico: Generalmente paliativo
- Supervivencia: Variable según tipo y extensión
Inmunoterapia:
- Anti-PD-1: Pembrolizumab, nivolumab para melanoma avanzado
- Indicación: Melanoma metastásico o irresecable
- Resultados: Mejoría significativa de supervivencia
- Efectos: Reacciones autoinmunes vigiladas
Seguimiento oncológico
Protocolo post-tratamiento:
- Primeros 2 años: Control cada 3-6 meses
- Años 3-5: Control cada 6-12 meses
- Después de 5 años: Control anual indefinido
- Examen completo: Piel facial, ganglios, mucosas
Recurrencias:
- Carcinoma basocelular: 5-10% recurrencia local
- Carcinoma escamocelular: 10-15% recurrencia
- Melanoma: Riesgo variable según estadio
- Carcinoma sebáceo: 20-25% recurrencia, vigilancia estrecha
Para cirugía oncológica especializada de párpado con reconstrucción compleja, la experiencia del cirujano oculoplástico es fundamental para optimizar resultados funcionales y estéticos.
¿Cómo prevenir este tipo de cáncer?
Usar gafas de sol
Protección UV:
- Filtro 100% UVA y UVB: Esencial, no solo oscurecimiento
- Certificación: Buscar sello CE y normativa europea EN ISO 12312-1
- Cobertura: Gafas envolventes que protejan lados
- Uso: Siempre que haya exposición solar, incluso días nublados
Características recomendadas:
- Categoría 3-4: Mayor protección para alta exposición
- Lentes polarizadas: Reducen reflejos, mayor confort
- Tamaño: Lo suficientemente grandes para cubrir párpados
- Calidad: Preferir ópticas profesionales a gafas de mercadillo
Echarse crema solar
Protección facial:
- Factor SPF: Mínimo 30, idealmente 50+
- Amplio espectro: Protección UVA y UVB
- Específica facial: Textura adecuada, no comedogénica
- Reaplicación: Cada 2 horas en exposición prolongada
Aplicación en párpados:
- Productos específicos: Cremas oftalmológicas o para contorno de ojos
- Precaución: Evitar contacto directo con ojo
- Cantidad: Suficiente para cubrir completamente
- Complemento: Usar junto con gafas de sol
Limitación: Los protectores solares tradicionales pueden irritar los ojos, considerar formulaciones específicas para área periocular.
Evitar las cabinas de rayos UVA
Bronceado artificial:
- Contraindicación: Aumenta riesgo de todos los cánceres de piel
- Evidencia: OMS clasifica como carcinógeno Grupo 1
- Riesgo aumentado: 50-75% mayor con uso antes de 35 años
- Alternativa: Autobronceadores tópicos si se desea
Revisiones oftalmológicas
Screening regular:
- Frecuencia: Anual en mayores de 50 años
- Poblaciones de riesgo: Cada 6 meses
- Autoexploración: Mensual, búsqueda de cambios
- Documentación: Fotografías para comparación
Signos de alarma para consulta urgente:
- Lesión nueva: Que crece rápidamente
- Cambio en lesión existente: Tamaño, color, forma
- Úlcera persistente: >4 semanas sin curar
- Sangrado recurrente: Espontáneo o fácil
Cambios en el estilo de vida
Hábitos protectores:
- Evitar exposición solar: 10am-4pm (radiación máxima)
- Buscar sombra: Cuando sea posible
- Ropa protectora: Sombreros de ala ancha, ropa con UPF
- No fumar: El tabaco aumenta riesgo de carcinoma escamocelular
Actividades de riesgo:
- Deportes acuáticos: Reflexión del agua aumenta exposición
- Montaña: 10% más radiación UV por cada 1000m altitud
- Nieve: Reflexión hasta 80% de radiación
- Protección extra: Necesaria en estas situaciones
Dieta saludable
Alimentos protectores:
- Antioxidantes: Frutas y verduras de colores intensos
- Vitamina C: Cítricos, pimientos, brócoli
- Vitamina E: Frutos secos, aceites vegetales
- Betacaroteno: Zanahorias, calabaza, batata
- Licopeno: Tomate, sandía
- Omega-3: Pescado azul, nueces
Suplementación:
- Nicotinamida (B3): 500mg 2 veces/día puede reducir riesgo
- Evidencia: Estudios muestran reducción del 23% en nuevos cánceres
- Indicación: Personas con cánceres cutáneos múltiples
- Seguridad: Generalmente bien tolerada
¿Cuándo acudir al oftalmólogo de urgencia?
Señales de alarma
Consulta urgente si:
- Lesión que sangra: Espontáneamente o con mínimo traumatismo
- Crecimiento rápido: Aumento notable en semanas
- Úlcera persistente: >4 semanas sin cicatrizar
- Pérdida de pestañas: Focal y progresiva
- Cambio en lesión preexistente: Tamaño, color, síntomas
Síntomas asociados preocupantes:
- Dolor: En lesión previamente indolora
- Visión borrosa: Interferencia con eje visual
- Diplopía: Si tumor invade órbita
- Proptosis: Protrusión del ojo por masa retrobulbar
Importancia de la detección precoz
Beneficios del diagnóstico temprano:
- Cirugía menos extensa: Menor defecto, reconstrucción más simple
- Mejores resultados estéticos: Cicatrices mínimas
- Menor riesgo de recurrencia: Control oncológico óptimo
- Preservación de función: Menor afectación del parpadeo
- Pronóstico: Tasas de curación 95-99% en estadios iniciales
Consecuencias del retraso:
- Cirugía más agresiva: Defectos mayores, reconstrucciones complejas
- Deformidad palpebral: Más difícil restaurar anatomía
- Invasión ocular: Posible enucleación (extirpación del ojo)
- Metástasis: En tipos agresivos (melanoma, sebáceo)
- Pronóstico: Dramáticamente peor en estadios avanzados
Para evaluación inmediata de lesiones palpebrales sospechosas, es recomendable contactar directamente con especialistas en cirugía oculoplástica con experiencia en oncología palpebral.
¿Qué puedo esperar después del tratamiento?
Cuidado postoperatorio
Primeras 48 horas:
- Compresas frías: Cada 2-3 horas para reducir inflamación
- Cabeza elevada: Al dormir para disminuir edema
- Analgésicos: Paracetamol o ibuprofeno si dolor
- Limpieza: Suave con suero fisiológico
Primera semana:
- Antibiótico tópico: Pomada en herida quirúrgica
- Evitar: Mojar la herida, esfuerzos intensos
- Protección: Gafas de sol para proteger del sol y polvo
- Revisión: A los 7 días para retirar puntos
Recuperación completa:
- Inflamación: Máxima primeros 3 días, cede en 2-3 semanas
- Morados: Pueden durar 2-3 semanas
- Cicatriz: Madura en 6-12 meses
- Resultado final: Evaluable a los 6-12 meses
Posibles complicaciones
Complicaciones inmediatas:
- Hemorragia: Sangrado en primeras 24 horas
- Infección: Enrojecimiento, dolor, secreción purulenta
- Dehiscencia: Apertura de la herida
- Ectropión temporal: Eversión del párpado
Complicaciones tardías:
- Cicatriz hipertrófica: Engrosamiento de la cicatriz
- Retracción palpebral: Acortamiento del párpado
- Ectropión/entropión: Malposición palpebral permanente
- Lagoftalmos: Cierre incompleto del párpado
Seguimiento oncológico a largo plazo
Protocolo de vigilancia:
- Año 1-2: Control cada 3-6 meses
- Año 3-5: Control cada 6-12 meses
- Después 5 años: Anual indefinidamente
- Autoexploración: Mensual en busca de recurrencias
Riesgo de segundos tumores:
- Probabilidad: 30-50% en 5 años
- Ubicación: Misma región u otras áreas fotoexpuestas
- Vigilancia: Examen completo de piel facial
- Protección: Estricta protección solar de por vida
Tratamiento especializado en Cirugía Ocular Madrid
En Cirugía Ocular Madrid, con más de 30 años de experiencia, ofrecemos diagnóstico y tratamiento quirúrgico especializado de tumores palpebrales benignos y malignos, realizando cirugía oncológica con reconstrucción palpebral compleja cuando es necesario.
Nuestros especialistas:
- Dr. Ángel Arteaga: cirujano oculoplástico con amplia experiencia en oncología palpebral y reconstrucción compleja
- Dra. Rosa Martín Carribero: especialista en cirugía de párpados y evaluación de lesiones tumorales
¿Por qué elegirnos?
- Más de 30 años tratando tumores palpebrales benignos y malignos en Madrid
- Cirugía oncológica con control de márgenes intraoperatorio
- Reconstrucción palpebral especializada para resultados óptimos
- Coordinación con dermatología, oncología y patología cuando es necesario
Solicita tu evaluación de lesión palpebral – Consulta urgente disponible para lesiones sospechosas.
El cáncer de párpado, aunque representa solo el 10% de los tumores palpebrales, requiere diagnóstico precoz y tratamiento especializado por su proximidad al globo ocular y potencial de compromiso visual. La gran mayoría de casos diagnosticados tempranamente tienen tasas de curación superiores al 95%.
La clave está en la vigilancia regular de lesiones palpebrales y consulta inmediata ante cualquier cambio sospechoso. Los tumores malignos del párpado crecen lentamente en la mayoría de casos, permitiendo un amplio margen de tiempo para diagnóstico y tratamiento antes de que causen problemas mayores.
En Cirugía Ocular Madrid contamos con la experiencia quirúrgica y la coordinación multidisciplinaria necesarias para ofrecerte el mejor tratamiento oncológico de párpado, con resultados funcionales y estéticos óptimos gracias a técnicas de reconstrucción avanzadas.
Recuerda: La protección solar diaria de párpados y cara, junto con revisiones oftalmológicas anuales, son las mejores estrategias de prevención del cáncer palpebral.
Preguntas frecuentes sobre cáncer de párpado
¿Qué es el carcinoma basocelular en el párpado?
Es el cáncer más común del párpado (90% de casos), originado en células basales de la epidermis. Crece lentamente, rara vez metastatiza, pero puede invadir localmente si no se trata.
¿Qué es el carcinoma escamoso del párpado?
Es el segundo cáncer más frecuente (5% de casos), más agresivo que el basocelular con capacidad de metástasis (2-5%). Crece más rápido y requiere márgenes quirúrgicos más amplios.
¿Qué es el carcinoma sebáceo del párpado?
Tumor agresivo originado en glándulas de Meibomio (<5% de casos). Simula frecuentemente chalazión o blefaritis crónica. Tiene alta capacidad de metástasis (20-25%) y requiere vigilancia estrecha.
¿Qué es un lipoma en el párpado?
Tumor benigno de tejido adiposo, masa blanda y móvil de crecimiento muy lento. No es canceroso y solo requiere extirpación si causa molestias o problemas estéticos.
¿Cómo saber si tengo algo malo en el ojo?
Señales de alarma incluyen: lesión que crece, úlcera que no cicatriza >4 semanas, sangrado recurrente, pérdida de pestañas focal, cambio en lesión preexistente. Consulta inmediata ante estos signos.
¿Cómo saber si es cáncer de párpado?
Solo mediante biopsia se confirma. Clínicamente sospechoso: nódulo con borde perlado, úlcera central persistente, pérdida de pestañas, crecimiento progresivo, sangrado fácil.
¿Qué tan peligroso es un tumor en el párpado?
Depende del tipo. Carcinoma basocelular rara vez metastatiza pero invade localmente. Melanoma y carcinoma sebáceo son más agresivos con capacidad de metástasis y mayor mortalidad.
¿Dónde hace metástasis el melanoma ocular?
Principalmente hígado (90% de metástasis), seguido de pulmón, hueso y cerebro. El melanoma de párpado sigue patrones similares al melanoma cutáneo de otras localizaciones.
¿Cuánto vive una persona con melanoma ocular?
Depende del estadio al diagnóstico. Melanoma fino (<1mm) tiene supervivencia >95% a 10 años. Melanomas gruesos o con metástasis tienen pronóstico significativamente peor.
¿Cuál es la tasa de mortalidad por cáncer de ojo?
Varía según tipo: carcinoma basocelular <1%, carcinoma escamocelular 2-5%, carcinoma sebáceo 15-25%, melanoma 10-30% según estadio. Diagnóstico precoz mejora dramáticamente el pronóstico.