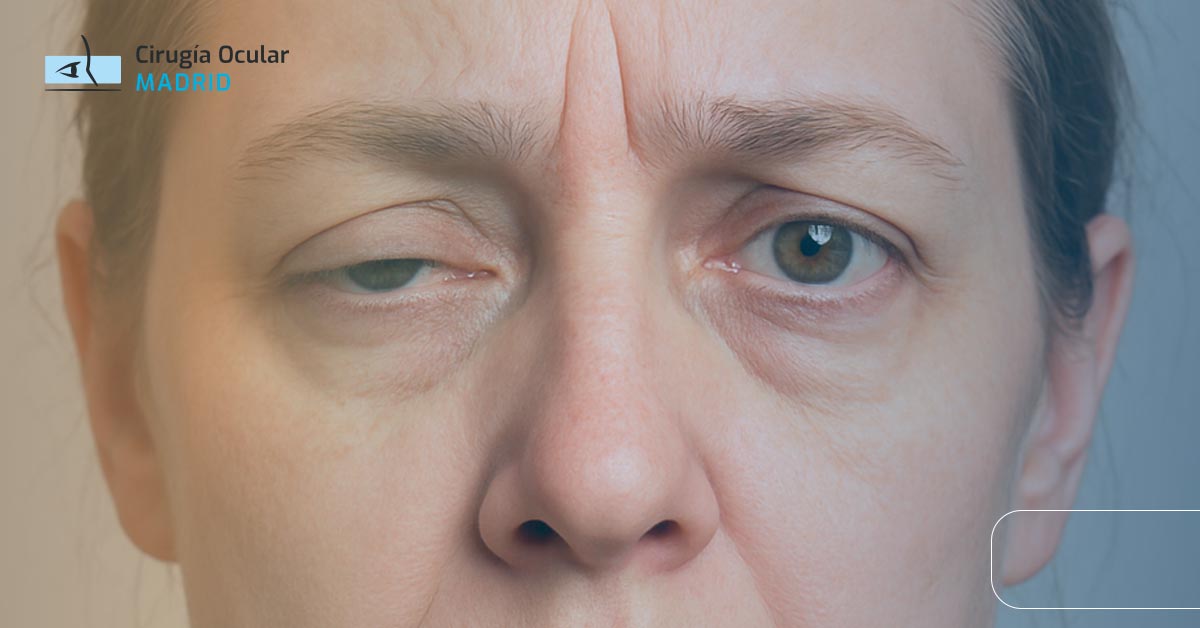
La miastenia ocular es una forma específica de miastenia gravis que afecta exclusivamente a los músculos que controlan el movimiento de los ojos y los párpados. Esta enfermedad autoinmune provoca debilidad muscular fluctuante, siendo la ptosis (caída del párpado) y la diplopía (visión doble) sus manifestaciones más características.
Aproximadamente el 50% de los pacientes con miastenia gravis debutan con síntomas puramente oculares, y entre el 15-20% de estos casos permanecerán como miastenia ocular pura sin progresar a formas generalizadas que afecten otros grupos musculares.
¿Qué es la miastenia ocular?
Definición y clasificación
La miastenia gravis ocular (MGO) es una enfermedad neuromuscular autoinmune caracterizada por debilidad y fatigabilidad anormal de los músculos extraoculares y elevadores de los párpados, sin afectación de otros grupos musculares del cuerpo.
Características definitorias:
- Afectación exclusiva: Solo músculos oculares y palpebrales
- Fluctuación: Síntomas variables durante el día
- Fatigabilidad: Empeoramiento con actividad prolongada
- Mejoría con reposo: Recuperación temporal tras descanso
Relación con miastenia gravis generalizada
Evolución natural:
- 50% de pacientes con miastenia gravis debutan con síntomas oculares puros
- 50-60% de formas oculares progresan a miastenia generalizada
- Mayoría progresa en los primeros 2 años tras el debut
- 15-20% permanecen como miastenia ocular pura indefinidamente
Ejemplo clínico: Un paciente de 35 años puede comenzar con caída de un párpado que empeora al final del día. Si después de 2 años no ha desarrollado debilidad en otros músculos, es probable que permanezca solo con afectación ocular.
Tipos de miastenia gravis
Miastenia gravis generalizada (MGG):
- Afectación múltiple: Músculos de cara, cuello, extremidades
- Síntomas bulbares: Dificultad para masticar, tragar, hablar
- Afectación respiratoria: Posible en casos severos (crisis miasténica)
- Pronóstico: Requiere tratamiento sistémico intensivo
Miastenia gravis ocular (MGO):
- Afectación limitada: Solo ojos y párpados
- Sin síntomas sistémicos: Fuerza normal en resto del cuerpo
- Pronóstico: Generalmente mejor que formas generalizadas
- Tratamiento: Menos agresivo que formas generalizadas
Miastenia neonatal transitoria:
- Temporal: Anticuerpos maternos en recién nacido
- Duración: 2-3 semanas hasta eliminación de anticuerpos
- Resolución: Completa sin secuelas
Miastenia congénita:
- Genética: Mutaciones en genes de unión neuromuscular
- Inicio: Desde nacimiento
- No autoinmune: Sin anticuerpos patológicos
Para evaluación especializada de trastornos neurooftalmológicos como la miastenia ocular, es fundamental la consulta en centros especializados con experiencia en estas patologías.
Causas de la miastenia gravis
Mecanismo autoinmune
La miastenia gravis es una enfermedad autoinmune donde el propio sistema inmunológico del paciente produce anticuerpos que atacan componentes de la unión neuromuscular, interfiriendo con la transmisión normal de señales entre nervios y músculos.
Proceso fisiopatológico:
- Producción de anticuerpos: Contra receptores de acetilcolina (80-90% casos)
- Bloqueo de receptores: Anticuerpos impiden unión de acetilcolina
- Destrucción de receptores: Reducción del número de receptores funcionales
- Fallo de transmisión: Señal nerviosa no genera contracción muscular efectiva
- Debilidad muscular: Incapacidad para mantener contracción sostenida
Ejemplo mecánico: Es como si en un sistema de cerradura y llave, los anticuerpos actuaran como chicle pegado en la cerradura (receptor), impidiendo que la llave (acetilcolina) pueda abrir la puerta (activar el músculo), aunque el nervio envíe la orden correctamente.
Anticuerpos involucrados
Anti-receptor de acetilcolina (AChR):
- Frecuencia: 80-90% de miastenia generalizada
- En miastenia ocular: Solo 50% son positivos
- Especificidad: 100% (no hay falsos positivos)
- Correlación: No correlaciona con severidad clínica
Anti-MuSK (tirosina quinasa músculo-específica):
- Frecuencia: 5-10% de miastenia seronegativa para AChR
- Características: Afectación bulbar predominante
- En miastenia ocular: Muy raro, solo casos aislados reportados
- Respuesta: Peor respuesta a tratamiento convencional
Seronegativa:
- Definición: Sin anticuerpos detectables conocidos
- Frecuencia: 10-15% de casos
- Diagnóstico: Basado en clínica y pruebas funcionales
- Posibilidad: Anticuerpos contra otras proteínas no identificadas
Papel del timo
Alteraciones tímicas:
- Hiperplasia tímica: 65-70% de pacientes con miastenia
- Timoma: 10-15% de casos de miastenia gravis
- Importancia: Produce linfocitos B que generan anticuerpos patológicos
- Tratamiento: Timectomía puede mejorar la enfermedad
Relación edad-timo:
- Pacientes jóvenes: Hiperplasia tímica más frecuente
- Mayores de 50 años: Mayor probabilidad de timoma
- Evaluación: TAC torácico obligatorio en todos los casos
¿Cuál es la causa principal de la miastenia gravis?
La causa exacta que desencadena la respuesta autoinmune en miastenia gravis permanece desconocida, pero se han identificado varios factores contribuyentes:
Factores genéticos:
- Predisposición: Ciertos genes HLA aumentan susceptibilidad
- No hereditaria directa: No sigue patrón mendeliano simple
- Agregación familiar: Riesgo ligeramente aumentado en familiares
- Asociación: Con otras enfermedades autoinmunes
Factores ambientales:
- Infecciones: Pueden desencadenar respuesta autoinmune
- Estrés: Puede precipitar manifestaciones clínicas
- Cirugías: Ocasionalmente preceden al inicio de síntomas
- Radiación: Timoma irradiado puede asociarse
Factores hormonales:
- Género femenino: Mayor frecuencia en mujeres jóvenes (20-40 años)
- Embarazo: Puede exacerbar o mejorar síntomas
- Menopausia: Cambios hormonales pueden influir
- Diferencia de edad: Hombres afectados más tardíamente (>60 años)
Síntomas de la miastenia ocular
Ptosis (caída del párpado)
La ptosis es el síntoma más frecuente y característico de la miastenia ocular, presente en aproximadamente el 90% de los casos.
Características específicas:
- Unilateral inicial: Comienza afectando un solo párpado típicamente
- Asimetría: Puede cambiar de lado o volverse bilateral
- Fluctuación: Variable durante el día, peor al final
- Fatigabilidad: Empeora con lectura, televisión, conducción
- Mejoría con reposo: Recuperación parcial tras cerrar ojos
Patrón temporal:
- Matutino: Párpados relativamente normales al despertar
- Vespertino: Ptosis evidente al final del día
- Con actividad visual: Empeoramiento progresivo durante lectura
- Post-reposo: Mejoría temporal tras siesta o descanso
Signos clínicos específicos: Signo de Cogan (sacudida palpebral): El párpado hace un movimiento rápido hacia arriba al mirar desde abajo hacia adelante, seguido de caída lenta a su posición ptósica. Este signo es altamente sugestivo de miastenia ocular.
Diplopía (visión doble)
La diplopía resulta de la debilidad asimétrica de los músculos extraoculares, causando desalineación de los ejes visuales.
Características:
- Binocular: Solo presente con ambos ojos abiertos
- Desaparece: Al cerrar cualquiera de los dos ojos
- Variable: Cambia según dirección de mirada
- Fatigable: Empeora con uso prolongado de la visión
Patrones de afectación:
- Sin patrón fijo: Puede afectar cualquier músculo extraocular
- Recto medial: Frecuentemente afectado
- Múltiples músculos: Afectación combinada variable
- Cambio temporal: Puede variar qué músculo está más débil
La diplopía miasténica debe diferenciarse de la visión doble causada por otras patologías como estrabismo u otras neuropatías oculomotoras.
Ejemplo funcional: Un paciente puede tener visión doble horizontal al mirar a la derecha por la mañana, y por la tarde desarrollar visión doble vertical al mirar hacia arriba, reflejando la fluctuación característica de la enfermedad.
Otros síntomas oculares
Debilidad del orbicular:
- Cierre incompleto: Imposibilidad de cerrar completamente los párpados
- Signo constante: Muy característico de miastenia
- Exploración: Pedir al paciente cerrar ojos con fuerza
- Lagoftalmos: Separación palpebral persistente
Fenómeno de Cogan inverso:
- Descripción: Elevación paradójica del párpado al mirar hacia abajo
- Mecanismo: Sobreactivación compensatoria del elevador
- Especificidad: Altamente sugestivo de miastenia
Conservación pupilar:
- Pupila normal: Siempre preservada en miastenia
- Acomodación normal: No se afecta
- Importancia: Ayuda al diagnóstico diferencial
Ausencia de síntomas sistémicos
En la miastenia ocular pura, los pacientes no presentan:
- Debilidad en extremidades: Fuerza normal en brazos y piernas
- Síntomas bulbares: Masticación, deglución y habla normales
- Fatiga generalizada: Resistencia normal al ejercicio
- Dificultad respiratoria: Función respiratoria preservada
Para evaluación detallada de síntomas oculares complejos, es recomendable la valoración en consulta oftalmológica especializada.
¿A quién afecta más la miastenia ocular?
Distribución por edad
Patrón bimodal:
- Pico en mujeres jóvenes: 20-40 años (3:1 ratio mujer:hombre)
- Pico en hombres mayores: >60 años (mayor incidencia en hombres)
- Niños: Puede presentarse pero es menos común
- Edad promedio: 30-40 años en formas oculares
Características por grupo etario:
- Jóvenes (<40 años): Mayor probabilidad de hiperplasia tímica
- Mayores (>50 años): Mayor riesgo de timoma asociado
- Género: Influencia hormonal en aparición y severidad
Factores de riesgo
Antecedentes personales:
- Enfermedades autoinmunes: Lupus, artritis reumatoide, tiroiditis
- Historia familiar: Riesgo ligeramente aumentado
- Timoma: Miastenia puede ser primera manifestación
- Infecciones recientes: Posible factor desencadenante
Medicamentos que pueden empeorar:
- Antibióticos: Aminoglucósidos, fluoroquinolonas
- Cardiovasculares: Beta-bloqueadores, bloqueadores de canales de calcio
- Otros: D-penicilamina, interferón alfa
- Importancia: Consultar antes de tomar nuevos medicamentos
Prevalencia y epidemiología
Datos poblacionales:
- Incidencia: 0.25-2 casos por 100,000 habitantes/año
- Prevalencia: 15-20 casos por 100,000 habitantes
- Formas oculares: 15-20% del total de miastenia gravis
- Distribución: Sin preferencia étnica o geográfica clara
¿Cómo se siente una persona con miastenia gravis?
Experiencia diaria con miastenia ocular
Por la mañana: Una persona con miastenia ocular generalmente se despierta relativamente bien, con los párpados casi normales y visión única. Es el mejor momento del día para actividades que requieren visión precisa.
Durante el día: A medida que avanzan las horas, especialmente después de leer, usar ordenador o conducir, los párpados comienzan a caer progresivamente. Es como si los músculos se «agotaran» gradualmente, similar a la fatiga muscular tras ejercicio prolongado.
Al final del día: Para la tarde-noche, muchos pacientes experimentan ptosis marcada que puede cubrir parcial o totalmente la pupila, forzándolos a inclinar la cabeza hacia atrás para ver. La visión doble puede hacer difícil actividades simples como ver televisión o caminar con seguridad.
Con actividad visual: Leer un libro puede ser especialmente frustrante: los primeros párrafos se leen normalmente, pero progresivamente las palabras se duplican o el párpado cae, obligando al paciente a hacer pausas frecuentes para descansar los ojos.
Impacto emocional y social
Limitaciones funcionales:
- Conducción: Peligrosa o imposible por diplopía y ptosis
- Lectura: Limitada a períodos cortos con descansos
- Trabajo: Especialmente afectado si requiere uso intensivo de visión
- Vida social: Apariencia cambiante puede causar incomodidad
Aspecto psicológico:
- Frustración: Por fluctuación impredecible de síntomas
- Ansiedad: Miedo a progresión a formas generalizadas
- Aislamiento: Limitación de actividades sociales
- Incomprensión: Enfermedad «invisible» para otros
¿Cuándo acudir al médico?
Señales de alarma
Consulta urgente si:
- Ptosis súbita: Caída abrupta de uno o ambos párpados
- Diplopia aguda: Aparición repentina de visión doble
- Dificultad para respirar: Puede indicar progresión a forma generalizada
- Dificultad para tragar: Sugiere afectación bulbar
Consulta programada si:
- Ptosis fluctuante: Caída del párpado que varía durante el día
- Fatiga ocular: Cansancio anormal de los ojos con actividad
- Cambios en visión: Cualquier alteración visual nueva
- Antecedentes familiares: De enfermedades autoinmunes
Importancia del diagnóstico temprano
Beneficios:
- Tratamiento oportuno: Mejor control de síntomas
- Prevención de complicaciones: Detección de timoma
- Planificación: Conocimiento del pronóstico
- Seguimiento: Vigilancia de progresión a forma generalizada
Riesgos del retraso:
- Progresión: A formas generalizadas más difíciles de tratar
- Timoma no detectado: Puede ser maligno
- Deterioro funcional: Mayor limitación de actividades
- Tratamiento complejo: Más difícil de manejar en etapas avanzadas
Diagnóstico de la miastenia ocular
Evaluación clínica
Historia clínica detallada:
- Patrón temporal: Fluctuación diaria de síntomas
- Factores agravantes: Actividad visual, estrés, infecciones
- Factores mejorantes: Reposo, clima frío
- Antecedentes: Enfermedades autoinmunes, familiares afectados
Exploración física:
- Observación de ptosis: Medición de distancia margen-reflejo
- Fatigabilidad: Maniobras que provocan o empeoran síntomas
- Movimientos oculares: Evaluación de todos los músculos extraoculares
- Fuerza del orbicular: Capacidad de cierre palpebral
Maniobras diagnósticas:
- Mirada sostenida hacia arriba: 2 minutos para provocar ptosis
- Signo de Cogan: Movimiento rápido desde mirada hacia abajo
- Prueba de fatiga: Parpadeo rápido 1 minuto
- Test de reposo: Mejoría tras cerrar ojos 5-10 minutos
Pruebas diagnósticas
Test del hielo
El test del hielo es una prueba simple, sensible y específica especialmente útil para evaluar ptosis miasténica.
Procedimiento:
- Medición inicial: Distancia margen-reflejo corneal del párpado ptósico
- Aplicación de frío: Bolsa con hielo sobre párpado cerrado 2 minutos
- Medición post-test: Re-evaluación de la ptosis
- Criterio positivo: Mejoría ≥2mm de elevación palpebral
Ventajas:
- Sensibilidad: 95% en miastenia ocular
- Especificidad: 100% (sin falsos positivos)
- Sencillez: No requiere equipamiento especial
- Seguridad: Sin efectos secundarios
- Disponibilidad: Realizable en cualquier consulta
Limitación:
- Solo para ptosis: No sirve para evaluar diplopía
- No doble ciego: Difícil enmascarar la intervención
Test farmacológico (Edrofonio/Tensilon)
Mecanismo: El edrofonio es un inhibidor de la acetilcolinesterasa de acción rápida que aumenta temporalmente la disponibilidad de acetilcolina en la unión neuromuscular.
Protocolo:
- Dosis test: 2mg IV para descartar efectos adversos
- Observación: 1 minuto para evaluar tolerancia
- Dosis completa: Hasta 8-10mg o respuesta positiva
- Evaluación: Mejoría objetiva de ptosis o diplopía
Interpretación:
- Positivo: Mejoría evidente de síntomas en 30-60 segundos
- Duración: Efecto dura 5-10 minutos
- Sensibilidad: 70-95% en miastenia ocular
- Especificidad: Variable, posibles falsos positivos
Efectos secundarios:
- Frecuentes: Náuseas, calambres abdominales, sudoración
- Graves (0.16%): Bradicardia, hipotensión, síncope
- Contraindicaciones: Asma severa, arritmias cardíacas
- Precaución: Tener atropina disponible
Test serológicos
Anticuerpos anti-receptor de acetilcolina (AChR):
- Sensibilidad en MGO: 50% (menor que en formas generalizadas)
- Especificidad: 100% (sin falsos positivos)
- Valor: Positivo confirma diagnóstico
- Limitación: Negativo no excluye miastenia
Anticuerpos anti-MuSK:
- Frecuencia en MGO: Muy rara
- Indicación: Miastenia seronegativa para AChR
- Características: Asociado a afectación bulbar severa
- Tratamiento: Diferente respuesta terapéutica
Test neurofisiológicos
Estimulación nerviosa repetitiva:
- Sensibilidad en MGO: <15% (muy baja)
- Músculo orbicular: Técnica dolorosa e incómoda
- Utilidad limitada: No se recomienda rutinariamente
- Indicación: Casos dudosos sin otras pruebas positivas
Electromiografía de fibra fina (Jitter):
- Sensibilidad: 90-95% en músculos faciales
- Gold standard: Prueba diagnóstica más sensible
- Limitación: Disponible solo en centros especializados
- Técnica: Dolorosa, requiere experiencia del explorador
- Especificidad: Moderada (positivo en otras neuropatías)
Estudios de imagen
TAC torácico:
- Obligatorio: En todos los pacientes con miastenia
- Objetivo: Detección de timoma o hiperplasia tímica
- Timoma: 10-15% de pacientes con miastenia
- Tratamiento: Timectomía si se detecta timoma
Resonancia magnética cerebral:
- Indicación: Diagnóstico diferencial
- Descartar: Lesiones tronco encefálico, esclerosis múltiple
- No rutinaria: Solo si sospecha de otra patología
Para diagnóstico preciso con todas las pruebas necesarias, incluyendo test del hielo y evaluación serológica, es fundamental la valoración en instalaciones especializadas.
¿Qué hace el hielo en la miastenia gravis?
El frío aplicado localmente mejora temporalmente la transmisión neuromuscular por varios mecanismos:
Mecanismos fisiológicos:
- Reducción de acetilcolinesterasa: El frío disminuye la actividad de la enzima que degrada acetilcolina
- Mayor disponibilidad de acetilcolina: Más neurotransmisor disponible en la hendidura sináptica
- Mejora de función de canal: Los receptores de acetilcolina funcionan mejor a temperaturas más bajas
- Reducción de demanda metabólica: Menor consumo energético del músculo
Efecto clínico: La aplicación de hielo sobre un párpado ptósico produce elevación visible en 1-2 minutos, manteniéndose la mejoría durante el tiempo que dura el enfriamiento y algunos minutos después.
¿Cuál es el tratamiento de la miastenia ocular?
Tratamiento sintomático
Inhibidores de la acetilcolinesterasa:
Piridostigmina (Mestinón):
- Dosis: 30-60mg cada 4-6 horas (oral)
- Mecanismo: Aumenta disponibilidad de acetilcolina
- Efectos: Mejoría de ptosis y diplopía en 30-60 minutos
- Duración: 3-4 horas de efecto
- Ajuste: Según respuesta individual
Efectos secundarios:
- Colinérgicos: Calambres abdominales, diarrea, salivación
- Fasciculaciones: Contracciones musculares involuntarias
- Manejo: Reducir dosis si efectos severos
- Limitación: No todos los pacientes responden adecuadamente
Tratamiento inmunosupresor
Corticosteroides:
- Prednisona: 0.5-1mg/kg/día inicialmente
- Pauta: Dosis altas iniciales con reducción gradual
- Respuesta: Mejoría en 2-4 semanas típicamente
- Duración: Meses a años según evolución
Advertencia importante: Los corticosteroides pueden causar empeoramiento transitorio en los primeros días de tratamiento, por lo que a veces se inician en dosis bajas progresivas o en ambiente hospitalario.
Azatioprina:
- Dosis: 2-3mg/kg/día
- Inicio de acción: Lento (3-6 meses)
- Ventaja: Permite reducir dosis de corticoides
- Monitorización: Hemograma y función hepática regular
Otros inmunosupresores:
- Micofenolato mofetilo: Alternativa a azatioprina
- Ciclosporina: Casos refractarios
- Tacrolimus: Segunda línea de tratamiento
- Metotrexato: Uso ocasional en miastenia
Timectomía
Indicaciones:
- Timoma: Indicación absoluta (cirugía obligatoria)
- Miastenia generalizada: Beneficio demostrado en <60 años
- Miastenia ocular: Indicación controvertida
- Anticuerpos AChR positivos: Mayor beneficio esperado
Técnica quirúrgica:
- Esternotomía media: Acceso tradicional
- Toracoscopia: Técnica mínimamente invasiva
- Extirpación completa: Timo y grasa mediastínica anterior
Resultados:
- Mejoría: 50-70% de pacientes mejoran
- Remisión: 20-30% logran remisión completa
- Tiempo: Beneficio máximo a 2-5 años post-cirugía
- Predictores: Mejor respuesta en jóvenes con enfermedad corta
Tratamientos agudos
Plasmaféresis:
- Indicación: Crisis miasténica o empeoramiento severo
- Mecanismo: Elimina anticuerpos circulantes
- Procedimiento: 5-6 sesiones en días alternos
- Efecto: Temporal (2-6 semanas)
- Uso: Puente hasta que actúen inmunosupresores
Inmunoglobulina intravenosa (IGIV):
- Indicación: Alternativa a plasmaféresis
- Dosis: 2g/kg divididos en 2-5 días
- Ventaja: Más fácil de administrar
- Efecto: Similar duración que plasmaféresis
- Coste: Más elevado que plasmaféresis
Manejo de la diplopía
Medidas ópticas:
- Parche ocular: Alternante para eliminar visión doble
- Prismas de Fresnel: Corrección temporal de desviación
- Gafas con oclusión: Para actividades específicas
Toxina botulínica:
- Indicación: Diplopía persistente por desviación fija
- Aplicación: Músculo antagonista del débil
- Duración: 3-4 meses de efecto
- Limitación: Solo si desviación estable
Cirugía de estrabismo:
- Indicación: Desviación estable >6-12 meses
- Requisito: Enfermedad controlada médicamente
- Objetivo: Restaurar alineación ocular
- Riesgo: Necesidad de reintervención si enfermedad fluctúa
¿Cuál es el pronóstico y evolución de la miastenia ocular?
Evolución natural
Primeros 2 años:
- 50-60% progresarán a miastenia generalizada
- Mayoría de progresiones ocurren en este período
- Factores de riesgo: Anticuerpos AChR positivos, timoma
- Seguimiento estrecho: Necesario durante esta fase
Después de 2 años:
- Riesgo de progresión: Disminuye significativamente
- Miastenia ocular pura: Si no ha progresado, probable que permanezca ocular
- Porcentaje: 15-20% permanecen solo con afectación ocular
- Pronóstico: Generalmente favorable con tratamiento
Factores pronósticos
Favorable:
- Sin progresión en 2 años: Alto predictor de permanecer ocular
- Anticuerpos negativos: Menor riesgo de generalización
- Respuesta a tratamiento: Buena respuesta a piridostigmina
- Ausencia de timoma: Mejor pronóstico general
Desfavorable:
- Anticuerpos AChR altos: Mayor riesgo de progresión
- Timoma: Peor pronóstico, requiere cirugía
- Edad avanzada: Respuesta más variable al tratamiento
- Múltiples músculos afectados: Desde el inicio
Calidad de vida
Con tratamiento adecuado:
- Control sintomático: 80-90% logran mejoría significativa
- Vida normal: Mayoría puede llevar vida relativamente normal
- Actividades: Posible retomar la mayoría con ajustes
- Seguimiento: Regular para ajustar tratamiento
Sin tratamiento:
- Progresión: Alta probabilidad de empeorar
- Limitación funcional: Significativa en actividades diarias
- Riesgo: De progresión a formas generalizadas
- Crisis miasténica: Posible si progresa a forma generalizada
¿Cuántos años se puede vivir con miastenia gravis?
La expectativa de vida en pacientes con miastenia gravis, incluida la forma ocular, es prácticamente normal con el tratamiento moderno apropiado.
Datos actuales:
- Mortalidad: <5% incluso en formas generalizadas
- Miastenia ocular: Mortalidad prácticamente cero
- Crisis miasténica: Principal causa de mortalidad (1-2%)
- Complicaciones: Generalmente relacionadas con tratamiento (infecciones)
Factores que afectan supervivencia:
- Acceso a tratamiento: Crítico para buen pronóstico
- Cumplimiento: Adherencia al tratamiento es fundamental
- Comorbilidades: Enfermedades asociadas más que la miastenia per se
- Detección de timoma: Tratamiento oportuno si se detecta
¿Cómo prevenir la miastenia ocular?
Prevención primaria
No existe prevención primaria para miastenia ocular ya que es una enfermedad autoinmune de causa no completamente comprendida. Sin embargo, se pueden identificar factores de riesgo:
Vigilancia en grupos de riesgo:
- Antecedentes familiares: De enfermedades autoinmunes
- Otras autoinmunes: Monitorización si ya tiene otra enfermedad autoinmune
- Timoma: Screening de miastenia en pacientes con timoma
Prevención de exacerbaciones
Evitar factores desencadenantes:
- Infecciones: Tratamiento precoz y apropiado
- Estrés: Manejo del estrés y ansiedad
- Fatiga: Descanso adecuado y sueño suficiente
- Calor extremo: Puede empeorar síntomas
Medicamentos a evitar:
- Antibióticos: Aminoglucósidos, fluoroquinolonas, macrólidos
- Cardiovasculares: Beta-bloqueadores, bloqueadores de canales de calcio
- Anestésicos: Algunos relajantes musculares
- Otros: D-penicilamina, interferón, magnesio IV
Consulta previa:
- Nuevos medicamentos: Siempre consultar antes de tomar
- Cirugías: Informar al anestesiólogo sobre miastenia
- Vacunas: Generalmente seguras pero consultar
Prevención de progresión
Tratamiento temprano:
- Diagnóstico precoz: Mejor respuesta al tratamiento
- Cumplimiento: Adherencia estricta a medicación
- Seguimiento regular: Controles periódicos obligatorios
- Ajustes oportunos: Modificación de tratamiento según evolución
Estilo de vida:
- Descanso visual: Pausas frecuentes en actividades visuales
- Ambiente fresco: Preferible a ambientes calurosos
- Ejercicio moderado: Mantener condición física general
- Nutrición adecuada: Dieta equilibrada sin restricciones especiales
¿Qué medicamentos no puede tomar una persona con miastenia gravis?
Medicamentos contraindicados
Antibióticos de alto riesgo:
- Aminoglucósidos: Gentamicina, tobramicina, amikacina
- Fluoroquinolonas: Ciprofloxacino, levofloxacino
- Macrólidos: Eritromicina, azitromicina
- Tetraciclinas: Doxiciclina (riesgo moderado)
Cardiovasculares:
- Beta-bloqueadores: Propranolol, atenolol, metoprolol
- Antiarrítmicos: Quinidina, procainamida
- Bloqueadores de canales de calcio: Verapamilo
- Estatinas: Pueden empeorar debilidad muscular
Relajantes musculares:
- Bloqueadores neuromusculares: Contraindicación absoluta en cirugía
- Benzodiacepinas: Usar con precaución (pueden empeorar debilidad)
- Baclofeno: Puede exacerbar síntomas
Otros:
- D-penicilamina: Puede inducir miastenia
- Interferón alfa: Asociado a exacerbaciones
- Magnesio IV: Puede precipitar crisis miasténica
- Toxina botulínica: Usar solo con indicación específica
Medicamentos de uso con precaución
Requieren vigilancia:
- Corticoides: Empeoramiento transitorio inicial
- Diuréticos: Vigilar electrolitos (potasio)
- Antiepilépticos: Algunos pueden empeorar
- Psicofármacos: Algunos antipsicóticos y antidepresivos
¿Qué no debe comer una persona con miastenia?
No existen restricciones dietéticas específicas para miastenia ocular. Sin embargo, algunas recomendaciones generales:
Alimentos con alto contenido de potasio:
- Beneficiosos: Plátanos, naranjas, espinacas
- Razón: El potasio puede mejorar transmisión neuromuscular
- Precaución: Si toma diuréticos ahorradores de potasio
Evitar:
- Agua tónica con quinina: Puede empeorar miastenia
- Alcohol en exceso: Puede interferir con medicación
- Suplementos de magnesio: Pueden empeorar síntomas
- Cafeína excesiva: Puede interferir con sueño y descanso
Consideraciones nutricionales:
- Comidas pequeñas frecuentes: Si hay afectación bulbar
- Hidratación adecuada: Especialmente con calor
- Peso saludable: Obesidad puede empeorar fatiga
- Suplementos: Vitamina D si hay deficiencia
Tratamiento especializado en Cirugía Ocular Madrid
En Cirugía Ocular Madrid, con más de 30 años de experiencia, ofrecemos evaluación integral y tratamiento especializado de miastenia ocular, coordinando con neurología para manejo multidisciplinario de esta compleja enfermedad neurooftalmológica.
Nuestros especialistas:
- Dr. Ángel Arteaga: experto en neurooftalmología y diagnóstico diferencial de ptosis y diplopía
- Dra. Rosa Martín Carribero: especialista en trastornos de motilidad ocular y enfermedades neuromusculares
¿Por qué elegirnos?
- Más de 30 años diagnosticando enfermedades neurooftalmológicas complejas
- Experiencia en test diagnósticos específicos: test del hielo, evaluación de fatigabilidad
- Coordinación con neurología y medicina interna para manejo integral
- Seguimiento personalizado para vigilar progresión a formas generalizadas
Solicita tu evaluación de miastenia ocular – Consulta especializada disponible.
La miastenia ocular, aunque puede ser limitante, tiene excelente pronóstico con el diagnóstico y tratamiento apropiados. La mayoría de pacientes logra control adecuado de síntomas y mantiene buena calidad de vida.
El diagnóstico temprano es fundamental no solo para iniciar tratamiento que mejore los síntomas, sino también para detectar timoma si está presente y vigilar la posible progresión a formas generalizadas que requerirían tratamiento más intensivo.
En Cirugía Ocular Madrid contamos con la experiencia y coordinación multidisciplinaria necesarias para ofrecerte el diagnóstico más preciso y el mejor plan de tratamiento personalizado para tu caso específico de miastenia ocular.
Recuerda: La miastenia ocular es tratable y con seguimiento apropiado, la gran mayoría de pacientes puede llevar una vida normal y productiva.
Preguntas frecuentes sobre miastenia ocular
¿Qué prueba se utiliza para detectar la miastenia gravis?
El test del hielo es el más simple y específico para miastenia ocular. También se usan test de edrofonio, anticuerpos anti-AChR y electromiografía de fibra fina según disponibilidad.
¿Qué es la prueba del hielo para la miastenia gravis?
Consiste en aplicar hielo sobre el párpado ptósico durante 2 minutos. Si hay mejoría ≥2mm en la elevación del párpado, sugiere miastenia con 95% sensibilidad y 100% especificidad.
¿Cómo comienza la miastenia?
Típicamente con ptosis y diplopía fluctuantes. Los síntomas empeoran con actividad y mejoran con reposo, siendo más evidentes al final del día.
¿Cómo vive una persona con miastenia?
Con tratamiento adecuado, relativamente normal. Requiere ajustes como pausas visuales frecuentes, evitar ciertos medicamentos y seguimiento médico regular.
¿Qué es la miastenia ocular pura?
Es cuando la miastenia afecta solo músculos oculares y párpados sin progresión a otros grupos musculares después de 2 años, ocurriendo en 15-20% de casos.
¿La miastenia ocular puede progresar?
Sí, 50-60% progresan a forma generalizada, principalmente en los primeros 2 años. Si no ha progresado tras 2 años, probablemente permanecerá solo ocular.
¿La miastenia ocular tiene cura?
No tiene cura definitiva, pero se controla muy bien con tratamiento. 20-30% de pacientes con timectomía logran remisión completa sin medicación.
¿El estrés empeora la miastenia ocular?
Sí, el estrés puede exacerbar los síntomas. Manejo del estrés, descanso adecuado y evitar fatiga son importantes para control óptimo.
¿Se puede conducir con miastenia ocular?
Depende del control de síntomas. Si hay diplopia o ptosis que interfiera con la visión, no se debe conducir hasta lograr control adecuado con tratamiento.