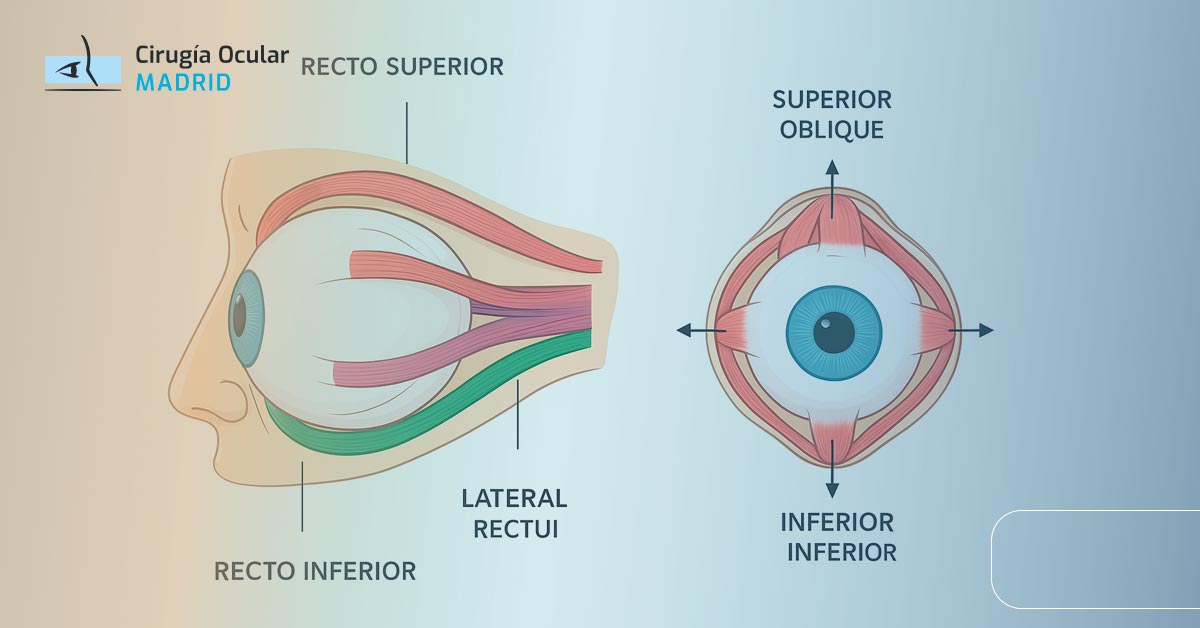
Los músculos del ojo constituyen un sistema complejo de 9 músculos especializados que controlan todos los movimientos oculares y funciones visuales. Este sistema incluye 6 músculos extraoculares que mueven el globo ocular, 2 músculos intrínsecos que controlan el iris y la acomodación, y 1 músculo que eleva el párpado superior.
Estos músculos trabajan en perfecta coordinación para permitir movimientos precisos, enfoque visual y adaptación a diferentes condiciones de iluminación, siendo fundamentales para una visión normal y confortable.
¿Para qué sirven los músculos del ojo?
Funciones principales
Control de movimientos oculares: Los músculos del ojo permiten movimientos coordinados y precisos en todas las direcciones del espacio, esenciales para:
- Seguimiento de objetos en movimiento
- Exploración visual del entorno
- Convergencia para visión de cerca
- Estabilización de imágenes durante movimientos de la cabeza
Regulación de funciones visuales:
- Control pupilar: Adaptación a diferentes niveles de luz
- Acomodación: Enfoque para distancias variables
- Posición palpebral: Protección y humectación ocular
- Coordinación binocular: Visión tridimensional
Importancia clínica
Detección de patologías: Las alteraciones en los músculos oculares pueden indicar:
- Trastornos neurológicos como parálisis de nervios craneales
- Enfermedades sistémicas como diabetes o tiroides
- Traumatismos oculares o cerebrales
- Problemas del desarrollo como estrabismo infantil
Ejemplo funcional: Los músculos del ojo actúan como un sistema de navegación tridimensional ultra-preciso, similar al sistema de estabilización de una cámara profesional, pero con capacidades que superan cualquier tecnología actual.
Clasificación de los músculos oculares
Músculos extraoculares o extrínsecos
Los músculos extraoculares son 6 músculos esqueléticos que se encuentran fuera del globo ocular y controlan todos sus movimientos. Se dividen en:
4 músculos rectos:
- Recto superior – movimiento hacia arriba
- Recto inferior – movimiento hacia abajo
- Recto interno/medial – movimiento hacia la nariz
- Recto externo/lateral – movimiento hacia las sienes
2 músculos oblicuos:
- Oblicuo superior – movimientos complejos de rotación
- Oblicuo inferior – movimientos de elevación y rotación
Músculos intrínsecos o intraoculares
Los músculos intrínsecos están ubicados dentro del globo ocular y controlan funciones internas:
Músculo ciliar:
- Función: Control de la acomodación (enfoque)
- Localización: Cuerpo ciliar
- Inervación: Parasimpático (III par craneal)
Músculo esfínter de la pupila:
- Función: Contracción pupilar (miosis)
- Localización: Iris
- Inervación: Parasimpático
Músculo dilatador de la pupila:
- Función: Dilatación pupilar (midriasis)
- Localización: Iris
- Inervación: Simpático
Para problemas relacionados con músculos oculares y sus trastornos, es fundamental la evaluación en consulta oftalmológica especializada.
¿Cuáles son los músculos extrínsecos del ojo?
Recto interno o medial
Anatomía específica:
- Origen: Anillo tendinoso común (anillo de Zinn)
- Inserción: Esclerótica nasal, 5.5mm del limbo corneal
- Longitud: 40.8mm promedio
- Anchura: 10.3mm en la inserción
Función principal:
- Aducción: Movimiento del ojo hacia la línea media
- Convergencia: Esencial para visión binocular de cerca
- Estabilización: Durante movimientos de seguimiento horizontal
Inervación:
- Nervio: Oculomotor común (III par craneal), rama inferior
- Núcleo: Núcleo oculomotor del mesencéfalo
- Características: Inervación bilateral para convergencia coordinada
Recto externo o lateral
Características anatómicas:
- Origen: Anillo de Zinn, ala mayor del esfenoides
- Inserción: Esclerótica temporal, 6.9mm del limbo
- Longitud: 40.6mm
- Anchura: 9.2mm en inserción
Función específica:
- Abducción: Movimiento hacia las sienes
- Antagonista: Del recto interno
- Participación: En movimientos sacádicos horizontales
- Importancia: En diplopia y estrabismo
Inervación:
- Nervio: Abducens (VI par craneal)
- Núcleo: Núcleo del abducens en protuberancia
- Vulnerabilidad: Especialmente susceptible a parálisis
Recto superior
Descripción anatómica:
- Origen: Anillo de Zinn, parte superior
- Inserción: Esclerótica superior, 7.7mm del limbo
- Longitud: 41.8mm
- Relación: Con el músculo elevador del párpado
Funciones:
- Elevación: Movimiento hacia arriba
- Intorsión: Rotación del ojo hacia adentro
- Aducción leve: Cuando el ojo está en abducción
- Coordinación: Con oblicuo inferior del ojo contralateral
Ejemplo clínico: Una parálisis del recto superior causa diplopía vertical, siendo especialmente notoria al intentar mirar hacia arriba, como al subir escaleras.
Recto inferior
Anatomía detallada:
- Origen: Anillo de Zinn, porción inferior
- Inserción: Esclerótica inferior, 6.5mm del limbo
- Longitud: 40mm
- Relación: Con suelo de órbita y nervio infraorbitario
Acciones musculares:
- Depresión: Movimiento hacia abajo
- Extorsión: Rotación del ojo hacia afuera
- Aducción leve: En posición de abducción
- Participación: En movimientos de seguimiento vertical
Correlación clínica: Las fracturas del suelo orbitario pueden atrapar el recto inferior, causando restricción de movimientos y diplopia vertical característica.
Oblicuo superior
Características únicas:
- Origen: Ala menor del esfenoides, medial al agujero óptico
- Trayecto: A través de la tróclea (polea fibrosa)
- Inserción: Cuadrante posterosuperior del globo ocular
- Longitud: Es el músculo extraocular más largo (59mm)
Funciones complejas:
- Intorsión: Rotación hacia adentro (función principal)
- Depresión: Especialmente en aducción
- Abducción: Leve componente
- Estabilización: Durante movimientos de la cabeza
Inervación:
- Nervio: Troclear (IV par craneal)
- Características: Único nervio completamente cruzado
- Vulnerabilidad: Traumatismos craneales
Ejemplo anatómico: El oblicuo superior funciona como una cuerda que pasa por una polea (tróclea), cambiando su dirección de tracción para producir movimientos rotacionales complejos.
Oblicuo inferior
Anatomía:
- Origen: Suelo de la órbita, hueso maxilar
- Trayecto: Por debajo del globo ocular
- Inserción: Cuadrante posterotemporal de la esclerótica
- Longitud: Es el músculo extraocular más corto (37mm)
Funciones:
- Extorsión: Rotación hacia afuera (función principal)
- Elevación: Especialmente en aducción
- Abducción: Componente menor
- Antagonista: Del oblicuo superior
Significado clínico: La parálisis del oblicuo inferior causa hipertropía (desviación hacia arriba) del ojo afectado, especialmente evidente en aducción.
Elevador del párpado superior
Aunque técnicamente no es un músculo extraocular, está anatómicamente relacionado:
Características:
- Origen: Ala menor del esfenoides
- Inserción: Tarso superior y piel del párpado
- Función: Elevación del párpado superior
- Inervación: Oculomotor (III par) y fibras simpáticas
Importancia clínica: Su parálisis causa ptosis (caída del párpado), siendo un signo importante en síndromes neurológicos como el síndrome de Horner o parálisis del III par.
Inervación de los músculos oculares
Pares craneales involucrados
III Par craneal – Oculomotor:
- Músculos inervados: Recto superior, recto inferior, recto interno, oblicuo inferior, elevador del párpado
- Funciones adicionales: Control parasimpático de pupila y acomodación
- Origen: Núcleos oculomotores del mesencéfalo
- Importancia: Parálisis causa ptosis, midriasis y oftalmoplejía severa
IV Par craneal – Troclear:
- Músculo: Oblicuo superior exclusivamente
- Características: Nervio más delgado y trayecto más largo
- Decusación: Completa a nivel del velo medular superior
- Vulnerabilidad: Traumatismos y diabetes
VI Par craneal – Abducens:
- Músculo: Recto externo únicamente
- Trayecto: Más largo y vulnerable
- Localización: Núcleo en protuberancia
- Patología: Primera afectación en hipertensión intracraneal
Inervación autonómica
Sistema parasimpático:
- Origen: Núcleo de Edinger-Westphal (III par)
- Funciones: Contracción pupilar, acomodación
- Neurotransmisor: Acetilcolina
- Importancia: Reflejos pupilares y visión de cerca
Sistema simpático:
- Origen: Centro cilioespinal medular (C8-T2)
- Funciones: Dilatación pupilar, elevación palpebral
- Neurotransmisor: Noradrenalina
- Patología: Síndrome de Horner
Motilidad ocular y movimientos
Clasificación de movimientos
Movimientos primarios:
- Horizontales: Aducción y abducción
- Verticales: Elevación y depresión
- Torsionales: Intorsión y extorsión
Movimientos binoculares:
- Versiones: Movimientos conjugados en la misma dirección
- Vergencias: Movimientos disyuntivos (convergencia-divergencia)
Coordinación muscular
Ley de Sherrington: Cuando un músculo se contrae, su antagonista directo se relaja proporcionalmente, garantizando movimientos suaves y precisos.
Ley de Hering: Los músculos sinérgicos de ambos ojos reciben inervación igual e simultánea, manteniendo la coordinación binocular.
Ejemplo práctico: Al mirar hacia la derecha, el recto lateral derecho y el recto medial izquierdo se contraen simultáneamente, mientras sus antagonistas se relajan, como si fueran dos caballos tirando de un carruaje en perfecta sincronía.
Correlaciones clínicas
Examen clínico del ojo
Evaluación de motilidad ocular:
Versiones (movimientos conjugados):
- Dextroversión: Movimiento hacia la derecha
- Levoversión: Movimiento hacia la izquierda
- Supraversión: Movimiento hacia arriba
- Infraversión: Movimiento hacia abajo
Ducciones (movimientos monoculares):
- Aducción: Hacia la nariz
- Abducción: Hacia las sienes
- Supraducción: Hacia arriba
- Infraducción: Hacia abajo
Patologías frecuentes
Estrabismo:
- Endotropia: Desviación hacia adentro
- Exotropia: Desviación hacia afuera
- Hipertropía: Desviación hacia arriba
- Hipotropia: Desviación hacia abajo
Parálisis oculomotoras:
- III Par: Ptosis, midriasis, oftalmoplejía externa
- IV Par: Diplopía vertical, tortícolis compensador
- VI Par: Diplopía horizontal, limitación de abducción
Enfermedades sistémicas
Diabetes mellitus:
- Mononeuropatías: Afectación aislada de pares craneales
- Recuperación: Generalmente en 3-6 meses
- Características: Respeta función pupilar en parálisis del III
Enfermedad tiroidea:
- Orbitopatía tiroidea: Afectación preferencial de recto inferior y medial
- Restricción mecánica: Por inflamación y fibrosis
- Diplopia: Especialmente en movimientos verticales
Miastenia gravis:
- Fatiga muscular: Empeoramiento con actividad
- Ptosis: Característica, puede ser unilateral
- Diplopia: Variable durante el día
Para el diagnóstico y tratamiento de trastornos de motilidad ocular, es esencial la evaluación en unidades especializadas con tecnología avanzada.
Desarrollo y anatomía comparada
Embriología
Origen embriológico: Los músculos extraoculares derivan del mesodermo paraxial de la región cefálica, diferenciándose entre la 3ª y 7ª semana de gestación.
Desarrollo de la inervación:
- Semana 4: Aparición de esbozos de nervios oculomotores
- Semana 6: Conexiones neuromusculares básicas
- Semana 8: Patrones de inervación definitivos
- Desarrollo postnatal: Refinamiento hasta los 6-8 años
Características únicas
Composición fibrilar: Los músculos extraoculares tienen una composición única con:
- Fibras rápidas: 80% (contracción veloz para sacádicos)
- Fibras lentas: 20% (mantenimiento de posición)
- Fibras híbridas: Características intermedias
Resistencia a la fatiga: Los músculos oculares son los músculos más activos del cuerpo humano, realizando aproximadamente 100,000 movimientos diarios sin fatigarse.
Anatomía del ojo: partes del ojo fuera del globo ocular
Músculos anexos
Músculos palpebrales:
- Orbicular de los párpados: Cierre palpebral
- Elevador del párpado superior: Apertura palpebral
- Músculo de Müller: Control simpático del párpado
Músculos faciales relacionados:
- Corrugador: Arruga la frente
- Procerus: Arrugas horizontales de la nariz
- Depresor de la ceja: Expresión facial
Fascias orbitarias
Sistema de suspensión:
- Fascia de Tenon: Cápsula que envuelve el globo ocular
- Ligamentos de contención: Estabilizan los músculos
- Septos intermusculares: Separan compartimentos
Función biomecánica: Este sistema funciona como un sistema de suspensión que permite movimientos suaves mientras mantiene la estabilidad del globo ocular en la órbita.
La superficie del ojo y músculos
Músculos que afectan la superficie ocular
Parpadeo:
- Frecuencia: 15-20 parpadeos por minuto
- Función: Distribución de lágrima, protección
- Control: Voluntario e involuntario
- Coordinación: Con músculos faciales
Reflejo de Bell: Cuando se cierra el párpado forzadamente, el globo ocular rota hacia arriba por acción coordinada del recto superior y oblicuo superior, protegiendo la córnea.
Relación con patologías de superficie
Ojo seco: La disfunción de músculos palpebrales puede contribuir al síndrome de ojo seco por:
- Parpadeo incompleto
- Alteración de la bomba lagrimal
- Mala distribución de la película lagrimal
El frente del ojo: músculos intrínsecos
Músculo ciliar
Anatomía detallada:
- Localización: Cuerpo ciliar
- Estructura: Fibras circulares, radiales y meridionales
- Función: Control de la acomodación
- Inervación: Parasimpática (III par craneal)
Mecanismo de acomodación:
- Contracción muscular: Reduce tensión en ligamentos zonulares
- Cambio cristaliniano: El cristalino se vuelve más esférico
- Aumento de poder: Mayor convergencia para visión cercana
- Coordinación: Con convergencia y miosis pupilar
Músculos pupilares
Músculo esfínter de la pupila:
- Función: Contracción pupilar (miosis)
- Control: Parasimpático
- Reflejos: Fotomotor, acomodativo
- Importancia: Regulación de cantidad de luz
Músculo dilatador de la pupila:
- Función: Dilatación pupilar (midriasis)
- Control: Simpático
- Activación: Respuesta a estrés, oscuridad
- Patología: Síndrome de Horner
Ejemplo funcional: Los músculos pupilares actúan como el diafragma de una cámara fotográfica, ajustando automáticamente la apertura según las condiciones de luz para optimizar la calidad de la imagen.
La parte de atrás del ojo
Músculos que afectan el segmento posterior
Músculos extraoculares y retina: Los movimientos oculares influyen en la perfusión retiniana y pueden afectar patologías como:
- Desprendimiento de retina: Movimientos bruscos pueden extender desgarros
- Retinopatía diabética: Hemorragias pueden empeorar con movimientos
- Degeneración macular: Fijación excéntrica por pérdida central
Correlación con cirugía retiniana: Durante cirugías de retina, es necesario considerar:
- Anestesia de músculos: Para evitar movimientos durante cirugía
- Posicionamiento postoperatorio: Según tipo de cirugía realizada
- Restricciones de movimiento: Temporales en ciertos procedimientos
Para problemas complejos que involucran músculos oculares y patologías retinianas, se requiere evaluación multidisciplinaria en centros especializados.
Irrigación de los músculos oculares
Vascularización arterial
Arteria oftálmica:
- Origen: Arteria carótida interna
- Ramas: Arterias ciliares, musculares, etmoidales
- Irrigación: Todos los músculos extraoculares
- Anastomosis: Con sistema carotídeo externo
Arterias musculares:
- Arterias rectas: Para músculos rectos
- Ramas oblicuas: Para músculos oblicuos
- Red capilar: Muy densa por alta demanda metabólica
Drenaje venoso
Sistema venoso oftálmico:
- Venas oftálmicas superior e inferior
- Drenaje: Hacia seno cavernoso
- Anastomosis: Con venas faciales
- Importancia: En infecciones orbitarias y faciales
Implicaciones clínicas
Isquemia muscular:
- Diabetes: Microangiopatía que afecta irrigación muscular
- Arteritis temporal: Puede causar oftalmoplejía isquémica
- Trombosis: Del seno cavernoso afecta drenaje venoso
Tratamiento especializado en Cirugía Ocular Madrid
En Cirugía Ocular Madrid, con más de 30 años de experiencia, realizamos evaluación integral de trastornos de motilidad ocular, incluyendo diagnóstico diferencial de parálisis oculomotoras y tratamiento de estrabismo en niños y adultos.
Nuestros especialistas:
- Dr. Ángel Arteaga: experto en cirugía de músculos oculares y corrección de estrabismo complejo
- Dra. Rosa Martín Carribero: especialista en oftalmología pediátrica y trastornos de motilidad infantil
¿Por qué elegirnos?
- Más de 30 años tratando trastornos de motilidad ocular en Madrid
- Tecnología diagnóstica avanzada para evaluación precisa de músculos oculares
- Cirugía especializada de estrabismo con técnicas modernas
- Evaluación multidisciplinaria cuando se requiere
Solicita tu evaluación de motilidad ocular – Consulta especializada disponible.
Los músculos del ojo representan uno de los sistemas más complejos y precisos del cuerpo humano. Su función coordinada es esencial no solo para una visión clara, sino también para el bienestar general y la calidad de vida.
Cuando experimentas diplopía, limitación de movimientos oculares o cualquier alteración en la motilidad ocular, es fundamental una evaluación especializada temprana. En Cirugía Ocular Madrid combinamos experiencia clínica extensa con tecnología avanzada para ofrecerte el diagnóstico más preciso y las mejores opciones de tratamiento.
Recuerda: Los músculos oculares trabajan las 24 horas del día. Cuidar su función es preservar una de las capacidades más importantes para tu independencia y bienestar.
Preguntas frecuentes sobre músculos del ojo
¿Cuántos músculos tiene el ojo?
El ojo tiene 9 músculos en total: 6 músculos extraoculares que mueven el globo ocular, 2 músculos intrínsecos que controlan pupila y acomodación, y 1 músculo elevador del párpado.
¿Qué músculo mueve el ojo hacia afuera?
El músculo recto lateral o externo es el responsable de la abducción (movimiento hacia las sienes). Está inervado por el VI par craneal (abducens).
¿Por qué veo doble cuando se paraliza un músculo del ojo?
La diplopía ocurre porque los ojos pierden coordinación. Cuando un músculo no funciona, los ojos no se mueven juntos y el cerebro recibe dos imágenes diferentes.
¿Se pueden fortalecer los músculos del ojo?
Los músculos extraoculares no se fortalecen con ejercicios como otros músculos. Son naturalmente muy fuertes y activos. Los «ejercicios oculares» no mejoran problemas de motilidad.
¿Qué causa la parálisis de los músculos del ojo?
Principales causas incluyen diabetes, traumatismos, tumores, aneurismas y enfermedades autoinmunes. La edad y hipertensión también aumentan el riesgo de parálisis.
¿La cirugía de músculos oculares es peligrosa?
Es una cirugía muy segura cuando se realiza por especialistas. Los riesgos son mínimos e incluyen diplopía temporal o hipercorrección, ambas generalmente corregibles.
¿A qué edad se puede operar el estrabismo?
Depende del tipo de estrabismo. En general, cuanto antes mejor para preservar la visión binocular. Algunos casos se operan desde los 6 meses de edad.
¿Los músculos del ojo se cansan?
No se fatigan como otros músculos debido a su composición especial de fibras y rica irrigación. Realizan más de 100,000 movimientos diarios sin cansarse.
¿Qué diferencia hay entre músculos intrínsecos y extrínsecos?
Los extrínsecos (6) mueven el ojo, los intrínsecos (2) controlan funciones internas. Los extrínsecos son voluntarios, los intrínsecos son automáticos.